Mohs micrografische chirurgie
Deze informatie is opgesteld door de afdeling(en) Huidziekten.
Wat is Mohs micrografische chirurgie?
Mohs micrografische chirurgie, kortweg Mohs-chirurgie, is een speciale operatiemethode om bepaalde vormen van huidkanker te verwijderen, meestal in het gezicht. De naam is ontleend aan Frederik Mohs, een Amerikaanse arts die deze operatietechniek heeft ontwikkeld. Hierbij wordt, nadat de tumor is weggesneden, direct gekeken onder de microscoop of alle huidkanker is verwijderd. Zolang er nog huidkanker gezien wordt in een van de uiterste snijvlakken, wordt er plaatselijk nog wat weefsel verwijderd, totdat er geen spoor meer te vinden is van de tumor. Op deze manier wordt het (onnodig) verwijderen van gezond weefsel of een tweede operatie voorkomen.
De ingreep wordt verricht onder plaatselijke verdoving en gebeurt in etappes (gedurende de dag).
Waarom doen we dit onderzoek/deze behandeling?
Bij Mohs chirurgie wordt gebruik gemaakt van vriescoupes die na ongeveer een tot twee uur klaar zijn om bekeken te worden. De techniek is vooral geschikt voor het basaalcelcarcinoom. Het gaat hierbij hoofdzakelijk om basaalcelcarcinomen in het gezicht, met een agressieve groeiwijze of die niet geheel verwijderd zijn bij eerdere excisie of zijn teruggekomen in een litteken. Echter Mohs chirurgie wordt ook steeds meer toegepast voor andere tumoren zoals plaveiselcelcarcinomen, dermatofibrosarcoma protuberans en atypisch fibroxanthoom.
Hoe kunt u zich voorbereiden?
Algemene adviezen voorafgaand aan de operatie
Het is voor de ingreep niet nodig om nuchter te zijn; u kunt voor de ingreep dus gewoon eten en drinken. U kunt uw eigen vaste medicatie innemen, met uitzondering van de eventuele bloedverdunners, waarvan is aangegeven dat u daarmee moet stoppen (zie verder in deze folder).
Omdat na de operatie wordt geadviseerd het geopereerde gebied enkele dagen droog te houden, raden wij aan op de ochtend van de ingreep te douchen. Het is belangrijk om géén make-up op te doen en de huid niet in te smeren met crèmes. Het is aan te raden geen sieraden te dragen en gemakkelijke kleding aan te trekken; bijvoorbeeld een blouse of een vest die niet over het hoofd hoeft te worden aan- en uitgetrokken. Het is handig om een broek aan te doen of mee te nemen, omdat u een operatiejasje aankrijgt tijdens de operatie.
Om zorgverzekerings- en veiligheidsredenen mag u na de ingreep niet autorijden. Naar huis fietsen of lopen wordt afgeraden in verband met mogelijke toename van druk of spanning op de wond. Wij adviseren u om iemand mee te nemen die u naar huis kan brengen, of om met het openbaar vervoer te komen.
We wensen één bezoeker per patiënt, dit in verband met de drukte voor andere patiënten in de rustkamer. De lunchmaaltijd die wordt verzorgd is niet bestemd voor bezoekers; zij dienen hun eigen lunch mee te nemen.
Medicijnen, pacemaker/ICD en allergieën
Als u bloedverdunners gebruikt, geef dit dan door als dit tijdens de intake niet ter sprake is gekomen. In sommige gevallen moet de dosering worden aangepast of het gebruik tijdelijk worden gestaakt. Bent u onder controle bij de trombosedienst en slikt u Sintrom® (Acenocoumarol) of Marcoumar® (Fenprocoumon), dan moet de dermatoloog een formulier invullen voor de trombosedienst, of u vragen contact op te nemen met de voorschrijvende arts. De trombosedienst neemt voor de ingreep contact met u op over een aangepast schema, indien mogelijk. Hebt u een pacemaker of ICD, geef dit dan voor de ingreep aan de dermatoloog aan, dan kan hij/zij hiermee rekening houden. Bent u allergisch voor bepaalde genees- of verbandmiddelen, geef dit dan door.
In sommige gevallen wordt door de arts voorafgaand of na de operatie antibiotica voorgeschreven, indien er een verhoogd risico op een wondinfectie bestaat. U krijgt hiervoor dan een recept.
Hoe gaat het onderzoek / de behandeling in zijn werk?
Voordat de operatie gaat beginnen vindt er een aantal voorbereidingen plaats. Er vindt een opnamegesprek plaats en u krijgt een operatiejasje aan, hierna wordt u naar de rustkamer gebracht. U wordt als u aan de beurt bent vervolgens naar de operatiekamer gebracht. Hier worden eerst ter controle nog een paar vragen gesteld en er worden foto’s gemaakt. Daarna zal de operatie beginnen. U wordt begeleid naar de rustkamer. Het gebied van de huid waar de tumor verwijderd moet worden, wordt gereinigd met een desinfecterend middel en de omliggende huid wordt met een steriele doek afgedekt. De arts zal de te verwijderen huid aftekenen en plaatselijk verdoven. U voelt een prik en het inspuiten van de verdovingsvloeistof kan een wat branderig gevoel geven. Na het verdoven worden er kleine markeringshechtinkjes gezet en daarna wordt de huidkanker eruit gesneden volgens een speciale techniek. U blijft voelen dat de dokter bezig is maar dit doet geen pijn. Als de huidkanker weggesneden is, worden kleine bloedvaatjes dicht gebrand. De wond wordt nog niet gesloten, maar er wordt een tijdelijk verband aangelegd. Dit eerste gedeelte van de operatie duurt 30 tot 45 minuten.
Alle randen van het weefselstuk worden gemerkt met een kleur en er wordt een tekening van het operatiegebied gemaakt. Het weefsel wordt naar het laboratorium gebracht. Intussen kunt u plaats nemen in de rustkamer, alwaar u wacht op de uitslag van het microscopische onderzoek van het weefsel.
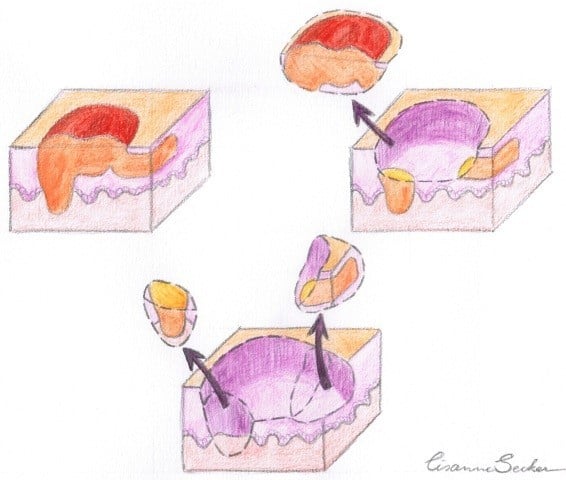
Het weefsel wordt in het laboratorium bevroren, in plakjes (ook wel coupes genoemd) gesneden en gekleurd. Deze plakjes worden onder de microscoop bekeken om te zien of er nog tumorcellen in de snijranden aanwezig zijn. Aan de hand van de kleuren en markeringen is precies te zien waar er eventueel nog tumorresten zijn achtergebleven. Deze procedure is afhankelijk van de grootte en aard van het weefsel en duurt ongeveer 45-120minuten.
Indien er nog tumorcellen gezien worden, moet een volgende ronde plaats vinden. U wordt hiervoor weer van de rustkamer naar de operatiekamer gebracht. De huid wordt weer verdoofd en het weefsel wordt weggesneden, maar alleen daar waar nog resttumor aanwezig is. De wond wordt weer verbonden en u gaat weer naar de rustkamer. Aansluitend wordt dit weer bewerkt in het laboratorium, waarna het beoordeeld kan worden onder de microscoop. Deze procedure wordt herhaald totdat de tumor volledig weg is. Gemiddeld is dit 2 à 3 ronden.
Wanneer er geen tumor meer wordt gezien, kan de wond gesloten worden en wordt u weer naar de operatiekamer gebracht. De arts zal met u bespreken hoe de wond gesloten wordt. Dit kan soms door de wondranden eenvoudig samen te brengen. Indien dit niet mogelijk is, zal er huid van elders gebruikt worden; dit kan door de aangrenzende huid los te maken en te verschuiven over de gehele wond (een plastiek) of door huid van een andere plaats te transplanteren (een huidtransplantaat). De huid zal weer worden verdoofd. Het sluiten van de wond duurt gemiddeld 45 tot 60 minuten, dit gebeurt in vrijwel alle gevallen op de dag zelf. In sommige gevallen zal de wond worden gesloten op een andere dag.
Ga er van uit dat u de hele dag aanwezig bent voor de Mohs operatie. Het is tussendoor veel wachten, u kunt bijvoorbeeld wat te lezen meenemen om de tijd door te komen. Tussen de operaties door kunt u rusten en krijgt u wat te drinken en ook een lunch.
Wat zijn de risico's, bijwerkingen of complicaties?
Aan iedere operatie zijn risico’s verbonden. De risico’s waar u aan moet denken zijn: een nabloeding, een wondinfectie, een verdikt litteken, verkleuring van het wondgebied en het doorsnijden van een (huid)zenuw. Een blauwe plek na de behandeling is niet ongewoon. Deze kan best fors zijn, zeker rond de ogen en bij de neus. Echter, blijft de wond bloeden, dan moet u de wond eerst 15-20 minuten afdrukken met een schone (thee)doek, zonder tussendoor te controleren of het bloeden gestopt is. Indien de bloeding niet stopt, adviseren wij u contact op te nemen.
Als u na enkele dagen toenemende roodheid, pus-uitvloed of pijn rond de wond bemerkt en/of koorts ontwikkelt, kan dit een teken zijn van een wondinfectie en adviseren wij u contact op te nemen met de polikliniek of – buiten kantoortijden – met de Centrale van het LUMC.
Welke specifieke nazorg kunnen wij bieden?
Verwijderen hechtingen
Een week na de operatie komt u voor controle terug op de polikliniek en zullen doorgaans de hechtingen worden verwijderd. In sommige gevallen wordt deze controle eerder of later afgesproken.
Het kan zijn dat u oplosbare hechtingen heeft gekregen en u niet langs hoeft te komen om deze te laten verwijderen. In dat geval wordt u gevraagd een foto te sturen van hoe de wond eruit ziet.
Controleafspraken
Na 3 maanden zal eventueel een controle plaatsvinden op onze polikliniek om het resultaat te beoordelen. In andere gevallen wordt u verzocht een foto op te sturen van het resultaat.
Waar moet u op letten na uw onderzoek/behandeling?
Leefregels na de operatie
De wond
De wond moet de eerste 2 dagen droog blijven, hierna mag u het verband en eventuele siliconengaas (doorzichtig gaas) verwijderen (een nieuwe pleister is niet nodig) en weer kort douchen. Houdt er rekening mee dat als u een bril draagt, deze mogelijk de eerste 2 dagen niet gedragen kan worden in verband met het verband. Indien u rond het oog geopereerd wordt kan het zijn dat het oog een paar dagen wordt afgeplakt. De wond mag niet te veel verweken (niet in bad, zwemmen of sauna), maar douche de wond wel iedere dag kort met water en dep de wond droog. De eventuele hechtstrips moet u laten zitten, die mogen dus nat worden, en gaan ervan af wanneer de hechtingen worden verwijderd (meestal na 7 dagen). Indien de wond gesloten is met een huidtransplantaat, moet het verband gedurende 4-7 dagen blijven zitten en mag dit verband niet nat worden. Dit verband wordt op de polikliniek verwijderd. Als de wond om bepaalde redenen niet gesloten wordt, maar verbonden met een verband, krijgt u hiervoor speciale adviezen.
Huidreactie & genezing
Gedurende enkele dagen na de ingreep kan de wond helder vocht afscheiden en de eerste weken is de wond nog rood. Dit is een normale reactie en in de loop van de tijd trekt de roodheid bij. U mag ‘s avonds de huid rondom het behandelde gebied koelen met bijv. ijs. Het is van belang goed het ijs inpakken met bijvoorbeeld een theedoek of een washandje, anders bestaat kans op verbranding van de huid. Op de plaats van de wond kan een korst ontstaan. Elke operatiewond geeft een litteken. De eerste paar maanden kan het litteken wat strakker aanvoelen, daarna wordt het vaak wat soepeler. U kunt het litteken lichtjes masseren met een vette crème of zalf om het soepel te houden. Er kan een kleurverschil zijn met de omliggende huid. Een normale littekengenezing kan maanden tot een jaar duren.
Advies
Lichamelijke inspanning
Probeer de uren na de ingreep rustig aan te doen; rust bevordert de genezing. Houd er rekening mee dat u enkele dagen na de ingreep misschien niet kunt werken, sporten of zware arbeid verrichten. Hierdoor kan er spanning op de hechtingen komen, wat genezing van de wond vertraagt en verslechtert. Het is mogelijk dat de arts u aanvullende adviezen geeft.
Pijnstillers
Bij pijn mag u gedurende enkele dagen maximaal vier keer per dag 1000 mg paracetamol (geen aspirine, ibuprofen, diclofenac of soortgelijke medicatie) innemen, maar dit is meestal niet nodig.
Zonlicht
Voor een optimale genezing dient u het litteken tegen de zon te beschermen.
Contactgegevens van de betrokken poliklinieken
Bij vragen of problemen kunt u contact opnemen met:
Polikliniek Huidziekten
Tijdens kantooruren bereikbaar tussen 09.00 en 13.00 uur via telefoonnummer 071-5262630.
Bij spoed buiten kantoortijden
De Centrale van het LUMC via telefoonnummer 071-5269111. Vraag naar de dienstdoende dermatoloog.