Hyperparathyreoïdie
Wat is Hyperparathyreoïdie?
De meeste mensen hebben 4 bijschildklieren in hun hals. Deze klieren zijn normaal gesproken niet meer dan een paar millimeter groot en produceren bijschildklierhormoon. Dit hormoon regelt de kalkhuishouding in uw lichaam. De bijschildklieren bevinden zich meestal achter de schildklier, maar kunnen ook hoger in de hals of in de borstholte zitten. Dat maakt ze soms lastig te vinden. Bovendien hebben sommige mensen meer of minder dan 4 bijschildklieren.
Hyperparathyreoïdie houdt in dat de bijschildklieren overactief zijn. Ze maken te veel hormonen aan. Hierdoor raakt het kalkgehalte in het bloed (calcium), en vaak ook het fosfaatgehalte, uit balans, waardoor het calcium in het bloed stijgt en het fosfaat juist daalt.
Er zijn 3 vormen van hyperparathyreoïdie: primair, secundair en tertiair. Afhankelijk van de vorm kunnen zich verschillende symptomen voordoen. Bij primaire en tertiaire hyperparathyreoïdie bestaat er een risico op nierstenen en kalkafzetting in de nier. Bij alle vormen van hyperparathyreoïdie is er een kans op het ontwikkelen van osteoporose (botontkalking).
Primaire hyperparathyreoïdie
Primaire hyperparathyreoïdie komt het meeste voor: bij ongeveer 1% van de bevolking. Deze vorm van hyperparathyreoïdie is meestal het gevolg van een gezwel in één van de bijschildklieren. Dit gezwel is vrijwel altijd goedaardig (adenoom). Soms zijn alle bijschildklier wat vergroot en maken ze met elkaar te veel hormoon aan (hyperplasie). In minder dan 1% van de gevallen is er sprake van een kwaadaardig gezwel. Dit heet een bijschildkliercarcinoom. Het LUMC is ook gespecialiseerd in de behandeling van deze zeldzame tumoren.
Secundaire hyperparathyreoïdie
Secundaire hyperparathyreoïdie is het gevolg van een tekort aan vitamine D. De bijschildklieren compenseren dit door meer bijschildklierhormoon aan te maken. Bij secundaire hyperparathyreoïdie zijn vaak alle bijschildklieren overactief. Anders dan bij primaire hyperparathyreoïdie is hier sprake van een verhoogd calcium in het bloed.
Tertriaire hyperparathhyreoïdie
Tertiaire hyperparathyreoïdie ontstaat als een secundaire hyperparathyreoïdie lang aanhoudt. De bijschildklieren groeien en groeien, totdat ze uit zichzelf te veel hormoon gaan aanmaken. Ongeacht of de vitamine D-spiegel weer op waarde is.
Verschijnselen
Klachten bij primaire hyperparathyreoïdie
Vaak hebben mensen met een primaire hyperparathyreoïdie weinig klachten. Maar als de hyperparathyreoïdie lang bestaat en er veel bijschildklierhormoon (PTH) wordt gemaakt met een verhoogd calcium tot gevolg, kunnen er wel klachten ontstaan. Dat kunnen zowel lichamelijke als psychische klachten zijn. De hier vermelde klachten hoeven niet allemaal en niet tegelijk voor te komen. Veel klachten komen ook voor bij andere aandoeningen. Daarom is het niet mogelijk een diagnose te stellen alleen op basis van de klachten.
Lichamelijke klachten:
- Vermoeidheid
- Spierzwakte/spierpijn
- Buikklachten
- Verstopping/obstipatie (trage stoelgang)
- Veel dorst/uitdroging
- Extra plassen
- Misselijkheid en braken
- Niersteenaanvallen (koliekpijn)
Psychosociale klachten:
- Concentratie- of geheugenproblemen
- Verwardheid
- Somberheid
Andere problemen die mogelijk niet opgemerkt worden:
- Hoge bloeddruk
- Botontkalking
- Nierstenen of kalkafzetting in de nieren zonder klachten
Symptomen secundaire hyperparathyreoïdie
Naast een verhoogd risico op osteoporose kan secundaire hyperparathyreoïdie meerdere klachten opleveren:
- Tintelingen
- Krampen
- Spierzwakte
Symptomen tertiaire hyperparathyreoïdie
Net als bij de primaire vorm is er bij tertiaire hyperparathyreoïdie sprake van een verhoogd calcium. Hoewel dit leidt tot symptomen als kalkafzetting in de nieren en osteoporose, ondervinden patiënten met tertiaire hyperparathyreoïdie hier vaak geen hinder van. Als patiënten wel klachten ervaren, zijn deze meestal vergelijkbaar met de klachten die bij primaire hyperparathyreoïdie worden genoemd.
Oorzaak
Primaire hyperparathyreoïdie wordt meestal veroorzaakt door een gezwel in één van de bijschildklieren. Hoewel dit meestal niet het geval is, kan deze vorm van hyperparathyreoïdie kan erfelijk zijn. Als de aandoening vaker in uw familie voorkomt, is het raadzaam contact op te nemen met uw huisarts of behandeld arts.
Secundaire hyperparathyreoïdie ontstaat door een gebrek aan vitamine D. Deze vorm komt voor bij vrijwel iedereen die langdurig nierdialyse heeft gehad. Ook tertiaire hyperparathyreoïdie komt met name voor bij mensen met nierproblemen of die in het verleden nierproblemen hebben gehad.
Waarom u bij ons in goede handen bent

Onze internist-endocrinologen en chirurgen hebben jarenlange ervaring met de behandeling en begeleiding van patiënten met hyperparathyreoïdie. Een belangrijke vereiste als de aandoening complexere vormen aanneemt, wat overigens zeer zelden voorkomt. Het LUMC is bijvoorbeeld gespecialiseerd in de behandeling van terugkerende hyperparathyreoïdie en bijschildkliercarcinomen. Deze kwaadaardige tumoren zijn in minder dan 1% van de gevallen de oorzaak van hyperparathyreoïdie, maar vergen wel een zeer specialistische en deskundige aanpak. Juist vanwege onze brede expertise, worden patiënten met hyperparathyreoïdie uit heel Nederland naar Leiden doorverwezen.
Veneuze sampling
Bijschildklieren liggen niet altijd op dezelfde plaats in de hals. Tijdens een operatie kan het daarom moelijk zijn om ze te vinden. Als de hyperparthyreoidie terugkeert/aanhoudt na operatie, kunnen gespecialiseerde technieken om de bijschildklieren voor een eventuele volgende operatie te lokaliseren nodig zijn. Een van die technieken is de zogenaamde veneuze sampling.
Het LUMC is één van de weinige ziekenhuizen waar een veneuze sampling voor bijschildklierhormoon kan worden uitgevoerd. Hierbij nemen we via de lies op verschillende plaatsen in de bloedvaten bloedmonsters af. Deze monsters onderzoeken we op het de hoogte van het bijschildklierhormoon. Zo bepalen we waar de bijschildklieren moeten zitten.
Multidisciplinair team
De behandeling van hyperparathyreoïdie is een kwestie van teamwork, zeker bij terugkerende/aanhoudende vormen. Uw behandelend arts werkt daarom nauw samen met specialisten van andere disciplines binnen het LUMC. Zo is er een hechte samenwerking met de chirurgen van de secties Endocriene en Hoofd/hals chirurgie, met de afdeling Nucleaire Geneeskunde en de afdeling Pathologie.
Over alle aspecten van de behandeling vindt overleg plaats. Juist dankzij die intensieve samenwerking tussen verschillende disciplines kunnen we u zorg op hoog niveau bieden.
Wetenschappelijk onderzoek naar hyperparathyreoïdie
Het LUMC is naast een zorgcentrum ook een belangrijk centrum voor wetenschappelijk onderzoek naar hyperparathyreoïdie. We zoeken continu naar betere diagnostiek en behandelmethoden voor patienten met hyperparathyreoïdie. Daarnaast vinden we het ook belangrijk dat onze behandeling uw kwaliteit van leven verbetert. Om dit beter te kunnen meten, kunt u gevraagd worden vragenlijsten in te vullen.
Avondspreekuur
Iedere eerste dinsdag van de maand is er een avondspreekuur tussen 16.30 en 19.30 uur. Dit spreekuur is toegankelijk voor al onze patiënten, maar bieden we vooral aan als extra service voor patiënten die langdurig onder controle zijn bij ons, overdag werken of een druk gezin hebben, van ver moeten komen of afhankelijk zijn van werkende familieleden voor vervoer.
Voor het avondspreekuur hebt u een afspraak nodig. Het spreekuur vindt plaats op de polikliniek Endocrinologie (route 25).
De Centrale Bloedafname is ’s avonds gesloten, maar als het nodig is kan de doktersassistente bloed bij u afnemen tijdens het spreekuur. Ook kunt u op het spreekuur indien gewenst urine afgeven. De uitslag krijgt u dan telefonisch. Aanvullend onderzoek, zoals een botdichtheidsmeting of röntgenfoto, is niet mogelijk tijdens het avondspreekuur. Is er aanvullend onderzoek bij u nodig, dan proberen we dit overdag voor u in te plannen op de dag van het avondspreekuur. Ons secretariaat houdt daar rekening mee, maar let u er ook zelf op als u een afspraak maakt voor het avondspreekuur? Twijfelt u of er aanvullend onderzoek nodig is? Neem dan contact met ons op via bot@lumc.nl of door te bellen met de polikliniek: 071 - 526 35 05 of door dit minimaal 1 week van te voren middels videoconsult te vragen.
Er bestaan 3 vormen van hyperparathyreoïdie: primair, secundair en tertiair. Bent u doorverwezen naar het LUMC? Dan kijken we eerst welke vorm van hyperparathyreoïdie u heeft en of er complicaties spelen.
Afspraak maken voor diagnose hyperparathyreoïdie
Uw huisarts of een andere specialist verwijst u door naar het LUMC als er een vermoeden bestaat dat u hyperparathyreoïdie heeft. Voor het maken van de afspraak stuurt u of uw verwijzer de verwijsbrief naar het LUMC. U hoort dan schriftelijk van ons wanneer u langs kunt komen voor de onderzoeken. Ook krijgt u van ons alles wat u nodig heeft om u alvast voor te bereiden op de onderzoeken. Op de onderzoeksdag zelf kunt u zich melden aan de balie van de polikliniek Endocrinologie van het LUMC (routenummer 25).
Wie komt u tegen en wat kunt u verwachten?
Uw regievoerend arts (hoofdbehandelaar) is een internist-endocrinoloog of een internist-endocrinoloog in opleiding. De regievoerend arts wordt ondersteund door een doktersassistente en een verpleegkundige. In een later stadium kunt u ook een chirurg van de sectie Hoofd/hals chirurgie treffen. Tijdens de onderzoeksdag kijkt uw behandelaar in eerste instantie welke vorm van hyperparathyreoïdie u hebt. Dit is van belang voor de behandeling. Daarnaast kijken we of de aandoening heeft geleid tot complicaties, zoals nierstenen en botontkalking, met een botdichtheidsmeting, en een echo (of CT scan) van de nieren en 24-uurs urine verzameling op calcium.
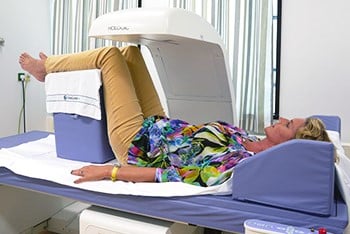
Het onderzoek
Een aantal onderzoeken zal worden verricht:
- Bloedonderzoek. We kijken naar de hoeveelheid bijschildklierhormoon in uw bloed en het calcium gehalte. Daarnaast wordt de nierfunctie en het vitamine D gecontroleerd.
- Urineonderzoek: Een 24-uurs urine meting van calciumuitscheiding zegt veel over de calciumhuishouding in uw lichaam.
- Echo (of CT scan) van de nieren. Met een echo kunnen we eventuele nierstenen en kalkafzetting in de nieren ontdekken.
- Botdichtheidsmeting. Dit gebeurt met een zogeheten DEXA-scanner en duurt ongeveer 15 minuten.
Op basis van deze onderzoeken bepalen we welke vorm van hyperparathyreoïdie u heeft en of u baat heeft bij een operatie. Komt u in aanmerking voor een operatie, dan volgt extra vervolg onderzoek.
Vervolgonderzoeken
Aan een operatie aan de bijschildklieren gaat altijd extra onderzoek vooraf. Dat is nodig, omdat de bijschildklieren lang niet altijd netjes in de buurt van de schildklier liggen. Bij de ene persoon zitten ze hoog in de hals, bij de ander in de borstholte. Het is dus noodzakelijk om voorafgaand aan de operatie te bepalen waar de bijschildklieren zich bevinden. Er zijn soms meerdere onderzoeken nodig om deze positie exact te bepalen.
- In het LUMC maken we een PET CT-scan met choline. Met deze scan wordt gekeken waar de overactieve bijschildklier precies zit. Meer informatie over dit onderzoek vindt u in deze folder.
In andere ziekenhuizen of om specifieke redenen worden de volgende onderzoeken gedaan:
- Echo van de hals. Deze laat zien of uw bijschildklieren vergroot zijn. Meestal geeft dit al uitsluitsel over de positie van de bijschildklieren.
- MIBI-scan. Is er toch nog meer onderzoek nodig, dan maken we een MIBI-scan. Deze scan maakt de positie zichtbaar van de overactieve bijschildklier(en). Hiervoor krijgt u een kleine, veilige hoeveelheid radioactieve stof (MIBI) toegediend. Deze stof plast u nadien gewoon weer uit.
Bij sommige mensen moet er nog meer onderzoek gebeuren voordat er een besluit kan worden genomen over de behandeling:
- Veneuze sampling. Deze test voeren we alleen uit als de eerdere onderzoeken geen uitsluitsel geven. Op verschillende plaatsen in de bloedvaten nemen we bloedmonsters af, die we onderzoeken op het gehalte bijschildklierhormoon. Voor dit onderzoek brengen we een dun slangetje (katheter) in via de lies. Het onderzoek vindt plaats bij de afdeling Radiologie tijdens een dagopname. Hiervoor komt u apart een keer naar het ziekenhuis.
- CT-scan. Deze kan nodig zijn ter bevestiging van de resultaten van de veneuze sampling.
Uitslag van het onderzoek
De resultaten van de onderzoeken bespreken we altijd binnen ons multidisciplinaire team. Samen zoeken we naar het beste behandelplan. Welke behandeling het beste bij uw situatie past, hangt af van de soort hyperparathyreoïdie die u heeft en van uw klachten. Daardoor kan de behandeling per patiënt verschillen.
Welke behandelingen zijn er mogelijk?
Hyperparathyreoïdie is goed te behandelen. Wel is het zo dat de behandeling per patiënt kan verschillen. Dit hangt samen met de aard van de klachten, het soort hyperparathyreoïdie en de complexiteit van de aandoening. Juist omdat maatwerk zo belangrijk is bij de behandeling, is het goed om te weten dat u bij het LUMC wordt geholpen door een team met uitgebreide ervaring en expertise.
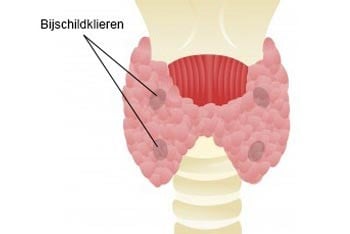
Welke behandelingen zijn er?
Voor iedere vorm van hyperparathyreoïdie bestaan verschillende behandelmogelijkheden. Uw behandelend arts zal deze uitgebreid met u bespreken. De keuze voor een bepaalde behandeling nemen we altijd samen met u.
Primaire hyperparathyreoïdie
Bij primaire hyperparathyreoïdie zijn er drie behandelmogelijkheden:
- Bijschildklieroperatie. Dit is de standaard behandeling bij primaire hyperparathyreoïdie. Tijdens de operatie verwijderen we de overactieve bijschildklier(en). Meestal is het probleem daarmee voorgoed verholpen. Zeker als u nierstenen, osteoporose of ernstig verstoorde calciumwaardes in het bloed heeft, gaat de voorkeur uit naar een operatie.
- Medicijnen. Het kan zijn dat een operatie te riskant voor u is. Of dat u zelf liever geen operatie wilt. In dat geval kunnen we u behandelen met medicijnen die het gehalte bijschildklierhormoon – en daarmee ook de calciumspiegel – verlagen. Het is ook mogelijk dat u wij u adviseren bisfosfonaten toegediend te krijgen. Deze gaan de botafbraak tegen. U krijgt deze medicijnen toegediend via een infuus of u neemt ze in via tabletten.
- Afwachten. Primaire hyperparathyreoïdie hoeft niet altijd tot klachten te leiden. Het kan zijn dat u slechts een licht verhoogde calciumspiegel heeft en geen last heeft van nierstenen of osteoporose. In dat geval kunnen we besluiten om af te wachten. U blijft wel onder controle. Dit kan bij het LUMC, maar ook bij uw eigen huisarts. Via deze controles houden we de calcium- en fosfaatgehaltes in uw bloed en de activiteit van de bijschildklieren in de gaten. Neemt de activiteit van de bijschildklieren toe, dan kijken we opnieuw naar de behandelmogelijkheden.
Secundaire hyperparathyreoïdie
Bij secundaire hyperparathyreoïdie krijgt u extra vitamine D toegediend. Deze behandeling is vrijwel altijd succesvol. Enkele maanden na de start van de behandeling controleren we of de waardes vitamine D, calcium en fosfaat weer op peil zijn en hoe het staat met de overactiviteit van de bijschildklieren. Ook proberen we te achterhalen we wat het tekort aan vitamine D veroorzaakt heeft. Dat kan leiden tot leefstijladviezen en een medicijnadvies.
Tertiaire hyperparathyreoïdie
De behandeling van tertiaire hyperparathyreoïdie hangt heel erg af van de wijze waarop de aandoening zich manifesteert. In eerste instantie houden we net als bij secundaire hyperparathyreoïdie een vinger aan de pols tijdens controles. Heeft u nierproblemen of staat u een niertransplantatie te wachten, dan houdt de arts daar ook rekening mee. Mocht u toch klachten krijgen die we niet met medicijnen tegen kunnen gaan, dan kan een operatie noodzakelijk zijn.
Hoe kunt u zich op de behandeling voorbereiden?
We zullen u voor en na een behandeling zo goed mogelijk begeleiden en voorlichten. Daarnaast is het goed als u zich oriënteert. Bijvoorbeeld als u binnenkort geopereerd wordt. U kunt over hyperparathyreoïdie lezen en erover praten met uw familie en vrienden.
Vragen kunt u altijd stellen in het gesprek met uw behandelaar. De polikliniek Interne Geneeskunde/Endocrinologie is bereikbaar via tel. 071 – 526 35 05 (op werkdagen tussen 9.00 en 12.00 uur) of via e-mail: bot@lumc.nl.
Meedoen aan wetenschappelijk onderzoek
In het LUMC zoeken we continu naar betere methoden om hyperparathyreoïdie te behandelen. Uw arts vraagt u mogelijk of u mee wilt doen aan een wetenschappelijk onderzoek (clinical trial). U kunt het ook zelf aangeven als u hierin geïnteresseerd bent.
Een behandeling is meestal niet het einde van de zorg die het LUMC biedt. Zolang het nodig is houden we een vinger aan de pols en het kan zijn dat u langere tijd bij ons onder controle blijft. Ook staan we altijd voor u klaar als u ergens tegenaan loopt of nog vragen heeft.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
De nazorg bij hyperparathyreoïdie is grotendeels afhankelijk van de soort waarvoor u behandeld bent. Na een operatie bij primaire hyperparathyreoïdie komt u in ieder geval na zes maanden weer langs voor een controle. Is de operatie geslaagd en werken de bijschildklieren weer normaal? Dan hoeft u niet langer onder controle te blijven. Bij een behandeling met medicijnen blijft u wel bij ons onder controle. Is er gekozen voor afwachten? Dan blijft u ook onder controle, maar dat hoeft niet in het LUMC te zijn. U kunt hiervoor ook terecht bij uw eigen huisarts.
Na de behandeling van secundaire hyperparathyreoïdie met vitamine D, komt u een paar maanden later terug voor controle. Dat is altijd in het LUMC. Mocht het lichaam de vitamine D niet opnemen, dan kunnen we een nieuw behandelplan maken. Vaak komt dat niet voor, want de behandeling met vitamine D is bijna altijd succesvol. Daarom verwijzen we u na de behandeling vrijwel altijd terug naar uw eigen huisarts. Als u behandeld bent of wordt voor tertiaire hyperparathyreoïdie, blijft u onder controle in het LUMC.
Waar moet u op letten na uw behandeling?
De eerste weken na een operatie kunt u nog klachten hebben. Dit zijn vaak klachten als gevolg van een te laag calciumgehalte, zoals tintelingen en krampen. Hiervoor krijgt u calciumsupplementen en vitamine D. Na een paar weken vindt uw lichaam een nieuw evenwicht en verdwijnen de klachten. Het is belangrijk om te weten dat deze klachten ook bij een normaal calciumgehalte kunnen optreden. Zijn de klachten na de thuiskomst meer dan in het ziekenhuis, dan moet u contact opnemen met het LUMC. Ook als u later dezelfde klachten krijgt als vóór de diagnose, neem dan contact op met het LUMC of met uw huisarts als u niet meer onder controle bent bij ons.
Contact bij problemen na uw behandeling
Loopt u tegen problemen aan of heeft u nog andere vragen? Neem dan contact op met de polikliniek Interne Geneeskunde: tel. 071 - 526 35 05 (op werkdagen tussen 9.00 en 12.00 uur) of via e-mail: bot@lumc.nl.
Behandelteam
De internist-endocrinoloog of internist-endocrinoloog in opleiding is uw regievoerend arts (hoofdbehandelaar). Dankzij een nauwe samenwerking tussen de verschillende afdelingen van het LUMC kunnen we bovendien snel nog meer specialisten bij uw behandeling betrekken als dat nodig is.

Dr. N.M. Appelman-Dijkstra
Internist-endocrinoloog

Dr. M. Snel
Internist-endocrinoloog

Dr. E.M. Winter
Internist-endocrinoloog

Dr. F.M. Van Haalen
Internist-endocrinoloog

Dr.J.J.W.M. Brouwers
Chirurg

Dr. A. Schepers
Chirurg

J. Hogewoning-Rewijk
Doktersassistente

Dr. L. Welling
Endocrien chirurg
Wie kunt u nog meer tegenkomen?
- Kinderendocrinoloog: Dr. H. Vlaardingerbroek
- Patholoog: Dr. A.S.L.P. Crobach
- Dokters Assistenten: A. Baddouri, W.M.P. Hoogendam
- Medisch secretaresse: A. Hogervorst-Kruit
Aan welke studies kan je meedoen?
Patiëntgebonden onderzoek
De onderzoeken die we in het LUMC verrichten naar hyperparathyreoïdie zijn heel divers. Soms vindt een onderzoek uitsluitend in het laboratorium plaats en soms vragen we onze patiënten of ze mee willen doen aan een onderzoek. Zeker studies bij mensen om wie het gaat, leveren vaak betrouwbare kennis op. We stellen het daarom zeer op prijs als u bereid bent om mee te werken aan een onderzoek. We kunnen u daarom vragen of we uw gegevens (zoals bloeduitslagen en scan uitslagen) mogen gebruiken voor onderzoek.
Gebruik van nieuwe geneesmiddelen
Als patiënt hebt u er ook profijt van dat bij ons de nieuwste geneesmiddelen worden getest. Als de standaardmedicijnen bij u onvoldoende werken, heeft een experimenteel middel mogelijk meer effect. Deze middelen worden in studieverband aangeboden. Als uw situatie zich ervoor leent en u voldoet aan de criteria, kunt u meedoen met deze clinical trials. U kunt uw arts ernaar vragen, maar het behandelteam zal ook zelf de behandelmogelijkheden met u bespreken.
Waar doen we momenteel onderzoek naar?
De studies die we in het LUMC doen naar hyperparathyreoïdie, wisselen regelmatig. Zo hebben we onderzoek gedaan naar de controlemomenten na een behandeling. Daaruit is gebleken dat controles in het eerste jaar na een operatie voldoende zijn om te concluderen of iemand genezen is of niet. Ook hebben de internisten van het LUMC deelgenomen aan onderzoek naar medicijnen bij aanhoudende hyperparathyreoïdie. Deze middelen zijn nodig voor mensen die niet geopereerd kunnen worden.
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op of volg de links voor aanvullende informatie.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Patiënt verwijzen
Informatie voor artsen en instellingen die patiënten naar het LUMC willen verwijzen.
Contactgegevens voor patiënten
- Polikliniek Interne Geneeskunde: 071 - 526 35 05 of bot@lumc.nl
Links
Voor meer informatie over hyperparathyreoïdie, hypoparathyreoïdie en pseudohypoparathyreoïdie, kunt u terecht bij de Bijschildkliergroep van de Schildklier Organisatie Nederland (SON). Zij bieden praktische tips en ondersteuning.
Website: https://schildklier.nl/schildklieraandoeningen/bijschildklieren/