Hemaferese: Informatie voor Stamceldonoren
Deze informatie is opgesteld door de afdeling(en) Hematologie.
Wat is Hemaferese: Informatie voor Stamceldonoren?
Wat is stamceltransplantatie?
Inleiding stamceltransplantatie
De stamcellen die de bloedcellen aanmaken bevinden zich in het beenmerg. Beenmerg bevindt zich aan de binnenzijde van botten zoals het bekken, de wervels en het borstbeen. Stamcellen zorgen voor de aanmaak van de verschillende bloedcellen. Er moeten voortdurend nieuwe bloedcellen worden aangemaakt, omdat de oude bloedcellen worden afgebroken. Er zijn drie soorten bloedcellen. De rode bloedcellen zijn nodig voor het transport van zuurstof in het lichaam. De witte bloedcellen zorgen voor de afweer tegen infecties. Bloedplaatjes spelen een belangrijke rol bij de bloedstolling.
Waarom doen we dit onderzoek/deze behandeling?
Een stamceltransplantatie wordt toegepast bij de behandeling van een aantal kwaadaardige bloedziekten, zoals leukemie, lymfklierkanker en multipel myeloom. Soms wordt deze therapie ook toegepast bij de behandeling van andere ziektes.
Wat gaat er vooraf aan het onderzoek of de behandeling?
Voordat een patiënt stamcellen kan ontvangen wordt er chemotherapie en soms (lichaams) bestraling gegeven. Het doel hiervan is enerzijds om zoveel mogelijk kwaadaardige cellen voor de transplantatie te doden en anderzijds om het afweersysteem van de patiënt uit te schakelen, zodat de stamcellen van de donor worden geaccepteerd.
Uit onderzoek is gebleken dat donorcellen niet alleen het zieke beenmerg van een patiënt kunnen vervangen, maar ook een afweerreactie kunnen oproepen tegen de kwaadaardige cellen. Dit betekent dat de kwaadaardige cellen op twee verschillende manieren worden opgeruimd: met chemotherapie en/of radiotherapie en met gezonde, “natuurlijke” afweercellen van de donor.
Na toediening van de chemotherapie, al dan niet gecombineerd met bestraling, worden de donorstamcellen via een infuus aan de patiënt gegeven. De donorstamcellen zoeken zelf de beenmergholten in het lichaam van de patiënt op. Zij gaan zich daar nestelen om ongeveer twee tot drie weken later te zorgen voor beenmergherstel en bloedvorming.
De voorbehandeling hangt af van de ziekte en de leeftijd van de patiënt. Deze kan bestaan uit een zware chemokuur en een lichaamsbestraling, die naast de tumorcellen ook de stamcellen van de patiënt doden. Soms wordt ook gebruik gemaakt van een minder intensieve voorbereiding, waarbij de patiënt minder chemotherapie en geen bestraling krijgt. Bij deze vorm van transplantatie wordt het afweersysteem van de patiënt uitgeschakeld en wordt gebruik gemaakt van de afweercellen van de donor om de nog aanwezige tumorcellen op te ruimen. Vaak is het nog nodig na de stamceltransplantatie nog extra donor-afweercellen toe te dienen, bijvoorbeeld omdat er nog bloedcellen van de patiënt aanwezig blijven of omdat de ziekte weer actief wordt. Dan spreekt men van donor lymfocyten infusies.
Voorbereiding
Motivatie
Stamceldonatie gebeurt op basis van vrijwilligheid. U moet zelf bepalen of u als donor wilt optreden. Niemand kan het u verplichten of van u eisen. Indien u twijfels hebt, spreek deze dan uit bij de arts of verpleegkundige van de Hemaferese.
HLA-typering
Een eerste stap om donor te worden is het laten afnemen van bloed voor een HLA (humaan leukocyten antigeen) typering. Humaan leukocyten antigenen zijn eiwitten die aanwezig zijn op bijna alle lichaamscellen. Het HLA-systeem is een belangrijke weefseltypering die te vergelijken is met een bloedgroepsysteem. Bij ziektes waarbij getransplanteerd wordt speelt dit een belangrijke rol. Als uw HLA-typering hetzelfde is als dat van uw zieke familielid zou u stamceldonor kunnen zijn. Als broer of zus heeft u 25% kans dat u HLA-identiek bent. Als er in één familie meerdere identieke boers en of zussen zijn, wordt er een keus gemaakt op basis van bloedgroep, virologie, leeftijd, medische vragenlijst.
De donorkeuring
Als u voor uw familielid een geschikte stamceldonor lijkt te zijn, dan wordt u opgeroepen voor een informatiegesprek en medische keuring. Deze is nodig om vast te stellen of het veilig is voor u om stamceldonor te zijn, maar ook of het veilig is voor uw familielid om stamcellen van u te ontvangen. Daarnaast krijgt u tijdens het informatiegesprek voorlichting over wat de stamceldonatie voor u inhoudt en krijgt u informatie over welke bijwerkingen er kunnen optreden.
Ter voorkoming van belangenverstrengeling zal een onafhankelijke donorarts uw medische zorg op zich nemen.
Tijdens de keuring zal de donorarts met u spreken over uw algemene gezondheidstoestand en de medische vragenlijst met u doornemen. Het is handig als u een medicijnoverzicht meeneemt en eventueel contactgegevens van medische specialisten bij wie u onder behandeling bent. Alles wat u met de donorarts bespreekt valt onder het medisch beroepsgeheim.
Een donor mag geen grote risico’s lopen bij het afnemen van de stamcellen. Naast het vraaggesprek krijgt elke donor daarom een volledig medisch onderzoek. U wordt lichamelijk onderzocht en er wordt bloed afgenomen voor onderzoek, onder andere naar de aanwezigheid van virusinfecties, zoals hepatitis B (geelzucht) en HIV (de veroorzaker van AIDS). Indien u niet wilt dat deze testen worden verricht, kunt u geen donor zijn. Een beenmergpunctie wordt verricht om te onderzoeken of het beenmerg gezond is. Er wordt een hartfilmpje (ECG) gemaakt en een röntgenfoto van hart en longen.
Als u akkoord gaat met de gehele procedure en al uw vragen zijn beantwoord, krijgt u een formulier, het “informed consent” met de vraag dit te tekenen als verklaring dat u voldoende bent geïnformeerd en dat u akkoord gaat met de gehele procedure.
Het duurt ongeveer 7-10 dagen voordat alle onderzoeksresultaten bekend zijn. Wanneer er testresultaten afwijkend blijken te zijn, zult u hiervan door de donorarts op de hoogte worden gesteld. Soms is dan aanvullend onderzoek nodig, soms kan het betekenen dat u niet kunt optreden als stamceldonor. Omdat u uitgebreid wordt gekeurd, is het mogelijk dat een eerder niet-ontdekte medische aandoening wordt gevonden. U en uw huisarts worden hiervan dan op de hoogte gesteld door de donorarts. Sommige bloedtesten zijn maar beperkte tijd geldig. Als er langer dan 30 dagen zit tussen keuring en donatie, dan worden deze bloedtesten herhaald.
Hoe gaat het onderzoek / de behandeling in zijn werk?
Het doneren van stamcellen
In principe gaat de voorkeur uit naar een stamceltransplantatie met stamcellen die zijn verkregen uit het bloed, zgn. “perifere bloed” stamcellen. In uitzonderingssituaties kan er op medische gronden een beenmerg-afname onder narcose worden geadviseerd. Beide procedures met de voor- en nadelen worden hieronder toegelicht.
Perifere Stamcellen
Stamcellen bevinden zich normaal alleen in het beenmerg en in zeer geringe mate in het bloed. Door de donor te injecteren met groeifactor (G-CSF, ook wel Filgrastim genoemd), wordt het beenmerg geactiveerd om tijdelijk extra witte bloedcellen aan te maken. Hierbij komen de stamcellen los uit het beenmerg en komen deze in de bloedbaan terecht. De injecties met groeifactor worden gedurende vier dagen twee keer per dag en de vijfde dag alleen in de ochtend onderhuids toegediend door de donor zelf of door een familielid. De medewerker van de Hemaferese afdeling geeft u hier uitgebreide instructie over. Indien u zelf niet wilt of kunt injecteren kunt u dit aangeven bij de medewerker van de Hemaferese. Omdat het onvoldoende bekend is of de groeifactor veilig is voor het ongeboren kind en pasgeborenen mag de groeifactor niet toegediend worden tijdens zwangerschap en het geven van borstvoeding. Tijdens de behandeling met groeifactor, tot een week na de laatste injectie, mag een vrouwelijke donor niet zwanger worden.
Verder mag groeifactor niet gegeven worden aan donoren met hart- en vaatziekten en aan donoren met een ziekte van het afweersysteem. Hier wordt extra op gelet bij de medische keuring. In die gevallen is het soms wel mogelijk om beenmergdonor te zijn. Indien dit voor u aan de orde is, dan wordt dit door de donorarts met u besproken.
Bijwerkingen
In de dagen dat de groeifactor wordt toegediend krijgen de meeste donoren enige last van botpijn, spierpijn, hoofdpijn en soms een grieperig gevoel. U kunt hiertegen Paracetamol gebruiken, echter geen andere pijnstillers. De klachten verdwijnen binnen 24 uur na toediening van de laatste groeifactoren. Zeer zelden treden ernstigere bijwerkingen op. Zo zijn sommige donoren allergisch voor groeifactor. Zij ervaren dan een akelig gevoel en kortademigheid kort na toediening.
De groeifactoren worden door de apotheek van het LUMC bij u thuis bezorgd.
De apotheek zal contact met u opnemen om een korte check van u medicatie gebruik te doen, daarna ontvangt u van de apotheek een link om de spuitjes te laten bezorgen op het door u gewenste adres.
De eerste groeifactor-toediening vindt altijd in aanwezigheid van een bekende plaatsvinden.
Dit ivm mogelijke allergische reactie, dit komt echter heel weinig voor. Bij klachten of twijfel/ ongerustheid kunt u ook op andere dagen altijd de Hemaferese afdeling bellen, zo nodig wordt u doorverbonden met de donorarts.
Hierbij de link voor de prikinstructie: https://youtu.be/nH31ZPPQwkg of scan de Qr code 
Bij pijn in linkerflank altijd contact opnemen met de afdeling Hemaferese 071-5263810, in avond en weekend uren kunt u via het algemene nummer van het ziekenhuis 071-5269111 bellen en vragen naar de dienstdoende bloedtransfusie arts.
Voor overige vragen of bij twijfel kunt u altijd contact met ons opnemen via bovenstaande telefoonnummer of via Hemaferese@lumc.nl.
U ontvangt thuis per post een lege bloedbuis (bepaling van virologie) met de vraag of u die 30 dagen voor de stamcelafname zou willen laten vullen, via uw eigen huisarts en/of prikpost bij u in de buurt.
Dit buisje graag terug sturen in dezelfde blauwe envelo. Dit kan door het adres-kaartje om te draaien. De envelop kunt in de oranje brievenbus gooien (postzegel is niet nodig).
Helaas kunnen de kosten voor het vullen van de bloedbuis in rekening worden gebracht als onderdeel van uw eigen risico. Deze kosten liggen tussen de € 25 en € 30. Mocht u dit liever niet willen, dan kunt u terecht op de afdeling Hemaferese voor bloedafname ten behoeve van de virologie. Wij verzoeken u wel om hiervoor een afspraak te maken.
Dag van afname
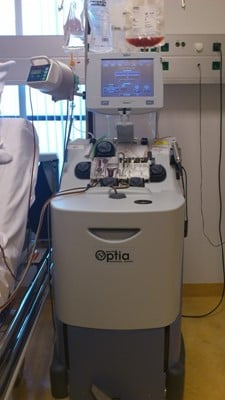
Op de vijfde dag na starten met de groeifactoren, worden de stamcellen geoogst op de Hemaferese afdeling.
Bij een aferese wordt in de ene arm een stalen naald en in de andere arm een infuusnaald ingebracht. Als dit niet mogelijk is, wordt er onder plaatselijke verdoving een katheter in de hals ingebracht door een gespecialiseerde arts. Het plaatsen van een katheter brengt enkele risico’s met zich mee, zoals een blauwe plek, trombose of infectie. Deze katheter wordt één dag voor de stamcelafname geplaatst. U mag na de plaatsing naar huis. De verpleegkundige zal instructies meegeven voor thuis. Of het nodig is om een lijn in de hals te plaatsen, wordt met u besproken tijdens de keuring.
Het bloed loopt via een steriel slangensysteem in een afereseapparaat. In dat apparaat worden de verschillende bloedcellen van elkaar gescheiden en worden de stamcellen verzameld. De rest van het bloed gaat daarna, via de infuusnaald, weer terug naar de donor. In het apparaat wordt een antistollingsmiddel aan het bloed toegevoegd om te voorkomen dat het bloed gaat klonteren. Dit antistollingsmiddel kan bij de donor tintelingen rond de mond en in de handen veroorzaken. Dit is niet ernstig en kan goed worden behandeld. U moet dit wel bij de verpleegkundige aangeven.
De duur van een stamcelaferese is maximaal zes uur. Soms is het noodzakelijk om de volgende dag de procedure te herhalen als de gewenste hoeveelheid stamcellen niet de eerste dag is bereikt. Doordat er in beide armen een naald wordt ingebracht of een katheter in de lies wordt geplaatst, bent u tijdens de aferese periode beperkt in u bewegingsvrijheid. Indien u een lieskatheter heeft en een tweede verzameldag nodig is, blijft u overnachten in het ziekenhuis.
De stamcellen worden bewerkt in het laboratorium voor stamceltherapie. Dezelfde of de volgende dag worden de stamcellen toegediend aan de patiënt.
Beenmergafname
Het beenmerg wordt afgenomen op de operatiekamer (OK) onder algehele verdoving (narcose).
U wordt hiervoor opgenomen in het ziekenhuis. Ruim voor opname heeft u een (bel)afspraak op de polikliniek Anesthesiologie om de beenmergafname en de narcose te bespreken. De beenmergafname vindt over het algemeen ’s morgens vroeg plaats. U wordt onder narcose gebracht, omdat de procedure anders te pijnlijk zou zijn. Door twee artsen wordt uit beide kanten van het bekken, met behulp van beenmergnaalden, het beenmerg opgezogen.
De stamcellen worden in het laboratorium bewerkt. Nog dezelfde dag worden ze aan de patiënt toegediend. In principe mag u dezelfde avond weer naar huis.
Het bekken kan op de plaats van de beenmergafname nog enkele dagen tot een week beurs aanvoelen. Ook kunt u nog een aantal dagen last hebben van de narcose, zoals misselijkheid en vermoeidheid.
Bijwerkingen
Aan het afnemen van het beenmerg zelf zijn geen risico’s verbonden, behalve het geringe risico van de algehele narcose. Er kan een lichte bloedarmoede ontstaan na de beenmerg-afname, wat vermoeidheid kan veroorzaken. Vaak krijgt u voor een maand ijzertabletten mee om dit tekort weer aan te vullen. Er wordt niet meer dan een paar procent van de totale hoeveelheid beenmerg afgenomen. Binnen een aantal weken wordt dit weer door het beenmerg zelf aangevuld.
De transplantatie van de stamcellen
De patiënt krijgt een voorbehandeling met chemotherapie en/of bestraling voordat de stamcellen worden toegediend. De toediening van stamcellen gebeurt d.m.v een infuus. Soms krijgt de patiënt koorts, rillingen of klachten als kortademigheid.
Deze klachten kunnen ook veroorzaakt worden door een antistof (Alemtuzumab) dat in het laboratorium aan de stamcellen wordt toegevoegd om de afweer van donorcellen tegen patiëntcellen te verminderen. Na het inlopen van het transplantaat vinden de stamcellen zelf de weg naar het beenmerg van de patiënt. Na een aantal weken wordt d.m.v. laboratorium-bepalingen merkbaar of de stamcellen zijn aangeslagen.
Wat zijn de risico's, bijwerkingen of complicaties?
Psychische belasting
De emotionele belasting die een donatie van stamcellen met zich meebrengt is niet onbelangrijk. Uw familielid krijgt met een stamceltransplantatie de best voorhanden zijnde therapie, maar daarmee is niet absoluut zeker dat de ziekte weggaat en wegblijft. Het is mogelijk dat er Graft -versus-Host-Disease (GvHD) optreedt. Deze en andere complicaties zijn zaken waar u als donor absoluut niets aan kunt doen.
Welke specifieke nazorg kunnen wij bieden?
Na de stamceldonatie
U wordt na 3 maanden en na 9 tot 11 maanden na de donatie door de donor-arts gecontroleerd. Bij beenmergafname onder narcose is de nacontrole eenmalig na 6 weken. Tijdens deze nacontroles wordt de hele donatieprocedure nog eens met u besproken, er wordt geïnformeerd naar mogelijke klachten en er wordt bloed afgenomen ter controle. Eventuele vragen kunnen worden beantwoord. Soms worden extra nacontroles afgesproken als klachten en/of bloeduitslagen daar aanleiding toe geven. Indien er na de donatie klachten optreden, dient u altijd contact op te nemen met de donorarts.
Behandeling na allogene stamceltransplantatie met donor lymfocyten infusie (DLI)
Bij een allogene stamceltransplantatie zijn naast chemotherapie en bestraling de gezonde afweercellen van de donor belangrijk. Gezonde afweercellen (T-lymfocyten) van de donor kunnen kwaadaardige cellen bij de patiënt terugdringen. Deze lymfocyten kunnen na de transplantatie bij de donor worden afgenomen en aan de patiënt worden toegediend. Dit noemen we een donor lymfocyten infusie (DLI).
Een DLI wordt gegeven als de verhouding donor - patiënt cellen verandert. Het streven is om 100% donorcellen in het beenmerg en bloed van de patiënt te krijgen. Wanneer bij de patiënt een toename van de oorspronkelijke eigen bloedcellen wordt gesignaleerd zal een behandeling met DLI worden ingepland. Voor behandeling van sommige aandoeningen wordt er standaard DLI gegeven 3 of 6 maanden na de transplantatie.
Wanneer de ziekte na de transplantatie toch terug is gekomen kan ook van de lymfocyten van de donor gebruik worden gemaakt. Een DLI wordt ook wel gegeven aan patiënten die na transplantatie een virusinfectie hebben die onvoldoende reageert op antivirale medicijnen.
De DLI-procedure
Wanneer een behandeling met donorlymfocyten nodig is wordt dit eerst met de patiënt besproken. Hierna wordt deze behandeling gepland in overleg met de donor. De donorarts vraagt toestemming aan de donor, informeert hem of haar over de gang van zaken en checkt de gezondheids-toestand van de donor. Tevens vindt er opnieuw bloedcontrole plaats waarbij ook weer naar virusinfecties wordt gekeken. De donor wordt alleen opnieuw uitgebreid gekeurd, als er iets veranderd is in zijn/haar gezondheidstoestand sinds de stamceltransplantatie of als de keuring langer dan een jaar geleden is. Deze keuring is zonder beenmergpunctie. De procedure van het verkrijgen van de donorlymfocyten is ongeveer vergelijkbaar met die van de stamcelafname, echter hoeft u geen injecties met de groeifactor toegediend te krijgen! Als het mogelijk is, wordt er in één procedure voor meerdere DLI donaties afgenomen. Die extra porties worden dan ingevroren. Bij de meeste patiënten is het nodig meerdere keren een DLI te geven. Er wordt maar een klein deel van de totale lymfocyten-voorraad bij de donor afgenomen. Het lichaam vult deze voorraad direct weer aan. Het afstaan van de lymfocyten heeft dus geen effect op de eigen afweer van de donor.
Soms kan het nodig zijn om u als donor opnieuw te vragen stamcellen af te staan voor een her-transplantatie. Dit is echter maar zelden nodig.
Waar moet u op letten na uw onderzoek/behandeling?
Opslag van de stamcellen en/of donorlymfocyten.
In principe worden de bij u verzamelde stamcellen (uit perifeer bloed of beenmerg) direct de volgende dag aan de patiënt toegediend. Soms is het echter nodig een deel op te slaan. Uw cellen worden dan bewaard in de dampfase van vloeibare stikstof om ze in goede conditie te houden. Dit geldt ook voor de donorlymfocytenporties die van tevoren worden afgenomen. Als blijkt dat de cellen op medische gronden niet meer nodig zijn voor uw familielid, dan worden zij vernietigd of gebruikt voor wetenschappelijk onderzoek (mits u daarmee akkoord bent, zie de paragraaf Wetenschappelijk onderzoek). Dit is nodig omdat de opslagruimte beperkt is. Als u wilt dat de cellen opgeslagen blijven ook als ze niet meer nodig zijn voor uw familielid, dan kunt u dit aangeven bij de donorarts. U dient dan zelf voor vervangende opslag te zorgen en de bijbehorende kosten te dragen.
In het LUMC wordt continu wetenschappelijk onderzoek verricht. Dit is nodig om een betere behandeling voor bepaalde ziekten te vinden, om betere manieren te vinden voor het opsporen of het vaststellen van een ziekte, of om meer te leren over een ziekte door juist de werking van het gezonde lichaam te bestuderen. Als stamceldonor kunt u op meerdere manieren aan wetenschappelijk onderzoek bijdragen. Elke bijdrage is volstrekt vrijwillig en op geen enkele manier van invloed op uw mogelijkheid om donor te zijn. Ook kunt u op elk moment en zonder opgave van redenen uw toestemming weer intrekken.
Aan welke studies kan je meedoen?
Hieronder vindt u meer informatie over de verschillende manieren waarop u als donor kunt bijdragen aan wetenschappelijk onderzoek. Meer informatie over deelname aan wetenschappelijk onderzoek en wat dit voor u betekent, kunt u vinden in de brochure “Medisch wetenschappelijk onderzoek: algemene informatie voor de proefpersoon”, te vinden op de website van de Rijksoverheid.
- Deelname aan de Biobank Stamceldonoren:
In het LUMC wordt veel onderzoek gedaan naar zieke cellen in bloed en/of beenmerg. Om deze zieke cellen goed te kunnen onderzoeken, zijn ook gezonde cellen nodig ter vergelijking. Deze gezonde cellen zijn afkomstig uit de zogeheten Biobank Stamceldonoren. Als u deelneemt aan deze Biobank, wordt bij de bloed- en beenmerg- afname die standaard bij de keuring plaatsvindt, extra materiaal afgenomen. U wordt hier dus niet extra voor geprikt. U kunt meer lezen over de Biobank Stamceldonoren in de informatiebrief die standaard met de keurings- uitnodiging wordt meegestuurd. - Deelname aan wetenschappelijk onderzoek anders dan via de Biobank Stamceldonoren:
Sommige onderzoeken kunnen geen gebruik maken van de Biobank Stamceldonoren, bijvoorbeeld omdat het materiaal vers moet zijn, of omdat er extra bloedbepalingen bij u nodig zijn. Voor dergelijk onderzoek wordt u altijd apart gevraagd en krijgt u ook een aparte uitgebreide informatiebrief met een eigen “informed consent’ formulier.
Contactgegevens van de betrokken poliklinieken
Heeft u nog vragen over het geven van stamcellen, aarzel dan niet deze met de donorarts of een hemaferesemedewerker te bespreken. Ook als de transplantatie al langere tijd geleden is.
Contact
Bij vragen kunt u contact opnemen met:
Leids Universitair Medisch Centrum
Algemeen nummer: 071-5269111
Hemaferese afdeling: 071-526 3810
Route 265 C-11-P-44
Tijdens kantooruren bereikbaar tussen:
09.00 en 17.00 uur
Overig
Onkosten en verzekering
De meeste donoren maken met hun werkgever afspraken over een verlofregeling tijdens de donatie.
De in het LUMC gemaakte medische kosten rondom de keuring en donatie komen op rekening van de ziektekostenverzekering van de patiënt. Eventueel aanvullende onderzoeken in uw eigen ziekenhuis komen op rekening van uw eigen ziektekostenverzekering (en gaan dus af van het eigen risico). Afhankelijk van de verzekering van de patiënt is het soms mogelijk deze alsnog bij de verzekering van de patiënt te declareren. Dit gaat echter niet automatisch. Reiskosten kunt u niet declareren. Alle medische handelingen welke binnen het LUMC plaatsvinden vallen onder de aansprakelijkheidsverzekering van het LUMC. Daarnaast heeft het LUMC een aanvullende verzekering afgesloten voor stamceldonoren die onverhoopt schade ondervinden door de stamceldonatie.
Omgang met uw gegevens
Voor een goede donorzorg is het nodig dat de donorarts een medisch dossier over u aanlegt. Dit is ook een wettelijke plicht voor elke zorgverlener. In het LUMC worden uw persoonlijke gegevens vastgelegd in een lokaal Elektronisch Patiënt Dossier (EPD). In dit dossier staat informatie over uw gezondheidssituatie, onderzoeken en behandelingen die u heeft gehad en gegevens die uw arts met uw toestemming heeft opgevraagd (bijvoorbeeld bij uw huisarts of een specialist uit een ander ziekenhuis). Het LUMC heeft regels vastgesteld voor het gebruik van deze gegevens. U kunt deze vinden op de centrale website van het LUMC.
Voor de inzage in en het gebruik van gegevens van donoren gelden exact dezelfde strenge regels als voor gegevens van patiënten. In het kort geldt dat medewerkers van het LUMC (donorarts, verpleegkundige, administratief personeel) alleen uw gegevens mogen inzien als dit voor hun werkzaamheden nodig is. Verder geldt dat een beperkt deel van uw gegevens wordt geregistreerd in de bestanden van de EBMT (European Society for Blood and Marrow Transplantation). Daarnaast willen wij uw gegevens graag gebruiken voor kwaliteitsanalyses om de zorg rondom stamceltransplantatie continu te kunnen blijven verbeteren. Daarvoor kunt u apart toestemming geven op het “informed consent” formulier.