RFA van een longtumor
Deze informatie is opgesteld door de afdeling Radiologie.
Wat is RFA van een longtumor?
Radiofrequente ablatie (RFA) is een behandeling waarbij de interventieradioloog de tumor met hitte vernietigt. Dit heet ook wel ‘thermische ablatie’ of ‘warmteablatie’. Radiofrequent betekent dat er gebruik wordt gemaakt van de energie van radiogolven. Ablatie betekent verwijderen van weefsel. Om de behandeling uit te voeren, prikt de arts een of meerdere naalden in de tumor. Dit kan via een klein prikgaatje in de huid. Door middel van CT kan de interventieradioloog de naald of naalden heel precies in de tumor plaatsen.
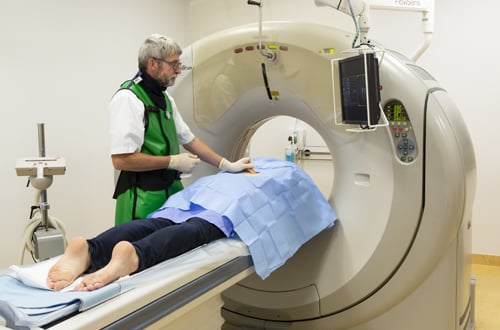
- In sommige gevallen wordt gekozen voor microwave (MW) ablatie. Deze techniek is vergelijkbaar met RFA. Alleen wordt bij MW de tumor verhit met behulp van microgolven. Welke methode wordt toegepast, hangt af van de voorkeur van de interventieradioloog.
Hoe kunt u zich voorbereiden?
Narcose
De behandeling vindt in plaats onder algehele narcose. U krijgt een uitnodiging van de Anesthesiepoli om u hierop voor te bereiden. Van uw arts krijgt u hier meer informatie over.
Kleding
Het is voor u en voor onze medewerkers prettig wanneer u kleding aan hebt waarin u zich makkelijk kunt bewegen en die u makkelijk aan en uit kunt trekken.
Dagopname
De behandeling vindt plaats in dagopname. Dit betekent dat u dezelfde dag weer naar huis gaat, maar dat u voor en na de ingreep op de verpleegafdeling verblijft. Afhankelijk van het tijdstip van het onderzoek kan worden besloten dat u de nacht moet blijven.
Naast kleding die ook in bed makkelijk zit, kunt u ook een ochtendjas of vest meenemen en slippers of pantoffels. Neem verder zo weinig mogelijk mee naar de afdeling, behalve bijvoorbeeld wat leesmateriaal.
Medicijnen
Over het algemeen kunt u uw medicijnen op de gebruikelijke manier en tijd innemen. Kan dat niet, dan hoort u dit van tevoren van uw behandelend arts. Neem in ieder geval een recente lijst (maximaal 14 dagen oud) mee met de medicijnen die u slikt. Weet u niet precies wat u gebruikt? Dan kunt u een medicijnenlijst bij uw apotheek ophalen.
Let op: meld het als u bloedverdunners gebruikt of recent gebruikt hebt. Ook wanneer u een stollingsziekte hebt, moet u dit altijd van tevoren doorgeven aan uw arts.
Eten en drinken
U krijgt algehele narcose. U krijgt op de Anesthesiepoli instructies hoelang u nuchter moet blijven. Meestal betekent dit dat u de avond voor de procedure vanaf 12 uur 's nachts niet meer mag eten. Tenzij anders met u is afgesproken, mag u tot 2 uur voor de ingreep heldere vloeistoffen drinken. Dit is appelsap, water, thee (zonder melk) of aanmaaklimonade. Hiermee kunt u ook uw eventuele medicijnen innemen.
Wat moet u meenemen?
Neem een geldig paspoort, ID-kaart of rijbewijs mee. En denk ook aan het pasje van uw ziektekostenverzekering. Onder het kopje ‘Dagopname’ leest u welke kleding u mee kunt nemen.
Meld bijzonderheden vooraf
Laat het ons weten wanneer u een lichamelijke beperking of handicap hebt. Zo kunnen we als het nodig is extra tijd inplannen voor uw onderzoek.
Wanneer mag u geen RFA ondergaan
U mag geen RFA ondergaan wanneer u een pacemaker of een AICD (Automatisch Implanteerbare Cardioverter/Defibrillator) hebt. Is dit het geval, dan moet u dit zo snel mogelijk laten weten aan uw behandelend arts.
Bent u zwanger?
Bent u zwanger of denkt u zwanger te zijn? Neem dan contact op met uw behandelend arts en meld het voorafgaand aan het onderzoek bij de afdeling Radiologie.
Bent u verhinderd?
Laat het ons op tijd weten wanneer de afspraak niet kan doorgaan. Wij kunnen dan een andere patiënt in uw plaats helpen.
Hoe gaat het onderzoek / de behandeling in zijn werk?
De dag van de behandeling
Waar moet u zich melden?
Voordat u naar uw afspraak gaat, meldt u zich eenvoudig aan via de aanmeldzuilen in de centrale hal. Bij aankomst op de verpleegafdeling dient u zich nogmaals te melden bij de aanmeldzuil. Op het scherm van de aanmeldzuil wordt getoond in welke wachtruimte u mag plaatsnemen.
Voorbereiding op de verpleegafdeling
Een verpleegkundige ontvangt u op de verpleegafdeling. Die wijst u uw bed en legt u uit wat er tijdens de opname gaat gebeuren. Uiteraard kunt u altijd bij de verpleegkundigen terecht met uw vragen. Op de verpleegafdeling krijgt u een infuus en neemt de verpleegkundige bloed af als dat nodig is. Vervolgens brengen we u naar de afdeling Radiologie.
De behandeling
Wanneer u op de afdeling Radiologie komt, haalt een medewerker (de radiodiagnostisch laborant) uit het behandelteam u op en stelt een paar korte vragen. U neemt plaats op de onderzoekstafel, waarbij de laborant ervoor zorgt dat u zo comfortabel mogelijk ligt.
Na het uitvoeren van een veiligheidscontrole brengt een anesthesist u onder narcose. Daarna wordt u van positie veranderd. Het kan zijn dat het team uw handen boven uw hoofd plaatst, of dat u een beetje op uw zij gedraaid wordt.
Hierna wordt de huid gedesinfecteerd en afgedekt met steriele doeken. Met behulp van CT bepaalt de interventieradioloog de precieze plek waar de naaldelektrode geplaatst moet worden. Wanneer de tip van de naaldelektrode zich in de tumor bevindt wordt de tumor verhit. Aansluitend aan de RFA maken we een CT-scan. Soms is het nodig om aanvullend nog een naaldelektrode te plaatsen en de procedure te herhalen. De plek waar geprikt is (de punctieplaats) wordt met een pleister afgeplakt.
Hierna wordt u wakkergemaakt. De anesthesiemedewerkers nemen u vervolgens mee naar de uitslaapkamer.
Duur van de behandeling
De gemiddelde duur van de behandeling is 120 minuten.
Waar moet u op letten direct na het onderzoek / de behandeling?
U wordt geadviseerd om, op de dag, na ontslag uit het ziekenhuis, zelf geen voertuig te besturen.
Wat is de prognose?
Verwacht behandelresultaat
Het succes van de RFA – of de tumor in zijn geheel is vernietigd – hangt af van verschillende factoren. Het aantal tumoren, de ligging en de grootte van de tumor(en) in de long spelen een rol. Om te bepalen of de longtumor in zijn geheel is vernietigd, wordt meestal direct aansluitend aan de RFA een CT-scan van de longen gemaakt.
Wat zijn de risico's, bijwerkingen of complicaties?
Aan elke ingreep kleven risico’s en dat geldt ook voor een RFA. Het is een veilige ingreep die meestal zonder problemen verloopt. Een enkele keer treden er complicaties op, zoals het optreden van grote bloedingen in de long, klaplong (veel voorkomend) waarbij een kleine klaplong (pneumothorax) vaak door het lichaam zelf wordt opgelost, infecties, herseninfarct (zeer zeldzaam). Ook is er een kleine kans op residu. Dit betekent dat de tumor niet geheel verhit is geworden en er resttumorcellen zijn achtergebleven.
Contrastmiddel
Voor deze behandeling gebruikt de radioloog zelden jodiumhoudend contrastmiddel. Voor de meeste mensen is het gebruik van contrastvloeistof ongevaarlijk, binnen een paar uur plast u het weer uit. Bij een klein aantal patiënten treedt een allergische reactie op, waar in de meeste gevallen geen behandeling voor nodig is. Hebt u ooit zo’n reactie gehad? Meld dit dan van tevoren bij uw behandelend arts.
Welke specifieke nazorg kunnen wij bieden?
Na de behandeling
Wanneer u terug bent op de verpleegafdeling moet u 4 uur bedrust houden. Dit is om de kans op een nabloeding zo klein mogelijk te houden. Ondertussen houdt de verpleegkundige op de verpleegzaal u in de gaten en meet een aantal keren uw bloeddruk en hartslag. Een uur na de RFA mag u weer eten en drinken. Wanneer u klachten hebt, maken we na 4 uur een thoraxfoto, om zeker te weten dat u geen klaplong hebt.
Waar moet u op letten na uw onderzoek/behandeling?
Mag ik na vertrek uit het ziekenhuis weer alles doen?
Eenmaal thuis moet u het in het begin rustig aan doen. In de eerste dagen na de RFA-behandeling komen er afvalstoffen vrij. Hierdoor kunnen de ontstekingswaarden in het bloed stijgen en kan de lichaamstemperatuur de eerste dagen na de behandeling verhoogd zijn. Treden er problemen op, zoals onwel worden of heftige pijn, neemt u dan contact op met de behandelend arts of huisarts.
De eerste 6 weken na het onderzoek mag u niet vliegen en duiken omdat dit de kans op een klaplong vergroot. Neem wanneer u onwel of kortademig wordt contact op met de behandelend arts of met uw huisarts.
Contactgegevens van de betrokken poliklinieken
Wist u dat?
Uw mening over de afdeling Radiologie kunt u geven via: Deel uw ervaring
Heeft u nog vragen?
Als u vragen hebt, kunt u contact opnemen met de afdeling Radiologie. Dat kan op werkdagen tussen 8.30-10.00h, 10.45-12.30h en 13.30-15.00h via telefoonnummer 071-526 20 32 of per e-mail via SecretariaatAngio-interventie@lumc.nl. Zie ook: website Radiologie
Handige links
Bekijk voor meer info de volgende video: Ablatie