Intravitreale injectie
Deze informatie is opgesteld door de afdeling(en) Oogheelkunde.
Wat is Intravitreale injectie?
Een intravitreale injectie is een injectie met geneesmiddel in het glasachtig lichaam van het oog. Het oog bestaat van buiten naar binnen uit de harde oogrok (sclera), het vaatvlies (de choroidea), het netvlies (de retina) en de oogbol is gevuld met een waterige geleiachtige substantie (het glasachtig lichaam). Zie de figuur:
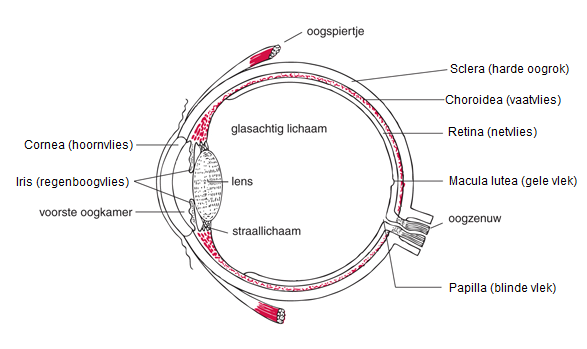
Bron: www.informatielichaam.nl/de-zintuigen
Door een injectie in het glasachtig lichaam, ook wel glasvocht of vitreum genoemd, is het mogelijk om met een lage dosering een werkzame dosering voor het oog te verkrijgen, terwijl het medicament slechts in minieme mate in de rest van het lichaam zelf komt.
Waarom doen we dit onderzoek/deze behandeling?
De meest voorkomende aandoeningen waarbij injecties gegeven worden, zijn natte maculadegeneratie, diabetische retinopathie, en vaatafsluitingen. De overeenkomst bij al deze aandoeningen is dat er lekkende bloedvaatjes kunnen ontstaan, met als gevolg vochtophoping in het netvlies. De medische term hiervoor is oedeem. Door dit oedeem kan de functie van de gele vlek in gevaar komen waardoor slechtziendheid kan ontstaan.
Voor uitgebreidere informatie over deze afzonderlijke aandoeningen verwijzen we u naar de informatie op de site van het Nederlandse Oogheelkundig Gezelschap (NOG).
Hoe gaat het onderzoek / de behandeling in zijn werk?
We beschikken over een aantal medicijnen welke de vaatlekkage vermindert en de prognose sterk heeft verbeterd. Zonder deze behandeling zou het gezichtsvermogen achteruitgaan, met de behandeling kunnen we stabilisering verkrijgen en in de meeste gevallen zelfs verbetering van het gezichtsvermogen. De medicijnen verlagen de vaatfactor VEGF welke bij deze aandoeningen met vaatlekkage juist verhoogd is. We noemen de medicijnen daarom ook wel vaatremmers:
- Bevacizumab (merknaam Avastin);
- Tanibizumab (merknaam Lucentis);
- Aflibercept (merknaam Eylea).
De injecties worden bij aanvang van de behandeling maandelijks gegeven tot het maximale resultaat bereikt wordt. Vervolgens wordt gekeken of dit maximale resultaat stabiel gehouden kan worden met een lagere frequentie van injecties. Daartoe zullen regelmatige tussentijdse controles gedaan worden, steeds met daarbij ook OCT-onderzoek. Met dit onderzoek kunnen we goed vervolgen hoe het effect is op het oedeem in het netvlies. De meeste van deze aandoeningen zijn chronisch, u dient rekening te houden met een lang behandeltraject. Wel zijn na verloop van tijd vaak minder frequente injecties nodig. Als het Avastin niet werkt, kunnen we besluiten over te gaan op één van de andere vaatremmers. Het kan ook voorkomen dat een middel eerst wel werkt, maar na verloop van tijd niet meer; ook dan wordt er gekeken of een van de andere middelen beter werkt.
Een ander categorie van geneesmiddelen die ook kan worden ingespoten, is die van ontstekingsremmers (corticosteroïden), bijvoorbeeld triamcinolon (Kenacort). De keuze is afhankelijk van de aandoening en van eerdere reacties op andere geneesmiddelen.
Procedure
Bij het injecteren van het oog is het van belang dat er enkele voorzorgsmaatregelen genomen worden, die de kans op infectie van het oog zo laag mogelijk maken. Om die reden verzoeken wij u op de dag van de injectie:
- Geen oogmake-up te gebruiken;
- Geen hand te geven in de behandelkamer, waar u de injectie krijgt, aan de arts en verpleegkundige. De arts en verpleegkundige dragen een operatiemuts en mondkapje;
- De instructies voor en tijdens het injecteren nauwkeurig te volgen;
- Na de injectie niet in het oog te wrijven en niet met een gebruikte zakdoek in de buurt van het oog te komen.
Hoe gaat de injectieprocedure in zijn werk?
- U meldt zich bij de poli Oogheelkunde (routenummer 598).
- U wordt verwezen naar de verpleegpost.
- U krijgt hier twee keer twee druppels verdoving in het oog dat geïnjecteerd moet worden met een tussenpoos van enkele minuten.
- U gaat op aanwijzing van de verpleegkundige met druppelkaart naar wachtkamer F.
- De verpleegkundige roept u binnen in de behandelkamer. Uw gegevens worden met u gecontroleerd door arts en verpleegkundige. In verband met steriel werken is het niet toegestaan om een blindengeleidehond mee naar binnen (in de IVI-kamer) te nemen.
- U krijgt nogmaals verdovende druppels in het oog en een operatiemuts op.
- U wordt platgelegd op de behandelstoel.
- De verpleegkundige doet een spreider tussen de oogleden van het oog dat geprikt moet worden.
- Hierna wordt er wat verdunde jodium in het oog gedruppeld, dit moet één minuut intrekken.
- U krijgt de instructie niet meer te spreken tot na de injectie.
- U wordt gevraagd een bepaalde kant op te kijken, probeert u een fixeerpunt te zoeken en kijk hiernaar tot de injectie gezet is.
- De verpleegkundige zal na de injectie het oog uitspoelen met water, de spreider verwijderen en wat gel in het oog doen. Tevens krijgt u wat gel mee die u thuis nog kunt gebruiken als u dat prettig vindt.
De tijd die nodig is in de behandelkamer om het oog te injecteren, is ongeveer vijf minuten. De injectie zelf is vrijwel pijnloos. U kunt enige druk voelen bij de injectie. We adviseren u niet zelf auto te rijden na de injectie. Tevens raden wij u af de eerste 24 uur te zwemmen of de sauna te bezoeken.
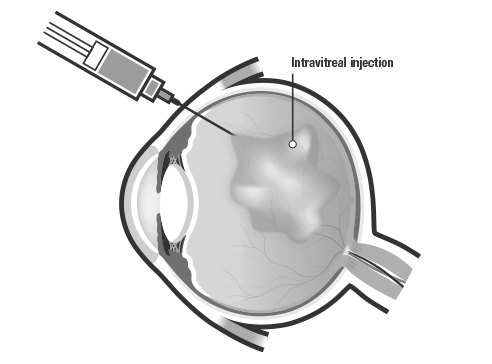
Bron: www.noweyeknow.com
Wat zijn de risico's, bijwerkingen of complicaties?
Zwangerschap en borstvoeding
Er is weinig bekend over risico’s van injecties met vaatremmers bij zwangerschap en bij borstvoeding. Om die reden wordt het volgende advies gegeven: een vruchtbare vrouw dient adequate anticonceptieve maatregelen te nemen gedurende en tot ten minste drie maanden na staken van de therapie. Tijdens gebruik van dit geneesmiddel wordt het geven van borstvoeding ontraden.
De volgende complicaties kunnen optreden:
- Infectie
Zeldzaam: bij minder dan 2 op 1000 injecties. Als het oog binnen vier dagen slechter gaat zien, en/of roder, pijnlijker, meer lichtschuw wordt dan moet u uw arts zo snel mogelijk waarschuwen. Vroegtijdige start van behandeling is van groot belang, deze zeldzame complicatie kan namelijk blijvende slechtziendheid veroorzaken. - Oogdrukverhoging direct na de injectie
Indien nodig zal de oogarts dit direct behandelen. - Oogdrukverhoging op de lange termijn
Door frequente injecties kan de oogdruk wat oplopen. Dit speelt vooral een rol bij patiënten die al glaucoom hebben. Bij de controles zal de oogdruk daarom dan ook regelmatig gemeten worden. Bij injecties met corticosteroiden komt oogdrukverhoging vaker voor, behandeling met oogdrukverlagende druppels kan nodig zijn. - Netvliesloslating
Zeer zeldzaam. - Glasvochtbloeding
Zeer zeldzaam.
De volgende bijwerkingen kunnen hinderlijk zijn, maar zijn alle voorbijgaand en onschuldig:
- Rood vlekje, bloedinkje,
op het oogwit direct na de injectie. De injectie gaat door het witte gedeelte van het oog. Hierin bevinden zich vele kleine bloedvaatjes. Er kan daarom meteen na de injectie een klein bloedinkje in het oogwit te zien zijn. Is onschuldig. Een enkele keer kan de bloeding groter zijn waardoor een groot deel van het oogwit dieprood kleurt. Een kleine bloeding is binnen een paar dagen weggetrokken, een grotere kan wel een paar weken nodig hebben.
- Branderigheid
Het oog kan na de injectie branderig aanvoelen. Dit komt door de betadine. De gel die u meekrijgt, kan deze branderigheid doen verminderen. Deze klachten zijn binnen 24 uur hersteld. - Zien van een balletje onder in het beeld
In het naaldje kunnen kleine luchtbelletjes verscholen zijn. Als een luchtbelletje in het oog komt, ziet u een bewegend balletje onder in uw beeld. Dit verdwijnt binnen een of twee dagen.
Contact bij problemen na uw onderzoek/behandeling
Indien u de dagen na de injectie klachten krijgt van pijn of waziger zien, dient u met spoed contact op te nemen, ook bij twijfel en ook buiten kantooruren!
Werkdagen/kantooruren
071 – 526 8030, toets 2
Avonden/weekend
071 – 526 9111 (vragen naar dienstdoende arts-assistent afdeling Oogheelkunde)
Contactgegevens van de betrokken poliklinieken
Bij vragen of problemen kunt u contact opnemen met:
LUMC, polikliniek Oogheelkunde
Routenummer 598, locatie J3
Tel. 071 – 526 8030
Voor afspraken
Het medisch secretariaat tussen 9:00 en 12:00 uur, toets 1
Voor medische vragen
De verpleging tussen 08:30 en 17:00 uur, toets 2
Voor overige vragen
Het medisch secretariaat tussen 9.00 – 16.00 uur, toets 4
Buiten kantooruren
071 – 526 9111 (vragen naar dienstdoende arts-assistent afdeling Oogheelkunde)