Nierdonatie
Deze informatie is opgesteld door de afdeling(en) Transplantatie Centrum.
Wat is Nierdonatie?
Voor- en nadelen van doneren
Voor de ontvanger heeft het veel voordelen om een nier te krijgen van een levende donor. Er is een veel kortere wachttijd, waardoor de ontvanger soms niet hoeft te starten met dialyse. Dit leidt tot betere langetermijnresultaten van de transplantatie. Soms is er ook een betere weefselovereenkomst met minder kans op afstoting.
Een nier doneren is niet vanzelfsprekend. Er zijn psychologische overwegingen die u moet maken en ook eventuele financiële gevolgen spelen soms een rol. Daarnaast zijn er operatierisico’s. Meer informatie hierover vindt u bij de behandeling. De complicaties die het meest voorkomen zijn een bloeduitstorting in het wondgebied, een longontsteking, trombose of een wondinfectie. Dit zijn complicaties die bij elke operatie mogelijk zijn. Wij streven ernaar het risico op bovengenoemde complicaties tot een minimum te beperken.
Waarom u bij ons in goede handen bent
Het LUMC was in 1966 het eerste ziekenhuis van Nederland waar een niertransplantatie met levende donor werd uitgevoerd. Een moeder stond destijds nier af voor haar zoon. Hierna volgden meerdere niertransplantaties met steeds betere resultaten. Daarom hebben artsen van het LUMC momenteel ruime ervaring met niertransplantaties van zowel verwante als niet-verwante donoren.
"Ik heb kunnen voorkomen dat iemand aan dialyse moest beginnen. Ik zou het zo weer doen als dat kon!"
Dhr. Joosen (62), doneerde een nier aan een goede kennis

Aanmelden voor nierdonatie
Als u overweegt een nier af te staan aan een bekende van u met een nierziekte, of als u een anonieme donor wilt zijn voor een patiënt op de wachtlijst, meld u dan vrijblijvend aan via deze link.
U kunt ook bellen naar 071-526 47 68.
Wat gaat er vooraf aan het onderzoek of de behandeling?
De beslissing tot donatie hangt in eerste instantie af van de vraag of u echt tot donatie wilt overgaan. De vraag of u wel of niet geschikt bent als donor komt op de tweede plaats. Het is belangrijk om te weten dat het leven met één nier heel goed mogelijk is en dat de reservecapaciteit van de resterende nier goed is.
Als potentiële donor zult u meerdere keren onze polikliniek bezoeken. Reken erop dat u tenminste 3 keer langs moet komen. Wij proberen zoveel mogelijk onderzoeken te combineren, zodat het reizen voor u tot een minimum beperkt blijft.
Het is voor u belangrijk om te weten dat de verpleegkundig specialist en de transplantatiearts zich uitsluitend bezighouden met de voorbereiding van u als potentiële donor. Zij zijn niet betrokken bij de voorbereiding van de ontvanger. Zij maken dus een onafhankelijke beoordeling. Dat betekent ook dat alle informatie die u ons geeft vertrouwelijk is en nooit wordt doorgespeeld naar derden. Het donorteam bestaat uit een transplantatienefroloog, verpleegkundig specialist, maatschappelijk werker en de transplantatiechirurg.
Mocht u in de voorbereidingsfase toch op uw besluit om te doneren terug willen komen, dan is dit natuurlijk altijd mogelijk. Bij vragen kunt u daarnaast altijd contact opnemen met de coördinator 'nierdonatie bij leven' via telefoonnummer 071-529 89 92.
Eerste bezoek: voorlichtingsgesprek en weefseltypering
Als u overweegt een nier af te staan, volgt op de aanvraag een uitvoerig en vrijblijvend voorlichtingsgesprek op de polikliniek. Bij het eerste bezoek licht de verpleegkundig specialist u voor over alle facetten die deze vorm van transplantatie met zich meebrengt. Deze bespreekt uw motivatie met u, maar ook de voorbereidingsprocedure voor de operatie en de mogelijkheid om ervaringen uit te wisselen met andere donoren.
Tijdens dit bezoek wordt bloed afgenomen voor het verrichten van een uitgebreide weefseltypering.
Bloedgroepbepaling en weefseltypering
Er bestaan verschillende bloedgroepen: A, B, AB en 0. De bloedgroepen hoeven voor een donatie niet hetzelfde te zijn, maar moeten elkaar wel verdragen. Hiervoor zijn speciale regels.
Een donor met bloedgroep 0 noemen we 'de universele donor'. Deze donor kan doneren aan een patiënt met bloedgroep A, B, AB en 0. Wanneer een patiënt met bloedgroep 0 zelf een orgaan nodig heeft, kan hij uitsluitend ontvangen van een donor met bloedgroep 0.
Een donor met bloedgroep AB noemen we 'de universele ontvanger'. Deze donor kan uitsluitend aan een patiënt met bloedgroep AB doneren. Wanneer een patiënt met bloedgroep AB zelf een orgaan nodig heeft, kan hij ontvangen van de bloedgroepen A, B, AB en 0.
Een donor met bloedgroep A kan doneren aan een ontvanger met bloedgroep A en AB. Wanneer hij de patiënt is, kan hij ontvangen van een donor met bloedgroep A of 0.
Een donor met bloedgroep B kan doneren aan een ontvanger met bloedgroep B en AB. Wanneer hij de patiënt is, kan hij ontvangen van een donor met bloedgroep B of 0.
In een schema ziet de bloedgroep(in)compatibiliteit er als volgt uit.
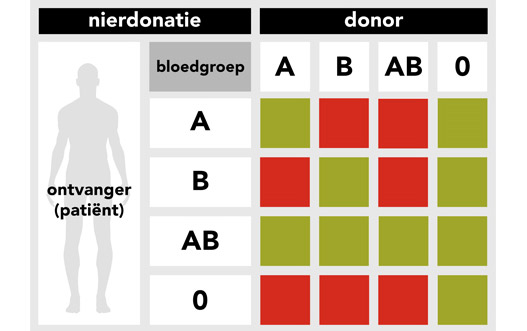
Bloedgroep A en 0 zijn in Europa de meest voorkomende bloedgroepen. De bloedgroepen B en AB komen minder vaak voor. Wanneer een donor vanwege de bloedgroep niet kan doneren, spreken wij van een bloedgroepincompatibiliteit (niet passende bloedgroepen).
Weefsteltypering (HLA-typering)
Er bestaan zeer veel verschillende types weefsel, die worden gekenmerkt door speciale herkenningsstoffen van het lichaam; het zogenoemde HLA-systeem. Dit is een soort unieke streepjescode op uw cellen, waardoor uw cellen vreemde cellen van eigen cellen kunnen onderscheiden.
Het weefseltype stellen we vast via HLA-typering door middel van bloedonderzoek. Het doel van deze HLA-typering is om een zo goed mogelijk passende donor bij de ontvanger te vinden. Als u bloedverwant bent van de potentiële ontvanger, kan er al een HLA-typering zijn verricht in het dialysecentrum.
Dit onderzoek wordt in het kader van een levende donatie gedaan om de overeenkomsten en verschillen tussen de weefseltypes van de potentiële donor en ontvanger te bepalen. Dit is een van de factoren waarmee de kans op succes van een eventuele transplantatie is in te schatten.
Kruisproef
Om te zien of de ontvanger afweerstoffen heeft tegen weefsel van de donor, doen we een kruisproef. Hierbij brengen we in het laboratorium bloed van de donor en de ontvanger bij elkaar.
Het kan zijn dat blijkt dat de ontvanger afweerstoffen heeft tegen de donor. We spreken dan van een positieve kruisproef (niet goed). Als de kruisproef positief is, is een transplantatie niet mogelijk. Heeft de ontvanger geen antistoffen tegen de donor (negatieve kruisproef), dan is in principe transplantatie mogelijk.
Deze gegevens zijn noodzakelijk om te beoordelen of transplantatie met een donornier mogelijk is. Bij een directe donatie kunt u een nier geven aan uw ontvanger als de bloedgroep overeen komt en de kruisproef negatief is. Ook als er geen (directe) match is, zijn er mogelijkheden, zoals transplantatie ‘over de bloedgroep heen’. Het is altijd de moeite waard om te bekijken of u voor een bijzonder programma in aanmerking komt.
Meer informatie over transplantatie over de bloedgroep heen of bij een positieve kruisproef. Vindt u onder Wat als er geen match is.
Wat als er geen match is
Als de bloedgroepen van de donor en de ontvanger niet bij elkaar passen of als de ontvanger antistoffen heeft aangemaakt tegen de donor (positieve kruisproeven) kan een cross-over procedure worden overwogen. Dit wordt ook wel ‘gepaarde donorruil‘ genoemd.
Cross-over procedure
De donor van paar A doneert aan de ontvanger van paar B en de donor van paar B doneert aan de ontvanger van paar A.
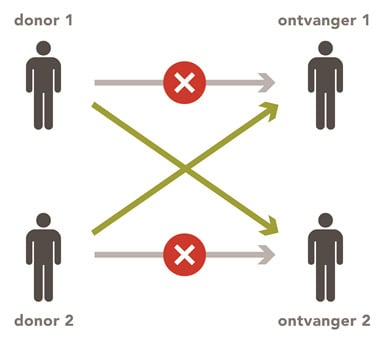
Bron: Nederlandse Transplantatie Stichting
Zodra de ontvanger en de donor medisch goedgekeurd zijn, kan de behandelende arts het koppel aanmelden bij de Nederlandse Transplantatie Stichting in Leiden. Alle acht niertransplantatiecentra in Nederland kunnen patiënten aanmelden. Eens per kwartaal wordt er met behulp van een computerprogramma naar de mogelijkheden gezocht. De ruil kan plaatsvinden tussen donor-ontvanger afkomstig uit alle acht verschillende centra.
De donor gaat op reis naar een het transplantatiecentrum van het andere koppel en zal daar doneren. De ontvanger blijft in zijn eigen centrum. De operaties vinden op dezelfde dag plaats. Er is anonimiteit tussen de paren, wat betekent dat de donor en ontvanger die bij elkaar gebracht zijn, elkaar niet te zien krijgen. De transplantatiecentra zullen hun uiterste best doen om deze anonimiteit te waarborgen.
De verzekering van de oorspronkelijke ontvanger draagt alle onkosten, inclusief de operatie en ziekenhuisopname van de indirecte donor. De contacten met de financiële administraties in de ziekenhuizen worden door het betrokken transplantatiecentrum gelegd.
Na de operatie wordt de donor één keer door de chirurg en de nefroloog gezien in het ziekenhuis waar de operatie heeft plaats gevonden. Daarna valt de zorg weer terug op het oorspronkelijke centrum.
Nierdonatie door de bloedgroep heen (ABO-incompatibele niertransplantatie)
In het LUMC werd de eerste ABO-incompatibele niertransplantatie in Nederland uitgevoerd en er is inmiddels veel ervaring mee opgebouwd. Bloedgroepincompatibel betekent dat de bloedgroepen niet bij elkaar passen. Meestal heeft de ontvanger bloedgroep 0 en de donor bloedgroep A of B. Een persoon met bloedgroep 0 heeft van nature antistoffen tegen bloedgroep A (anti-A) én antistoffen tegen bloedgroep B (anti-B).
Bij deze combinatie zullen we voor de transplantatie bij de ontvanger de antistoffen tegen de donorbloedgroep (bloedgroep A; anti A, bloedgroep B; anti B) uit het bloed moeten halen. Dit gebeurt door middel van immunoadsorptie (soort hemodialysebehandeling) bij de ontvanger. U als donor hoeft geen speciale behandeling te ondergaan.
Na de immunoadsorptiebehandelingen bepalen we bij de ontvanger de resterende hoeveelheid antistoffen (‘titer’) tegen bloedgroep A of B door middel van bloedafname.
Als het effect van bovengenoemde behandeling voldoende is, wat betekent dat anti- A of B lichamen bijna niet meer aanwezig zijn in het bloed van de ontvanger, kan de niertransplantatie plaatsvinden. Bij uw transplantatienefroloog kunt u zich laten informeren, indien u denkt voor deze behandeling in aanmerking te komen.
Tweede bezoek: Onderzoeksdag ter voorbereiding op de nierdonatie
Als wij op grond van de medische gegevens vaststellen dat de voorkeur naar u als potentiële donor uitgaat en u bij uw besluit blijft, roepen we u op voor de onderzoeksdag. Hieronder vindt u een beknopte beschrijving van de onderzoeksdag op de polikliniek en van de voorbereidingen die u hiervoor moet treffen.
Vooraf
Het is de bedoeling dat u thuis op drie dagen (hoeft niet opeenvolgend) gedurende 24 uur uw urine verzamelt in speciale flacons. Deze urine sturen we naar het laboratorium om de hoeveelheid afvalstoffen te bepalen. Dit geeft ons informatie over uw nierfunctie.
We raden u aan om de week voorafgaand aan de verzameling van de 24-uursurine eiwitrijke voeding te nuttigen. Zo kunnen we de capaciteit van de resterende nier goed beoordelen. Drink of eet bijvoorbeeld melk, yoghurt, vla, biefstuk en ei.
De onderzoeksdag
Tijdens de poliklinische onderzoeksdag vindt bloed- en urineonderzoek plaats. Verder maken we een ECG (hartfilmpje), komt u op de röntgenafdeling voor een longfoto en maken we een MRI- of CT-scan van de nieren en bloedvaten.
Wat is een CT scan?
CT is een onderzoeksmethode waarbij gebruik wordt gemaakt van röntgenstralen en contrastvloeistof. Het is bedoeld om een indruk te krijgen van de vorm, grootte en functie van beide nieren en van hun bloedvaten. Normaal gesproken heeft een nier één slagader, één ader en één ureter (afvoerbuis naar de blaas). Soms hebben nieren echter meerdere slagaders of aders. Het is dan aan de chirurg om te beoordelen of de donatie nog mogelijk is. U wordt een uur voor de CT plaatsvindt verwacht op de röntgenafdeling. U krijgt dan 1 liter water te drinken. Om dit onderzoek uit te voeren, krijgt u ook jodiumhoudend contrastvloeistof in een infuus ingespoten. Mensen met een bekende allergie voor jodiumhoudend contrast of jodium moeten dit vooraf melden bij de verpleegkundig specialist.
Daarnaast krijgt u een 24-uursbloeddrukmeter mee naar huis zodat we uw bloeddruk gedurende een langere periode kunnen observeren. Ook heeft u deze dag een uitgebreid gesprek met de maatschappelijk werker over de psychologische en maatschappelijke en financiële kanten van de nierdonatie.
Maatschappelijkwerk
Bij de voorbereiding van de transplantatie hebben wij ook aandacht voor een aantal maatschappelijke en financiële zaken. De maatschappelijk werker bespreekt met u de sociale en maatschappelijke mogelijkheden op het gebied van uw werk en financiën, voor en na een eventuele donatie. Ook krijgt u begeleiding bij eventuele problemen en kan de maatschappelijk werker bemiddelen bij het aanvragen en verkrijgen van de noodzakelijke voorzieningen.
Reiskosten
De donor heeft vaak reiskosten moeten maken. Dit in het kader van de voorbereiding op de transplantatie. De verzekeringsmaatschappij van de donor vergoed deze kosten meestal. Informeer bij uw zorgverzekering wat de procedure is.
Uw werk
Als u wordt opgenomen voor een transplantatie, wordt u min of meer ‘vrijwillig ziek’. Dat kan dit negatieve gevolgen hebben voor uw baan en inkomsten. De medische kosten worden voor u als donor ondergebracht bij de zorgverzekering van de ontvanger. Tot drie maanden na de transplantatie worden de kosten doorberekend aan de zorgverzekering van de ontvanger.
Mensen die in loondienst zijn, raden we in aan om hun plannen om te doneren tijdig met hun werkgever bespreken. De werkgever kan dan eventueel voor vervangende arbeidskracht zorgen. Het UWV vergoedt uw ziektekosten meestal volledig. Gedurende de tijd na de transplantatie dat u nog niet in staat bent om te werken, heeft u in veel gevallen recht op uw volledige loon conform de CAO.
Voor zelfstandigen ligt de zogenaamde loonderving gecompliceerder. Dit is helaas nog niet bij wet geregeld. Niet iedere zelfstandige heeft zich tegen ziektekosten verzekerd. Is er wel sprake van een verzekering, dan gaat dit vaak gepaard met een eigen risico. Met andere woorden: verzekeraars keren pas uit enkele weken of maanden nadat de verzekerde ziek is geworden. U kan in dat geval een verzoek indienen bij de Nederlandse Transplantatie Stichting voor een zogenaamde loondervingskostenregeling. Zo beperkt u de financiële risico's zoveel mogelijk. Wij adviseren u vooraf bij de Nederlandse Transplantatie Stichting een zogeheten peilberekening van uw vergoeding te laten maken.
Uw situatie thuis
Een opname heeft niet alleen gevolgen voor uw werk, maar vaak ook voor uw thuissituatie. Als een ziekenhuisopname nodig is, wie neemt in die periode dan uw taken thuis over? Kunt u dat in eigen kring regelen? Of is er professionele ondersteuning nodig? Komt u van ver en wil uw familie kort voor en na de transplantatie in de buurt overnachten, dan kunnen wij – mits u dit tijdig laat weten – meestal zorgen voor opvang in de buurt van het ziekenhuis. Het Patiënten Service Bureau (071-526 29 89) kan u hierover verder informeren.
psychologische aspecten
Om uw belangen als donor zoveel mogelijk te waarborgen, hebben we ervoor gekozen om de begeleiding van de ontvanger en de donor te scheiden. De maatschappelijk werker behartigt (net als de arts) om die reden alleen uw belangen en niet die van de ontvanger. Wij vinden het erg belangrijk dat u een zo weloverwogen mogelijke beslissing neemt.
In het gesprek met de maatschappelijk werker worden alle voors en tegens van uw beslissing om te doneren besproken. Hierdoor komt naar voren of u over een aantal zaken goed heeft nagedacht en kan u worden bevestigd in uw keuze. Ook kan het gesprek juist aanleiding geven tot nieuwe vragen.
In het gesprek komen persoonlijke zaken aan bod. Dit betreft onder andere uw vroegere en huidige gezinsomstandigheden, uw woon- en werkomstandigheden en uw sociaal netwerk. Vervolgens gaan wij met u verder in op een aantal aspecten die met uw aanbod om te doneren kunnen samenhangen. Aan wie wilt u doneren? Wat is uw relatie met de ontvanger? Het kan veel uitmaken aan wie u doneert. Als ouder bijvoorbeeld is de beslissing om aan uw kind te doneren doorgaans makkelijker dan het besluit om van uw kind te ontvangen.
Overleg met omgeving
De beslissing om uw nier te doneren heeft niet alleen gevolgen voor u en voor de ontvanger. Wij willen dus niet alleen van u weten of u uw besluit met de ontvanger heeft besproken en of hij of zij uw aanbod accepteert.
Ook horen wij graag of u uw directe sociale omgeving van uw plannen op de hoogte heeft gesteld en wat men ervan vond. Stel dat u doneert aan uw moeder en u bent getrouwd. Zijn uw partner en/of kinderen het er mee eens? Steunen zij u in uw besluit of hebben zij bedenkingen en hoe zwaar wegen die voor u? In de praktijk blijkt ook vaak dat het aanvaarden van het aanbod moeilijker is dan het aanbieden. Soms zijn meerdere gesprekken nodig om de ontvanger te laten toe groeien naar het aanvaarden.
Vragen om over na te denken
Onafhankelijk van de motieven die u heeft om te doneren, denken wij dat het goed is als zowel u als de ontvanger na een eventuele niertransplantatie het gewone leven weer oppakken. Dit zonder dat de gift van de nier aanleiding geeft tot wederzijdse afhankelijkheid, verplichting en/of irritatie tussen u beiden.
Daarom willen wij ook de volgende vragen nader onder de loep nemen.
Hoe denkt u over de eigen verantwoordelijkheid van de ontvanger ten aanzien van zijn eigen gezondheid en behandeling? Als alles goed gaat krijgt de ontvanger met een nieuwe nier een betere kwaliteit van leven, maar moet toch nog medicijnen innemen om afstoting tegen te gaan. Vindt u het als donor belangrijk om te weten dat de ontvanger zorgvuldig met de nier omgaat of speelt dat voor u juist geen rol?
Een nieuwe nier is, hoe men het ook wendt of keert, een groot geschenk. Hoe gaat u om met de dankbaarheid van de ander?
Bij de beslissing om een transplantatie door te laten gaan, spelen vele factoren een rol en gaat het team niet over de spreekwoordelijke één nacht ijs. Hoe goed afgewogen dat besluit ook mag zijn en hoe groot de kans van slagen van de transplantatie ook is, soms gebeurt het dat de nier na korte tijd wordt afgestoten. Speelt of speelde dat voor u een rol in de besluitvorming om te doneren?
Soms moet de transplantatieprocedure voortijdig en zelfs op het laatste moment worden beëindigd. U moet weten dat niet alleen lichamelijke oorzaken hieraan ten grondslag hoeven te liggen. U als donor kunt zich te allen tijde bedenken en zich uit de procedure terugtrekken. Doneren is een onomkeerbaar proces. Wij kunnen u daar zo nodig bij begeleiden. Uit ervaring is gebleken dat wanneer de procedure in een laat stadium beëindigd moet worden, dit tot grote teleurstelling kan leiden. Heeft u hierover nagedacht en hoe gaat u in het algemeen om met teleurstellingen.
Derde bezoek: Uitgebreide medische keuring
De keuring vindt plaats op de polikliniek van het Niercentrum. Ook hier behartigt de keurende arts uitsluitend uw belangen en niet die van de beoogde ontvanger. Zoals eerder gezegd hebben wij voor deze methode gekozen om u de vrijheid te bieden al uw eventuele bedenkingen of bezwaren aan de arts te vertellen.
Op dezelfde dag krijgt u een afspraak bij een chirurg, een nefroloog. Ze bespreken met u dan de uitslagen van het bloed- en urineonderzoek en van de CT-scan en foto’s. De nefroloog beoordeelt het risico op verlies van nierfunctie na donatie, de kans op erfelijke of overdraagbare ziektes en uw conditie voor operatie. De chirurg beoordeelt of u geschikt bent voor de operatie. Niet alleen uw conditie is van belang, maar ook uw bijkomende aandoeningen en hoe uw nieren eruitzien op de CT-scan. De chirurg bespreekt met u de mogelijke operatietechnieken. Eventuele vragen op dit gebied kunt u op dat moment rustig bespreken. Met de anesthesioloog heeft u een telefonische afspraak of een video afspraak, de anesthesioloog keurt u voor de narcose. Als u vragen hierover heeft, kunt u deze rustig bespreken.
Wachtlijst
De voorbereidingsprocedure duurt ongeveer 3 tot 4 maanden. Dit is een gemiddelde en kan dus afwijken, afhankelijk van uw situatie.
Wat betreft de planning van uw ingreep houden wij zoveel mogelijk rekening met uw wensen. U kunt een voorkeur uitspreken voor een periode waarin u de ingreep wilt laten plaatsvinden. Vervolgens bekijken wij de mogelijkheden.
Wij maken u erop attent dat als de patiënt op de wachtlijst van Eurotransplant staat, dit gedurende de hele voorbereidingsperiode zo blijft. Soms kan het voorkomen dat we van uw aanbod moeten afzien in verband met een aanbod van Eurotransplant. In dat geval besparen wij u een operatie. Wij geven in een dergelijk geval altijd de voorkeur aan Eurotransplant.
Via het cross-over programma kon ik toch een transplantatie met een nier van een andere levende donor ondergaan. Ik ben het team heel dankbaar. We hebben het echt samen gedaan!"
Dhr. Kroeke, onderging een cross-over transplantatie

Lees meer over ons cross-over programma
Hoe kunt u zich voorbereiden?
Hoe kunt u zich voorbereiden?
Het is goed mogelijk dat u vragen hebt over uw 3 bezoeken aan het LUMC. Schrijf deze dan van tevoren op. Zo voorkomt u dat u belangrijke vragen vergeet te stellen.
Neem een recente medicatielijst mee, zodat de arts precies weet welke medicijnen u gebruikt. Weet u niet precies wat u gebruikt? Dan kunt u een medicatielijst bij uw apotheek ophalen.
U kunt veel aanvullende informatie over nier donatie vinden op onze website en in het patiëntportaal mijnLUMC als uw zorgpad is geactiveerd.
Kom niet alleen, maar neem iemand mee om u te ondersteunen en met u mee te denken.
Hoe gaat het onderzoek / de behandeling in zijn werk?
De operatie
U wordt een dag voor de operatie opgenomen in het LUMC.
Lees ook de folder van de verpleegafdeling Welkom in het Transplantatie Centrum
Opamedag
Op de opnamedag komen er verschillende zorgverleners bij u langs. De co-assistent of de zaalarts heeft op deze dag een opnamegesprek met u. De anesthesist neemt eventuele veranderingen met u door ten opzichte van het laatste bezoek. Er wordt bloed afgenomen en uw bloeddruk en temperatuur wordt gemeten. Ook verrichten we een lichamelijk onderzoek bij u. De transplantatiechirurg en de verpleegkundig specialist van het Transplantatie Bureau komt nog bij u langs om te kijken of alles duidelijk is. U krijgt een polsbandje om waarop uw naam, geboortedatum en de naam van de afdeling vermeld staan. Dit polsbandje moet u tijdens uw verblijf in het ziekenhuis dragen zodat onder alle omstandigheden duidelijk is wie u bent.
De avond voor de operatie start u om 20.00 uur met een infuus om wat extra vocht in de bloedbaan te brengen. Vanaf 0.00 uur moet u nuchter zijn. Dat betekent dat u tot de operatie niet mag eten of drinken.
De operatie
De verpleegkundige wekt u om 06.00 uur. U kunt dan douchen. Daarna wordt u rond 07.00 uur in een bed naar de wachtruimte voor de operatie gereden.
Operatietechnieken
Om de nier te verwijderen bij u is er altijd een snee nodig, ongeacht welke methode wordt gekozen. In het LUMC worden momenteel twee technieken toegepast. Uitgangspunten bij beide operaties zijn een zo veilig mogelijke operatie voor u en zo min mogelijk risico voor de nier en dus voor de ontvanger.
De Leidse incisie
Dit is een verticaal verlopende snee links of rechts naast de lange buikspier. De lengte van deze zogeheten 'Leidse incisie' wordt bepaald door uw gewicht, de positie, het aantal bloedvaten en het aantal afvoergangen van de nier.
De lengte van de incisie kan variëren van 10 tot 15 cm. Bij deze benadering blijft de chirurg buiten de buikholte. De snee wordt zo klein mogelijk gehouden en geneest zonder schade aan de spieren. De kans op een littekenbreuk is klein. Als de wond normaal genezen is, heeft u naderhand geen enkele beperking in uw activiteiten.
Laparoscopische ingreep (kijkoperatie)
Hierbij wordt met een aantal lange instrumenten in de buik geopereerd. Om goed zicht te hebben blazen we lucht in de buikholte. De chirurg kan met behulp van deze lange instrumenten de nier helemaal losmaken van de bloedvaten. Vervolgens maken we boven het schaambeen een snede (bikinisnede) van 7-10 cm, waardoor de nier verwijderd wordt. Daarna laten we het gas weer uit de buik lopen. Het voordeel is dat u gemiddeld iets minder pijn heeft na deze operatie en de snee voor sommige mensen op een betere plek zit vergeleken met de Leidse incisie.
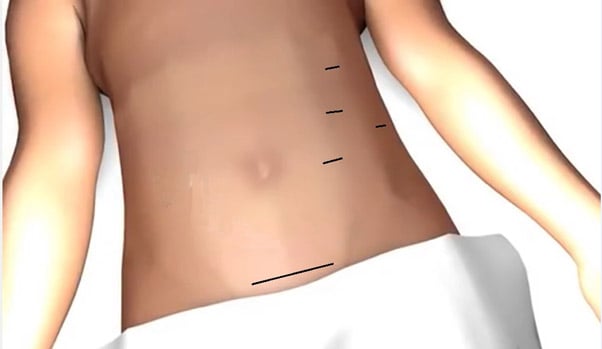 | 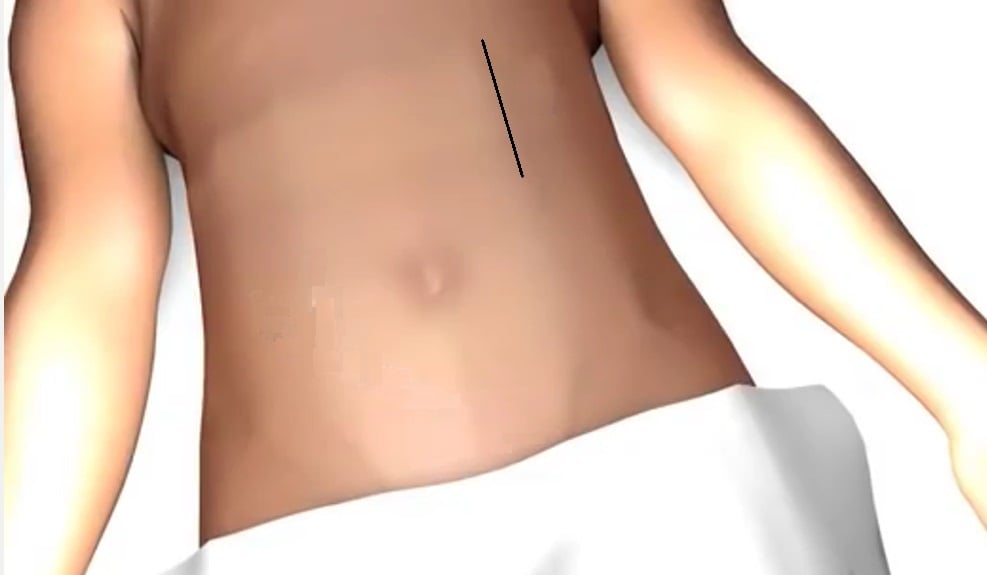 |
Afbeelding 1 Afbeelding 2
Op afbeelding 1 ziet u de kijkoperatie, op afbeelding 2 de Leidse incisie.
De nier wordt gekoeld en op ijs bewaard op de operatiekamer tot de ontvanger er is. U wordt direct na de operatie naar de uitslaapkamer gebracht. Als u goed wakker bent, wordt u weer terug naar de verpleegafdeling gebracht. U heeft tijdens de operatie een blaaskatheter gekregen waardoor de urine afloopt. Deze wordt de volgende ochtend verwijderd.
De totale opnameduur in het ziekenhuis is vanaf het moment van opname gemiddeld drie tot vier dagen. Zodra het mogelijk is, brengen wij u en uw ontvanger met elkaar in contact (behalve als er sprake is van anoniem doneren). Meestal is dit al op de eerste dag na de ingreep mogelijk. Ontvangers en donoren liggen niet op dezelfde kamer. Dit wordt gedaan om praktische overwegingen, na de operatie heeft u rust nodig.
Pijn en pijnstilling
Na de operatie krijgt u pijnstilling, daarbij is het belangrijk dat u aangeeft of en hoeveel pijn u nog heeft, de verpleegkundige zal dit regelmatig aan u vragen. U krijgt standaard drie maal daags paracetamol. De meeste klachten verdwijnen binnen een paar dagen, een klein deel van de donoren houdt pijn of een beurs gevoel in het wondgebied die in uitzonderlijke gevallen tot maanden kan aanhouden.
Infuus en dieet
De eerste dag krijgt u voldoende vocht via een infuus. Afhankelijk van hoeveel u drinkt, bouwen we dit af. Na de operatie mag u rustig aan weer beginnen met eten.
Mobiliteit
De eerste dag na de operatie mag u voorzichtig beginnen met oefenen en uit bed komen mobiliseren. Als alles ongecompliceerd is verlopen, kunt u de dag na de operatie of de dag daarop naar huis.
Wondverzorging
De wond wordt één keer per dag schoongemaakt. Als de wond droog is, gaat er geen pleister meer op. U kunt gewoon douchen met de wond.
Controles
De verpleegkundige zal de dag na de operatie regelmatig uw bloeddruk, pols en temperatuur controleren. Ook wordt er bloed afgenomen om de functie van uw resterende nier te controleren. Het is normaal dat de overgebleven nier even tijd nodig heeft om de functie van de verwijderde nier deels over te nemen. Daarom stijgt het kreatinine (afvalstof) in het bloed vaak de eerste dag na donatie, om vervolgens weer wat te dalen.
Antistolling
Tijdens de opname krijgt u dagelijks een antistollingsprikje om een trombose te voorkomen.
Wat is de prognose?
Leven met één nier
Met één gezonde nier is prima te leven. De overgebleven nier neemt het werk van de weggehaalde nier voor een deel over. De totale nierfunctie is uiteindelijk vaak ongeveer 70% van wat het was toen u nog twee nieren had. Dat is ruim voldoende en geeft geen klachten.
De meeste mensen die een nier hebben afgestaan, merken dan ook geen enkel verschil met de situatie voor de operatie. Na de herstelperiode mag u alles weer doen, zoals sporten en reizen, en hoeft u geen medicijnen te nemen of een dieet te volgen. Wel is het belangrijk om genoeg te drinken, gezond te leven en niet te roken. Ook is het beter om geen pijnstillers met ontstekingsremmer (NSAID’s) te slikken, zoals diclofenac of ibuprofen. Die kunnen de overgebleven nier namelijk beschadigen. Paracetamol heeft geen effect op de nier en mag u gewoon gebruiken volgens voorschrift.
Wat zijn de risico's, bijwerkingen of complicaties?
Mogelijke complicaties van de operatie
Geen enkele ingreep is vrij van de kans op complicaties. Zo zijn er ook bij deze ingreep de standaard risico’s van een operatie zoals een wondinfectie, trombose, longontsteking, blaasontsteking en bloeduitstorting of nabloeding. Tijdens de operatie kan zich een inwendige bloeding voordoen. De kans is dan aanwezig dat we toch een grotere snee moeten maken. Na een kijkoperatie kunt u pijn hebben in de schouders. Dit komt door het koolzuurgas dat gebruikt wordt tijdens de operatie. Dat kan wat tijdelijke prikkeling van het middenrif geven. Bij mannen kan pijn aan en/of zwelling van de zaadbal ontstaan. Later kan een littekenbreuk ontstaan. Wat ernstigere complicaties zijn gelukkig erg zeldzaam. Als u een complicatie heeft is het waarschijnlijk dat u wat langer in het ziekenhuis moet blijven of dat we u intensief controleren op de polikliniek.
Meedoen aan wetenschappelijk onderzoek
Biobank
Ondanks alle innovaties in de transplantatiegeneeskunde over de afgelopen jaren, is er nog veel wetenschappelijk onderzoek nodig. Om dit soort onderzoek goed te kunnen uitvoeren is er binnen het LUMC een Biobank opgericht.
In een biobank verzamelen we lichaamsmateriaal zoals urine en buisjes bloed. Soms wordt ook lichaamsmateriaal bewaard dat overblijft na uw behandeling. Dit zou anders weggegooid worden.
U ontvangt hier uitgebreider informatie over als u de eerste keer op de polikliniek komt.
Er wordt onderzoek verricht naar nog niet ontdekte stofjes in bloed en urine (biomarkers) die acute of chronische afstoting, bijwerkingen of complicaties bij een transplantatie kunnen voorspellen. Er wordt onder andere gekeken of er biomarkers zijn die voorspellen of een transplantatie goed of minder goed zal verlopen bij bijvoorbeeld oudere ontvangers.
Nederlandse Orgaantransplantatie Registratie (NOTR)
Vanuit de Nederlandse Transplantatie Stichting is een registratie systeem opgezet.
Orgaantransplantatieprogramma’s registreren NOTR-informatie. Deze informatie wordt periodiek naar landelijk database van de NOTR verstuurd. De NOTR bevat naast de basale informatie die benodigd is om de transplantatieprogramma’s te monitoren, ook enige items die wetenschappelijk relevant worden geacht.
Dit wordt ook gedaan om de transplantatiecentra zelf te kunnen voorzien van gegevens voor kwaliteitsbewaking en wetenschappelijk onderzoek. Alsmede inzicht geven in transplantatieresultaten en follow-up van levende donoren ten behoeve van het verbeteren van de kwaliteit en doelmatigheid van de transplantatieprogramma’s.
Er wordt u om toestemming gevraagd voor de uitwisseling van deze gegevens.
Welke specifieke nazorg kunnen wij bieden?
Bij ontslag krijgt u eventueel een recept voor medicijnen mee die we u in het ziekenhuis gaven. Bovendien maken we een poliafspraak voor over twee of drie weken bij de verpleegkundig specialist nierdonatie. Ook krijgt u leefregels mee en een instructie voor thuis
Twee weken na ontslag heeft u een videoconsult met de verpleegkundig specialist. Na 6 weken komt u voor controle in het ziekenhuis bij de verpleegkundig specialist en de transplantatiechirurg. U zal dan ook bloed moeten laten prikken.
Als alles goed blijft gaan, komt u uiteindelijk eenmaal per jaar terug bij de verpleegkundig specialist en in een later stadium eenmaal per twee jaar. De nacontroles van levende donoren worden uitgezonderd van het verplichte eigen risico van de verzekeraar wanneer ze door de nefroloog plaatsvinden. Dit betekent dat nacontroles in het ziekenhuis niet ten koste gaan van uw eigen risico en volledig worden vergoed door de verzekeraar.
Waar moet u op letten na uw onderzoek/behandeling?
Weer thuis
Na de operatie kunt u uw dagelijkse activiteiten thuis langzaam maar zeker weer oppakken. Onderschat de ongemakken en vermoeidheid in het begin niet, maar als u het rustig aan doet, zult u merken dat u geleidelijk aan meer kan. Afhankelijk van uw klachten mag u steeds meer doen. We adviseren u wel om de eerste zes weken na de operatie niet intensief te sporten of zwaar te tillen.
Wondverzorging
U hoeft zelf verder niets aan de wond te doen. De hechtingen zijn oplosbaar, dat betekent dat zij niet verwijderd hoeven te worden. Indien de wond nog wat viezigheid afscheidt, is het goed om dagelijks de douchekop op de wondjes te zetten om ze mooi schoon te spoelen. U mag de wond blootstellen aan de lucht.
Contact bij problemen na uw onderzoek/behandeling
Afspraken
Als u tot een week na ontslag vragen of problemen heeft, kunt u contact opnemen met de polikliniek Heelkunde : 071-526 23 77
na kantooruren kunt u bellen met verpleging op de afdeling van het Transplantatie Centrum (tel 071-526 47 14).
Het LUMC Transplantatie Centrum is ook een kenniscentrum waar patiëntenzorg, onderzoek en onderwijs met elkaar samenhangen. Wij doen veel wetenschappelijk onderzoek naar betere diagnostiek, behandeling en zorg voor onze patiënten. Ons doel is om de zorg voor onze patiënten en uitkomsten door middel van onderzoek te verbeteren.
Aan welke studies kan je meedoen?
Lees op de website van het Transplantatie Centrum welke onderzoeken er gedaan worden.
Contactgegevens van de betrokken poliklinieken
Contact en aanmelden
Aanmelden als nierdonor
Donatie aan een familielid of een bekende: Vul naast uw eigen gegevens ook de gegevens van de ontvanger in.
Altruistische donatie (anonieme donatie): U hoeft alleen uw eigen gegevens in te vullen.
U Kunt zich vrijblijvend aanmelden:.
via dit formulier: Aanmeldformulier voor nierdonatie bij leven.
U mag ons ook nierdonatie@lumc.nl
Of bel het met het Transplantatie bureau: 071-526 47 68
Aanmelden als nierdonor woonachtig in het buitenland
Wilt u een nier doneren en woont u permanent in het buitenland? Deze procedure is anders dan voor donoren die in Nederland wonen. U kunt hiervoor contact opnemen met de poli nierdonatie: tel: 071-526 47 68 of via een mail: nierdonatie@lumc.nl
Meerdere donoren
Zijn er naast u nog andere donoren voor dezelfde ontvanger? Dan hebben wij de voorkeur om een gezamenlijk voorlichtingsgesprek te plannen. Mocht u hierover willen overleggen, dan kunt u contact opnemen me de poli nierdonatie: tel: 071-526 47 68. Na het gezamenlijke voorlichtingsgesprek kijken we in overleg wie er verder gaat in de procedure. Uiteindelijk zal één persoon het onderzoekstraject in gaan.
Belangrijke telefoonnummers
Telefoonnummer nierdonatie: 071-526 47 68
Telefonische bereikbaarheid: 08.00-16.00 uur (maandag t/m vrijdag)
Verpleegkundig specialisten
Mevr. R.E. Dam
Mevr. T.N. van Diemen - Schrama
Bereikbaar via tel. 071-526 47 68 en via mailadres nierdonatie@lumc.nl
Maatschappelijk werk, team volwassenenzorg transplantatie, bereikbaar via tel. 071- 529 88 89.
Algemeen telefoonnummer LUMC: 071-526 91 11
Patiëntportaal
U hebt toegang tot uw medische gegevens via ons patiëntportaal.
Inloggen met DigiD
Handige links
Meer informatie kunt u lezen in Nierdonatie bij leven op de website van de Nederlandse Transplantatie Stichting.
Handige links
We willen u verwijzen naar de website van het LUMC Transplantatie Centrum, hier vindt u meer informatie over nierdonatie.
Bent u nieuwsgierig naar hoe anderen dit ervaren bekijk ook:
Video: Els doneerde een nier aan haar zus
Of blader door ons e-book nierdonatie
Overig
Ervaringen van donoren:
Hoe bent u tot uw beslissing gekomen om een nier te doneren? De meeste mensen zeggen dat ze dat besluit in eerste instantie zelf nemen.
Patiënt doneerde een nier aan zijn zus
"Ik liep al een tijdlang rond met het idee om mijn nier aan mijn zus te geven, doch heb voor mijzelf het besluit genomen nadat ik er op tv meer over gezien en gehoord had en de voorlichtingsavond over niertransplantaties in het ziekenhuis waar mijn zus dialyseert had bijgewoond."
Soms wordt de beslissing om te doneren in groepsverband genomen:
Patiënt doneerde een nier aan zijn vader
"De beslissing om te doneren is eigenlijk genomen op de verjaardag van mijn oudste broer. Hij vroeg aan alle broers en zusters – we zijn met zijn zevenen – om ons als groep aan te melden en te bekijken wie het beste van ons een nier aan onze vader zou kunnen afstaan.
Ik had er tot dan toe niet over nagedacht en heb toen die avond ook geen nee gezegd. Dit terwijl ik er niet van overtuigd was dat ik dat nu zo graag wilde. Ik had wel eens over de mogelijkheid van donatie nagedacht, maar nooit serieus. En eerlijk gezegd hoopte ik die avond ook, dat ik het niet zou worden.
Mijn eigen beslissing om te doneren is pas later gekomen, na het voorlichtingsgesprek met een arts in het Transplantatie Centrum."
Het is voor ons van belang te weten dat u in alle vrijheid uw beslissing heeft genomen en niet onder druk van anderen. Belangrijk onderdeel van de beslissing om te doneren is het waarom, ofwel uw motief. Hoewel mensen meestal aangeven dat te willen doen voor de ander, kunnen – én mogen – ook eigen belangen hierin een rol spelen.
Patiënt doneerde een nier aan zijn echtgenoot
"Ik ga binnenkort met pensioen. Mijn vrouw en ik hadden plannen om te gaan reizen. Die plannen staan min of meer onder druk, nu mijn vrouw vier keer per dag moet dialyseren en ze erg moe is. Als haar leven na een transplantatie aan kwaliteit wint en zij bijvoorbeeld weer zou kunnen reizen, doe ik daar ook mijn voordeel mee."
Veelgestelde vragen over nierdonatie
- Mag de ontvanger van de donornier bij het eerste voorlichtingsgesprek van de donor aanwezig zijn?
Bij voorkeur doen we het gesprek zonder de ontvanger, maar de donor beslist uiteindelijk zelf of dit is toegestaan. Echtparen zijn hierbij een uitzondering, daarbij is de ontvanger altijd aanwezig. Later in het donortraject vindt er een gesprek plaats met maatschappelijk werk, waarbij de ontvanger niet aanwezig mag zijn, ook niet in geval van echtparen
- Mogen meerdere donoren zich aanmelden voor één ontvanger?
Ja dat mag. We hebben de voorkeur om het voorlichtingsgesprek met alle donoren tegelijkertijd te houden. Uiteindelijk mag er bij maximaal vier donoren bloed worden afgenomen voor nader onderzoek.
- Hoe lang duurt het onderzoekstraject van de donor?
We stellen per donor een plan op. De duur bedraagt maximaal drie maanden, tenzij er aanvullende onderzoeken of consulten van andere specialismen moeten plaatsvinden. De donor komt minimaal vier keer langs in het LUMC.
- Moet de donor na de operatie een dieet volgen of medicijnen gebruiken?
Nee, de donor hoeft geen specifiek dieet te volgen of medicatie in te nemen. Wel adviseren we om te letten op het gebruiken van zout in voedsel.
- Wanneer moet ik mijn werkgever informeren?
Ons advies is om dit te doen op het moment dat u als donor goedgekeurd bent
- Ik maak als donor onkosten, zijn daar vergoedingen voor?
Ja, u heeft recht op een reiskostenvergoeding via uw zorgverzekering. Tevens biedt het ministerie van VWS een onkostenvergoeding voor algemene kosten en de kosten die u als zelfstandig ondernemer maakt. Uw werkgever heeft recht op een vergoeding bij ziekte.
- Komen de donor en ontvanger samen op een kamer te liggen?
Nee, ze liggen niet op dezelfde kamer.
- Hoelang duurt het herstel na de operatie?
Over het algemeen geldt:
Na 0- 2 weken bent u moe en heeft u weinig energie. Wel bent u zelfredzaam.
Na 2-6 weken begint u te herstellen. Het advies is om nog niet te gaan werken.
Na 6-8 weken begint u te integreren in het arbeidsproces.
Na 3- 6 maanden bent u volledig hersteld en voelt u dezelfde fitheid als voor de donatie.