Wegrakingen
Deze informatie is opgesteld door de afdeling(en) Neurologie.
Wat is Wegrakingen?
Een wegraking is een kortdurende bewusteloosheid die vanzelf weer overgaat. Er zijn verschillende oorzaken voor een wegraking zoals epilepsie, flauwvallen, lage bloeddruk of een hartritmestoornis.
In Nederland heeft ongeveer een op de drie mensen ooit een of meer wegrakingen gehad. Meestal is er dan niets ernstigs aan de hand. Wat er met iemand gebeurt en wat iemand voelt verschilt en hangt onder andere af van de oorzaak van een wegraking. Sommige mensen voelen vooraf helemaal niets, en andere mensen voelen een wegraking heel duidelijk aankomen.
Oorzaak
De grootste drie groepen oorzaken van wegrakingen zijn: syncope (flauwvallen), epilepsie, en een functionele neurologische stoornis.
Syncope
Bij syncope gaat er even te weinig bloed naar de hersenen, daardoor raakt iemand bewusteloos. De belangrijkste 3 oorzaken van syncope zijn reflexsyncope, orthostatische hypotensie en cardiale syncope:
- Reflexsyncope
Reflexsyncope is de meest voorkomende oorzaak van syncope. Andere termen die hiervoor gebruikt worden zijn vasovagale syncope of flauwvallen.
Meer informatie
Zoals de naam al suggereert komt reflexsyncope door een reflex van het autonome zenuwstelsel (het deel van het zenuwstelsel dat ‘automatische’ processen aanstuurt) die maakt dat de bloeddruk plotseling sterk daalt. Deze reflex kan worden uitgelokt door verschillende prikkels zoals lang staan, angst, of pijn. Vaak krijgen mensen voordat ze wegraken last van een licht gevoel in het hoofd, zweten, en misselijkheid. Ook worden ze extreem bleek. In deze fase kan gaan zitten of liggen of speciale trucjes zoals aanspannen van de spieren vaak een wegraking nog voorkomen. Als de klachten toch toenemen nemen zicht en geluid af. Vervolgens raakt iemand buiten bewustzijn. Als iemand dan nog staat of zit kan hij of zij omvallen. De ogen gaan meestal open. Ook kunnen er enkele schokken zijn en kan iemand incontinent zijn voor urine. De wegraking zelf duurt kort: binnen 1-2 minuten komt iemand weer bij. Mensen weten dan vaak vrijwel direct weer wat er gebeurd is. Wel zijn de meeste mensen na een reflexsyncope erg moe.
- Orthostatische hypotensie
Bij orthostatische hypotensie is de bloeddruk zittend en liggend meestal goed of zelfs hoog, maar bij opstaan daalt te bloeddruk, wat ervoor kan zorgen dat er dan te weinig bloed naar de hersenen gaat. Dit kan verschillende oorzaken hebben, zoals het gebruik van medicatie of een probleem in de werking van het autonome zenuwstelsel.
Meer informatie
Wanneer iemand met orthostatische hypotensie klachten krijgt zijn dit meestal: klachten van het zicht, zoals vlekken zien of onscherp zien, klachten van horen, zoals oorsuizen of niet meer horen, een plots opkomende pijn in de nek en/of schouders, en uiteindelijk bewustzijnsverlies. Als iemand op tijd gaat liggen of zitten of de spieren flink aanspant gaan de klachten weg en kan bewustzijnsverlies voorkomen worden. Maar niet iedereen met orthostatische hypotensie voelt altijd goed of er voldoende bloed naar de hersenen gaat. Hierdoor kan iemand ineens vallen. Dit kan, ook doordat iemand dan ook de val niet goed aanvoelt, tot letsel leiden. Soms valt iemand niet maar blijft de bloeddruk langere tijd laag en lijkt iemand afwezig.
- Cardiale syncope
Deze soort syncope wordt veroorzaakt door het hart. Dit kan bijvoorbeeld zijn als het hart (even) niet in een goed ritme klopt of als de pompfunctie van het hart verminderd is. Het is belangrijk dat deze oorzaak snel ontdekt wordt.
Meer informatie
Dit kan ook liggend of tijdens inspanning gebeuren. Vaak voelen mensen dit niet of pas een paar seconden tevoren aankomen. Dit zorgt er samen voor dat deze vorm van wegraken makkelijk tot gevaarlijke situaties kan leiden.
- Epilepsie
Dit wordt veroorzaakt door verkeerde activiteit in de hersenen. Veel mensen kennen epilepsie van de zware aanvallen met trekkingen, maar epilepsie kan er ook heel anders dan dat uitzien.
Meer informatie
Epilepsie heeft veel verschijningsvormen. Soms is het goed te herkennen, zoals wanneer iemand aanvallen met veel trekkingen heeft, en daarbij hard op de tong bijt. Soms is het moeilijker te herkennen, bijvoorbeeld wanneer de epileptische activiteit slechts in een deel van de hersenen voorkomt. Soms kan epilepsie zelfs sterk op de andere manieren van wegraken lijken.
- Functionele neurologische stoornis
Soms raakt iemand weg zonder dat er iets mis is met de bloedsomloop, het hart, of de activiteit in de hersenen.
Meer informatie
Een functioneel neurologische stoornis komt vaker voor dan veel mensen denken. Het precieze mechanisme van functionele aanvallen is nog onbekend, maar de aandoening moet niet verward worden met simulatie; de meeste patiënten ervaren geen controle over de aanvallen.
- Zeldzame oorzaken
Naast bovenstaande oorzaken zijn er ook zeldzame(re) oorzaken van wegrakingen. Het voert te ver om daar hier in detail op in te gaan.
Waarom u bij ons in goede handen bent
De juiste diagnose
Om de juiste behandeling te kunnen geven is het belangrijk te achterhalen wat de oorzaak van de wegraking is. Dit is extra belangrijk omdat de oorzaken variëren van relatief onschuldig, zoals bij flauwvallen, tot mogelijk levensbedreigend, zoals bij een hartritmestoornis. Bij de polikliniek voor syncope en autonome aandoeningen hebben we veel ervaring met de verschillende oorzaken van wegrakingen. Door een uitgebreid gesprek en zo nodig aanvullend onderzoek lukt het vrijwel altijd om de oorzaak van de wegraking te achterhalen.

Behandelteam
In ons team werken neurologen, een physician assistant, en arts-assistenten met veel ervaring op het gebied van wegrakingen. Er vindt laagdrempelig overleg plaats met een in syncope gespecialiseerde cardioloog, en zo nodig met andere afdelingen binnen of buiten het LUMC. De polikliniek voor syncope en autonome aandoeningen is door het ministerie van VWS erkend als expertisecentrum op het gebied van zeldzame autonome aandoeningen.
Een afspraak maken voor een diagnose
Voor een afspraak heeft u in principe een verwijzing van een andere medisch specialist nodig. In sommige gevallen kan een verwijzing ook door de huisarts gedaan worden. Zodra de verwijzing bij ons binnen is kijken we wanneer we een afspraak voor u kunnen maken. U krijgt daarna een brief van ons met de afspraak.
Wat u kunt verwachten
Bij uw eerste bezoek heeft u een gesprek waarbij u gevraagd wordt welke klachten er precies zijn.
Wij nemen ruim de tijd om naar u te luisteren. Door goed te luisteren krijgen we een goed idee van waar de wegrakingen vandaan komen.
Soms doen we een onderzoek naar uw wegrakingen: een kantelproef.
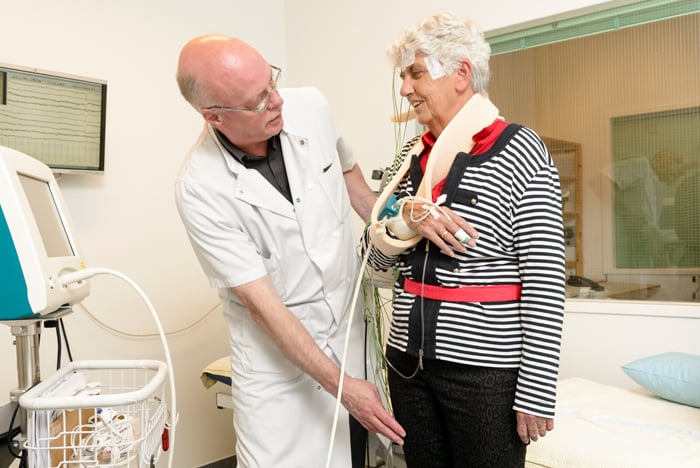
De neuroloog legt uit hoe simpele oefeningen al kunnen leiden tot een verhoging van de bloeddruk
Als dat onderzoek nodig is kan het soms op dezelfde dag, als dat niet kan proberen we het zo snel mogelijk daarna te plannen.
Bij een kantelproef kantelen we u met een speciale tafel bijna rechtop. Dan laten we u een poos, soms wel tot 40 minuten, in deze houding staan. We meten dan hersenactiviteit, hartslag, bloeddruk, en ademhaling. Ook maken we een video om achteraf goed te zien wat er gebeurd is. Soms is het nodig een wegraking op te wekken.
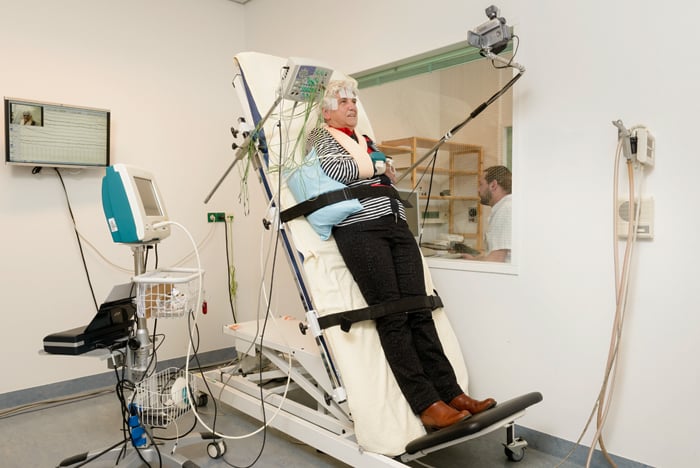
De kantelproef
Meestal staat u 15 tot 20 minuten in deze houding. Dit is afhankelijk van hoe snel en of er een wegraking optreedt. Vaak zijn de metingen zo duidelijk dat de proef al genoeg informatie heeft opgeleverd voordat u wegraakt. Dit wisselt per persoon, maar gemiddeld raakt slechts 40 procent van de patiënten ook daadwerkelijk weg tijdens de kantelproef.
Mogelijke vervolgonderzoeken
Vaak zijn het gesprek en de kantelproef genoeg voor een diagnose. Soms is er meer onderzoek nodig. Als er meer onderzoek nodig is bespreken we dat vooraf met u. Sommige onderzoeken die we vaker doen zijn:
- Autonoom functieonderzoek: een serie proeven waarmee we de werking van het autonome zenuwstelsel onderzoeken.
- 24-uurs bloeddrukmeting: U krijgt een bloeddrukmeter mee naar huis die 24 uur lang bloeddrukken meet.
- Bloedonderzoek
- ECG
- MRI-scan: hiermee kunnen we een afbeelding van de hersenen maken.
- Implantable loop recorder (ILR): een ILR is een apparaatje dat uw hartritme over langere tijd kan meten. Hiermee kunnen we zien of het hartritme normaal is. Een ILR is ongeveer net zo groot als een USB-stick. De ILR wordt onder de huid ingebracht. Als we denken dat een ILR nodig is hebt u altijd eerst een afspraak met een cardioloog.
- MIBG-scan: deze scan laat zien hoe het zenuwstelsel het hart aanstuurt. Voor dit onderzoek krijgt u een kleine beetje radioactieve stof toegediend. Deze stof is niet gevaarlijk en plast u nadien gewoon weer uit.

Krachtmeting tijdens de Ewing-batterij
Welke behandelingen zijn er mogelijk?
Diagnose en behandeling
De uitslagen van onderzoek krijgt u meestal bij de eerste afspraak na het onderzoek. Hoe snel een diagnose gesteld kan worden hangt af van het verhaal en de vervolgonderzoeken.
Na het stellen van een diagnose krijgt u een behandelplan op maat. Dat doen we in overleg met u. Als het nodig is overleggen wij met specialisten van andere afdelingen.
De behandeling hangt af van de oorzaak:
Behandeling bij reflexsyncope
- De behandeling van reflexsyncope bestaat vooral uit leefstijladviezen. Die zorgen er over het algemeen voor dat het flauwvallen minder vaak of zelfs helemaal niet meer voorkomt. Bijvoorbeeld zorgen dat u niet te lang staat. Of door bloeddrukverhogende oefeningen te doen. We geven u tips en trucs om uitlokking van een wegraking te voorkomen. In deze video vindt u meer informatie over reflexsyncope en wat u er zelf tegen kan doen.
- Vocht- en zoutinname. Uw lichaam heeft vocht nodig om uw bloeddruk op peil te houden. Zorg daarom dat u altijd voldoende drinkt. Zout houdt in het lichaam vocht vast. Het kan daarom ook helpen om meer zout te eten. Meer zout eten is niet voor iedereen goed, bespreek dit daarom altijd eerst met uw behandelaar.
- Heel soms helpen medicijnen die de bloeddruk verhogen. Bij de meeste mensen met deze vorm van flauwvallen zijn deze medicijnen niet nuttig.
- In zeer zeldzame gevallen is het nodig om een pacemaker in te brengen. Dit gebeurt altijd in overleg met de cardioloog.
Behandeling bij orthostatische hypotensie
- Bij ongeveer de helft van de mensen komt dit door hun medicijnen. We kijken daarom altijd eerst of we de medicijnen moeten aanpassen.
- We geven u tips en trucs om klachten te helpen voorkomen.
- Vocht en zoutinname. Uw lichaam heeft vocht nodig om uw bloeddruk op peil te houden. Zorg daarom dat u altijd voldoende drinkt. Zout houdt in het lichaam vocht vast. Het kan daarom ook helpen om meer zout te eten. Meer zout eten is niet voor iedereen goed, bespreek dit daarom altijd eerst met uw behandelaar.
- Bij sommige mensen kunnen bloeddrukverhogende medicijnen helpen.
- Soms is het nodig andere afdelingen te betrekken bij de behandeling. Als dat zo is bespreken wij dit eerst met u.
Behandeling bij een psychologische oorzaak
Eerst bespreken we deze aandoening met u. Vaak helpt dit al met het verminderen van het aantal wegrakingen. Daarna helpt het vaak naar een gespecialiseerde psycholoog te gaan. Wij kunnen u helpen een goede psycholoog te vinden.
Behandeling bij cardiale syncope en epilepsie
Bij deze soorten wegrakingen verwijzen we u meestal naar een andere afdeling of polikliniek. Dat kan vaak bij u in de buurt, zodat u niet telkens naar Leiden hoeft te reizen.
Meedoen aan wetenschappelijk onderzoek
In de eerste plaats richten wij ons op diagnostiek en behandeling. Daarnaast doen wij ook aan wetenschappelijk onderzoek. Wij vragen aan alle patiënten die de polikliniek bezoeken om toestemming voor het (anoniem) gebruik van de gegevens voor wetenschappelijk onderzoek. Als u liever niet aan onderzoek meedoet heeft dat geen invloed op uw behandeling.
Contact bij problemen na uw behandeling
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op:
Polikliniek neurologie: 071-526 21 11
Behandelteam

Dr. R.D. Thijs
Neuroloog

Dr. I.A. Van Rossum
Neuroloog

Dr. M. Bootsma
Cardioloog

F.I. Kerkhof, MSc
Physician assistant Neurologie
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Patiënt verwijzen
Informatie voor artsen en instellingen die patiënten naar het LUMC willen verwijzen.
Contactgegevens voor patiënten
Polikliniek Neurologie: 071 - 526 2111