Ablatie van boezemfibrilleren met de cryoballon
Het Hart Long Centrum
Wat is Ablatie van boezemfibrilleren met de cryoballon?
Een ablatie is een techniek waarbij met behulp van een katheter met opzet hartweefsel plaatselijk wordt beschadigd. Hiermee kan de oorzaak van een abnormaal hartritme worden weggenomen. Dit gebeurt met katheters die worden ingebracht via de lies (figuur 1).
Figuur 1. Hartkatheterisatiekamer tijdens een ablatie.
Waarom doen we dit onderzoek/deze behandeling?
We doen deze ingreep omdat bij u een ritmestoornis is geconstateerd en u daar klachten bij heeft.
Waarom u bij ons in goede handen bent
Het LUMC heeft een zeer ervaren team van cardiologen die gespecialiseerd zijn in ablaties. Als excellent centrum kunnen wij u op het gebied van ablaties alle behandelopties aanbieden. Patiënten vanuit heel Nederland en ook vanuit Europa worden door andere cardiologen naar ons toe verwezen. Wij bieden een persoonlijke benadering waarbij wij u en uw gezondheid centraal zetten. Tevens wordt u tijdens het hele proces goed begeleidt door een van onze verpleegkundig specialisten en/of cardiologen.
Daarnaast doen wij veel wetenschappelijk onderzoek om de kwaliteit van zorg continu te kunnen blijven verbeteren.
Wat gaat er vooraf aan het onderzoek of de behandeling?
Als u geen bloedverdunners gebruikt, moet u hier 3 weken voor de ingreep mee beginnen. Als u deze wel gebruikt moet u deze gewoon door slikken tijdens de opname. Als u medicijnen gebruikt om ritmestoornissen te voorkomen of onderdrukken moet u deze meestal drie dagen voor de ingreep stoppen. De instructies krijgt u in een aparte brief.
U wordt opgenomen in het ziekenhuis. Er wordt een elektrocardiogram (ECG) gemaakt, een infuus geplaatst en bloed afgenomen. Als de ablatie vroeg in de ochtend plaatsvindt, wordt u de dag ervoor opgenomen. Als de ablatie later plaatsvindt, wordt u in de ochtend opgenomen.
Hoe gaat het onderzoek / de behandeling in zijn werk?
De ingreep wordt uitgevoerd door een cardioloog gespecialiseerd in de behandeling van hartritmestoornissen. Op de hartkatheterisatiekamer gaat u op de behandeltafel liggen. Tijdens de ingreep bent u wakker en krijgt u pijnstilling. U krijgt een grote doek over u heen, tot aan uw kin.
Na een plaatselijke verdoving in de rechterlies wordt daar het bloedvat aangeprikt. Via het bloedvat worden katheters (lange flexibele slangen) naar de rechterboezem van het hart gebracht (afbeelding 1). Vanuit de rechterboezem gaat een katheter door de dunne wand tussen de boezems (het boezemtussenschot) naar de linkerboezem.
Daarna worden met contrastvloeistof opnames van de longaders gemaakt, dit geeft een warm gevoel in het lichaam. Dan wordt de vriesballon tegen de eerste longader aangelegd (afbeelding 2), zodat deze wordt afgesloten. Vervolgens wordt er gedurende enkele minuten met de vriesballon gevroren, zodat er een litteken ontstaat en de prikkels niet meer vanuit die longader naar de boezem kunnen komen.Vaak is één keer vriezen per longader genoeg, soms moet nog een tweede of derde keer gevroren worden. Tijdens het vriezen kunt u pijn voelen in uw borstkas,hals en hoofd. Hiervoor krijgt u pijnstilling in het infuus. Het vriezen wordt bij alle vierde longaders uitgevoerd. Tijdens het vriezen van de twee rechter longaders wordt door ons de zenuw van het middenrif geprikkeld, waardoor u de hik voelt. Dit wordt gedaan om de zenuw tijdens het vriezen te bewaken, zodat deze niet beschadigd raakt.
Einde van de ingreep
De longaders worden gecontroleerd meteen medicijn wat onprettig voelt. Vaak krijgt u hiervoor een roesje. Bij elkaar duurt de ablatie ongeveer 2 uur. Als de ablatie voltooid is, dan worden de katheters uit de lies verwijderd. Er wordt een hechting geplaatst. U wordt weer in uw bed geholpen en terug gebracht naar uw kamer op de verpleegafdeling.
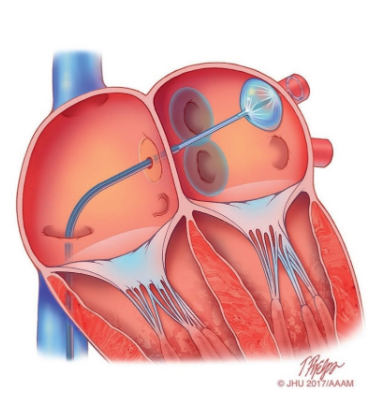
Figuur 2. De vriesballon ligt in de linkerboezem tegen de longader aan.
Afbeelding van Heart Rhytm Society.
Waar moet u op letten direct na het onderzoek / de behandeling?
Op de verpleegafdeling mag u weer gewoon eten en drinken. Wel moet u plat liggen en mag u het rechterbeen niet buigen. Na 4 uur wordt de lies gecontroleerd en mag u weer overeind en uit bed. Afhankelijk van het tijdstip van de ablatie mag u dezelfde dag naar huis of de volgende ochtend. Zorg ervoor dat iemand u met de auto komt ophalen. Doe in de eerste week rustig aan en vermijd zwaar tillen, persen, autorijden, fietsen of sporten om een bloeduitstorting in de lies te voorkomen. Met deze voorzorgsmaatregelen kunt u uw normale dagelijkse activiteiten oppakken. Tijdens de opname krijgt u nog een aparte folder met leefregels na de ablatie.
Wanneer krijgt u de uitslag?
Tijdens de procedure hoort u van de cardioloog of de ingreep wel of niet geslaagd is. Eventueel kan de zaalarts of verpleegkundig speciaslist op de afdeling dit nog een keer toelichten.
Wat is de prognose?
Wat zijn mogelijke positieve effecten na ablatie?
- Een normaal hartritme: ongeveer 70 tot 75 van de 100 patiënten hebben 1 jaar na de ingreep geen boezemritmestoornis meer gehad
- Vermindering van klachten of het wegblijven ervan
- Minder medicijnen.
Wat zijn de risico's, bijwerkingen of complicaties?
Aan de meeste medische ingrepen zijn risico’s verbonden. Ook bij een ablatiebehandeling kunnen complicaties (ongewenste gebeurtenissen) optreden.
Deze complicaties zijn: een liesbloeding of zwelling (ongeveer 3 op de 100 ingrepen), het ontstaan van een TIA (tijdelijke beroerte) of herseninfarct (opgeteld ongeveer 1 op de 200 ingrepen), beschadiging van de middenrifzenuw (ongeveer 2 op de 100 ingrepen), tijdelijke uitval van de maagzenuw (met tijdelijke klachten van opboeren en een vol gevoel (ongeveer 3 op de 100 ingrepen).
De kans op ernstiger complicaties is zeer klein. Er is zelden sprake van blijvende schade. De kans op complicaties is voor iedere patiënt weer anders en kan dus alleen bij benadering gegeven worden.
Welke specifieke nazorg kunnen wij bieden?
Tijdens deze opname kan het zijn dat wij u vragen om na ontslag thuismetingen te doen via een smartphone of een tablet met behulp van verschillende apparaten. Deze apparaten en de bijbehorende instructies krijgt u van ons mee in een doos: ‘The Box’. Als u is gevraagd om thuis metingen te doen via ‘The Box’, krijgt u een afspraak op het digitale spreekuur. Deze afspraak krijgt u per mail. Voor het digitale spreekuur komt u niet naar het LUMC, maar spreekt u met de verpleegkundig specialist via een videoconferentie systeem. Voorafgaand aan de afspraak worden de metingen bekeken die u ons heeft toe gestuurd. Deze metingen worden dus niet continue nagekeken.
Is u niet gevraagd om mee te doen aan ‘The Box’, dan wordt voor u een vervolg afspraak gemaakt op de polikliniek. Dit is meestal bij de verpleegkundig specialist. Tijdens het digitale spreekuur of op de polikliniek wordt met u het resultaat van de ablatie besproken. Tevens wordt besproken welke medicatie u mag staken en welke u door moet gebruiken.
Waar moet u op letten na uw onderzoek/behandeling?
Om het risico op stolsels in het hart na de ingreep zo klein mogelijk te houden is het belangrijk dat u de bloedverdunners de eerste drie maanden niet onderbreekt, ook niet tijdelijk. Eventuele niet urgente medische of tandheelkundige ingrepen kunnen het best worden uitgesteld als hiervoor de bloedverdunners gestaakt moeten worden. Bij het eerste polikliniek bezoek zal met u besproken worden óf en wanneer u de bloedverdunners kunt stoppen.
Daarnaast kan zijn dat u de eerste dagen tot weken na de behandeling eens wat vaker dan gewoonlijk een overslag voelt of zelfs een ‘aanzetje’ tot een ritmestoornis. Tevens kan het voorkomen dat de ritmestoornis na de ablatie nog terugkeert. Na de ingreep hebben de littekens ongeveer 2 maanden nodig om zich te vormen. In deze 2 maanden kunt u dus nog aanvallen hebben zonder dat dit betekent dat de ingreep mislukt is. Ook kan het hartritme nog enige tijd sneller dan gewoonlijk zijn of kunt u zich nog wat moe voelen. Uw hart en uw lichaam moeten zich nog enigszins aanpassen. Deze klachten verbeteren zich in de loop van de tijd spontaan.De medicijnen voor het hartritme blijft u vooralsnog gebruiken. Bij het eerste polikliniek bezoek zal met u besproken worden óf en wanneer u deze kan stoppen.
Contact bij problemen na uw onderzoek/behandeling
Neem contact op met een arts of verpleegkundig specialist:
Indien er toename van zwelling, pijn en/of roodheid van uw lies is.
Indien u last heeft van kortademigheid of pijn op de borst,
Indien u bij slikken pijnklachten achter het hart heeft.
Er een hartritmestoornis optreedt die langer dan 48 uur aanhoudt.
Ons team van medisch personeel bestaat uit: verpleegkundigen, verpleegkundig specialisten, arts-assistenten en cardiologen.
Contactgegevens van de betrokken poliklinieken
Wanneer u na het lezen van deze folder nog vragen hebt, kunt u terecht bij uw behandelend cardioloog en/of verpleegkundig specialist. Als u opgenomen bent kunt u ook terecht bij de verpleegkundige en de zaalarts op uw afdeling. De arts die het onderzoek en de behandeling uitvoert, vertelt u steeds wat er gaat gebeuren. Ook dan kunt u vragen stellen.
Polikliniek hartziekten:
Telefoonnummer 071-526 37 14, maandag t/m vrijdag van 8.30-12.00 en 13.30-16.00 uur.
E-mailadres: hartpoli@lumc.nl
Indien u verhinderd bent, dient u dit zo spoedig mogelijk te laten weten zodat er een andere patiënt opgeroepen kan worden.