Poliklinische laserbehandeling van het oog: panretinale lasercoagulatie
Deze informatie is opgesteld door de afdeling(en) Oogheelkunde.
Waarom doen we dit onderzoek/deze behandeling?
De meest voorkomende diabetische netvliesafwijkingen, achtergrond
Door diabetes kunnen bloedvaten in het netvlies gaan afsluiten. Dit gebeurt vooral in de periferie van het netvlies. Het oog reageert hierop door nieuwe bloedvaatjes te gaan maken. Helaas groeien deze bloedvaatjes op de verkeerde plaats, het glasvocht in, en bloeden ze gemakkelijk. Bloedingen hieruit kunnen ernstig zijn en blindheid veroorzaken. Bij panretinale lasercoagulatie worden de gebieden met vaatafsluiting aan de perifere kant van het netvlies behandeld, waarna nieuwgevormde vaten verdwijnen of worden voorkomen. Zo wordt het belangrijkste deel van het netvlies, het centrum, behoed voor grote bloedingen. Het doel van de behandeling is dus niet om het zien te verbeteren, maar om bloedingen te voorkomen.
De behandeling is vrij uitgebreid en wordt daarom meestal over meerdere sessies verdeeld.
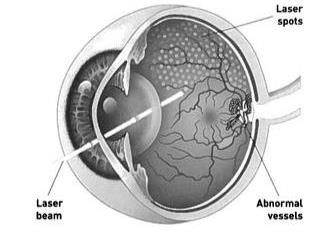
Panretinale lasercoagulatie bij andere vaataandoeningen van het oog
Niet alleen bij diabetes, ook bij andere vaatafsluitingen van het oog kan panretinale laserbehandeling nodig zijn. Dit kan bijvoorbeeld bij afsluiting van het afvoerende bloedvat, de hoofdader of vena centralis, van het oog, de zogenaamde vena centralis occlusie. De behandeling verloopt dan op dezelfde wijze als bij diabetes.
Wanneer niet de volledige hoofdader, maar een takje daarvan is afgesloten, spreekt men van een venetakocclusie. Ook dan kan het nodig zijn de sector waarin de vaten afgesloten zijn, te laseren.
Hoe kunt u zich voorbereiden?
U hoeft thuis geen speciale voorbereidingen te treffen. Ga door met al uw medicatie, ook met eventuele bloedverdunners. Neem zo nodig iets te eten en uw medicatie mee; de behandeling zelf duurt 10 tot 45 minuten, maar de totale duur met druppelen, inwerken en laseren kan 1 tot 3 uur duren.
Eenmaal op de polikliniek wordt begonnen met het druppelen van het te behandelen oog om de pupil te verwijden. Vervolgens wordt het oppervlak van het oog verdoofd met een verdovende oogdruppel. In sommige gevallen wordt het gehele oog verdoofd door middel van een injectie onder de oogbol. Daarbij kan wat bloeding optreden in het slijmvlies (het “wit” van het oog), dit is onschuldig.
Hoe gaat het onderzoek / de behandeling in zijn werk?
U zit rechtop achter de laserspleetlamp, vergelijkbaar met de situatie tijdens onderzoek op de polikliniek. Er wordt een kunststof lensje op het hoornvlies geplaatst dat tijdens de behandeling wordt vastgehouden door de oogarts en waardoor de laserstralen op de te behandelen plek worden gericht. Vervolgens worden de laserflitsjes geplaatst. Deze behandeling is meestal wisselend pijnlijk, dat hangt af van de aanwezigheid van zenuwen die zich bevinden in het te behandelen gebied. De pijn kan toenemen naarmate er vaker gelaserd is. De verdovende druppels voor het hoornvlies verdoven niet voor deze pijn. In overleg met u kan er gekozen worden voor een verdoving met een prik naast het oog, in dat geval krijgt u na afloop altijd een oogverband.
Waar moet u op letten direct na het onderzoek / de behandeling?
Vlak na de laserbehandeling
Er kan een druppel gel of wat oogzalf gegeven worden ter voorkoming van irritatie van het oppervlak van het oog.
Direct na de behandeling ziet u minder scherp door de lichtflitsen en de toegediende oogdruppels. Soms wordt een oogverband met oogzalf aangebracht om het oog rust te geven.
Zelf autorijden is dus niet mogelijk!
Begeleiding is aan te bevelen, ook wanneer u met het openbaar vervoer of met een taxi komt.
De behandeling geeft vaak enige napijn in de avond en nacht na de behandeling, ook als er eerder verdoofd is met een injectie. De pijn kan zich ook uiten als hoofdpijn. Het is daarom te overwegen paracetamol te nemen na de behandeling. Heeft u een oogverband gekregen na de behandeling, dan kunt u dat verwijderen bij het ontwaken de volgende ochtend. Bij de verdoving met een prikje kan er wat bloedverlies zijn, waardoor verbandje en oog wat rood kunnen zijn, dit is normaal.
Wat is de prognose?
Het effect van de behandeling is pas na weken te beoordelen. Aangezien de beschadiging van het netvlies ten gevolge van suikerziekte gedurende langere tijd kan voortgaan, kan aanvullende panretinale laserbehandeling in de toekomst nodig zijn.
Wat zijn de risico's, bijwerkingen of complicaties?
Na de laserbehandeling kan door afname van de pupilreacties de overgang van licht naar donker en omgekeerd lastiger zijn. Onder bepaalde lichtomstandigheden kan de behoefte aan een zonnebril toenemen. Voor patiënten die nog geen leesbril nodig hadden, is het mogelijk dat de behoefte daaraan toe neemt.
Omdat er bij de laserbehandeling littekens gemaakt worden in het perifere deel van het netvlies, kan het gezichtsveld kleiner worden. Lang niet iedereen merkt dit op, behandeling vindt immers plaats in een gebied waar al schade is aan het netvlies. Als het wel opgemerkt wordt, is dat vaak wanneer het donker is, onder die omstandigheden gebruiken we ons perifere gezichtsveld meer dan wanneer het licht is.
Regelmatig zien we dat in diezelfde periode ook sprake is van vochtlekkage uit haarvaatjes nabij het centrum van het netvlies, de gele vlek, zogenaamd macula-oedeem; hierdoor kan het zien afnemen. Door de laserbehandeling kan tijdelijk het macula-oedeem dat al aanwezig is, verergeren. Bij de controles zal ook steeds goed gekeken worden naar de aanwezigheid van macula-oedeem. Behandeling van deze afwijkingen (focale laserbehandeling en/of injecties met vaatremmers) dient soms gelijktijdig met de panretinale lasercoagulatie te worden opgestart.
Complicaties
In zeldzame gevallen kan een voorbijgaande beschadiging van het hoornvlies optreden, ofwel door absorptie van laserlicht, ofwel door irritatie na het gebruik van de contactlens.
Nog zeldzamer is schade aan gele vlek door verkeerde plaatsing van de laserflitsen.
Contactgegevens van de betrokken poliklinieken
Bij vragen kunt u contact opnemen met
LUMC, polikliniek Oogheelkunde
Routenummer 598
locatie J3
Tel. 071 – 526 8030
Buiten kantooruren
071 – 526 9111 (vragen naar dienstdoende arts-assistent afdeling Oogheelkunde)