Nazorg duodenumvoedingssonde
Deze informatie is opgesteld door de afdeling(en) Maag-, Darm- en Leverziekten
Wat is Nazorg duodenumvoedingssonde?
Een duodenumvoedingssonde is een dun slangetje dat via uw neus, keel, slokdarm en maag naar de twaalfvingerige darm (duodenum) loopt.
Bij de duodenumvoedingssonde gaat de sondevoeding direct naar het duodenum, dat is de twaalfvingerige darm.
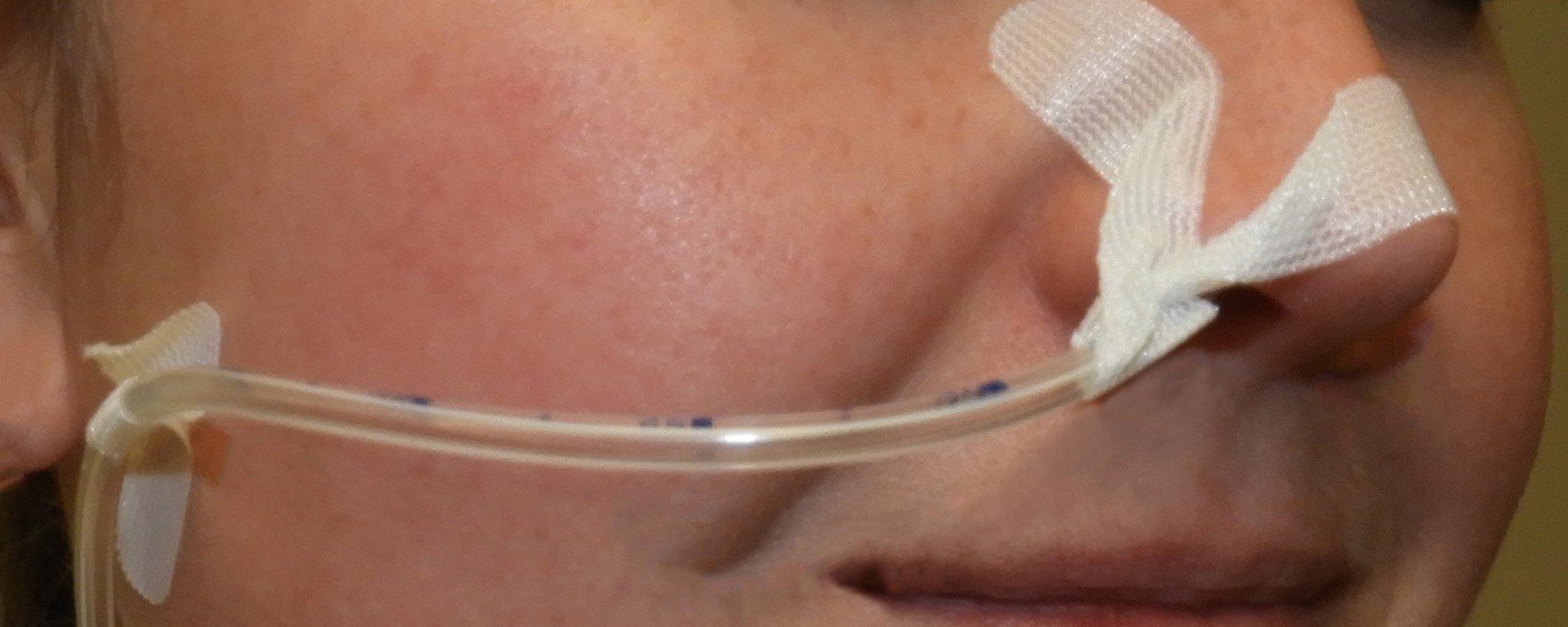
De sonde zit aan de neus vast met een pleister. Deze zorgt ervoor dat de sonde niet naar buiten kan glijden. Ook houdt een pleister op de wang de sonde goed op zijn plek.
Hoe kunt u zich voorbereiden?
Sondevoeding en materialen
De sondevoeding en de benodigde materialen worden geregeld via de diëtist. Hij of zij vertelt u welk soort voeding voor u van toepassing is. Ook legt de diëtist uit hoe u de sondevoeding moet toedienen.
Medicijnen door de sonde
Vaak is het niet mogelijk om uw medicijnen via de mond (oraal) in te nemen en moet dit via de sonde gebeuren. Sommige tabletten mogen niet gemalen worden, bijvoorbeeld medicijnen die een beschermlaagje tegen het maagzuur hebben of die een vertraagde afgifte hebben (retard-tabletten).
Overleg met uw (huis)arts of apotheker of de medicijnen fijngemalen mogen worden of dat ze op een andere manier toegediend kunnen worden.
Bij het toedienen van de medicijnen is het volgende belangrijk:
- Spoel de sonde vóór en ná het toedienen van de medicijnen door met een 20 ml lauwwarm water.
- Vermeng de medicijnen nooit met sondevoeding.
- Het kan voorkomen dat u medicijnen moet innemen op een nuchtere maag. Hiervoor moet de sondevoeding langere tijd gestopt worden. Laat dit uw diëtist weten, zodat hij of zij rekening kan houden met de pompstand wanneer u de hele tijd sondevoeding krijgt.
De eerste dagen voelt u de sonde zitten en geeft dit bij slikken een vervelend gevoel. Na een paar dagen went u aan de sonde, waardoor u hier geen last meer van heeft.
Hoe gaat het onderzoek / de behandeling in zijn werk?
Hoe verzorgt u de sonde?
Spoel de sonde 6 keer per dag door met 20 ml lauwwarm kraanwater. Doe dit ook als u de sonde niet gebruikt voor voeding.
Momenten waarop u in elk geval de sonde moet doorspoelen zijn:
- Wanneer u de sondevoeding wisselt
- Wanneer u het voedingssysteem wisselt
- Voor en na het toedienen van sondevoeding
- Na het toedienen van medicijnen
Spoel de spuit waarmee u de sondevoeding per portie toedient en de sonde mee heeft doorgespoeld goed schoon. Bewaar de stamper en huls droog en los van elkaar. Vervang de spuit dagelijks.
Mondverzorging
Wanneer u niet meer normaal kunt eten, is de kans op infectie in de mond groter. Daarom is het belangrijk om uw mond goed te verzorgen.
- Poets 3 keer per dag de tanden met een zachte (elektrische) borstel of maak 3 keer per dag de gebitsprothese schoon.
- Gebruik minimaal 1 keer per dag een tandenstoker of rager tussen de tanden en kiezen.
- Als er sprake is van een infectie in de mond, spoel dan eventueel de mond met chloorhexidine mondspoeling. Let op: dit mag u maximaal één week lang doen, in verband met aanslag op het gebit.
- Spoel eventueel de mond met NaCl 0,9%.
- Houd de lippen vet, bijvoorbeeld met vaseline.
- Gebruik kauwgom.
Pleister
De pleister kan uitdrogen of door transpiratievocht en huidvet losraken. Om te voorkomen dat de sonde uit de neus valt of dat de sonde verschuift, is het belangrijk om eens in de 3 dagen of na een douchebeurt de pleister te vervangen.
Wanneer de 3 dagen nog niet voorbij zijn maar de pleister niet meer goed kleeft, moet u hem ook vervangen.
Hoe verwisselt u de neus- en wangpleister?
- Leg de benodigdheden klaar: pleister, een vochtig gaasje of washandje en een schaar.
- Knip de pleister af.
- Plak de sonde op een droge, niet vette huid op de wang vast, om te voorkomen dat de sonde er uit valt.
- Haal voorzichtig de oude pleisters los en verwijder de pleisterresten met een vochtig gaasje of washandje
- Droog de neus goed af.
- Plak de nieuwe pleister op een iets andere plek op de neus om drukplekken te voorkomen.
- Plak de sonde niet te strak op de neus. De sonde moet bij het slikken mee kunnen bewegen.
Thuiszorg
Als u hulp nodig heeft bij toediening van de voeding en de verzorging van de sonde, dan kan dit voordat u naar huis gaat geregeld worden. Uw behandelend arts regelt dit in overleg met u.
Waar moet u op letten na uw onderzoek/behandeling?
Wat te doen bij:
Een verstopte of moeilijk doorgankelijke sonde
- Pak een 10 ml spuit en spuit de sonde met lauwwarm water met wat kracht door. Herhaal dit als dat nodig is nog een keer. Gebruik nooit koolzuurhoudende dranken.
- Als u de verstopping kunt zien, kunt u proberen om zachtjes op die plek te kneden. Als de verstopping dan loskomt, kunt u de sonde doorspoelen met lauwwarm water.
Obstipatie
Heeft u langer dan 3 dagen geen ontlasting gehad terwijl u normaal gesproken vaker ontlasting heeft? Neem dan contact op met uw behandelend diëtist of behandelend (huis)arts.
De mogelijke oorzaken:
- Sondevoeding met te weinig vezels
- Te weinig bewegen
- Medicijngebruik
- Te weinig vochtinname
Diarree
Bij diarree is het belangrijk dat u genoeg vocht binnenkrijgt. Het water kunt u door de voedingssonde spuiten of drinken, als u dat mag. Als de diarree langer dan 3 dagen aanhoudt, neem dan contact op met uw behandelend diëtist of behandelend (huis)arts.
De mogelijke oorzaken:
- De sondevoeding wordt te snel toegediend
- Te grote porties
- Te koude voeding
- Onhygiënisch toedienen van de sondevoeding
Misselijkheid en overgeven
Het kan voorkomen dat u door het veranderen van uw eigen voedingspatroon misselijk wordt of moet overgeven. Als u kort geleden veranderd bent van soort voeding, neem dan contact op met uw diëtist. Zo niet, neem dan contact op met uw (huis)arts.
Andere mogelijkheden kunnen zijn:
- Te koude voeding
- Verkeerde positie van de sonde
Uitvallen van de sonde
Het kan voorkomen dat de sonde niet goed meer ligt of uit de neus is gevallen. Neem dan contact op met uw huisarts of de behandelend arts (die de plaatsing van de sonde heeft aangevraagd).
Huidproblemen
Het kan voorkomen dat u bij de neus roodheid of pijn opmerkt.
De mogelijke oplossingen:
- U kunt de pleisters van de sonde opnieuw bevestigen; op een iets andere plek op de neus.
- De huid kunt u 1 keer per dag insmeren met een kleine hoeveelheid vette crème, bijvoorbeeld vaseline. Zorg ervoor dat de crème niet in contact komt met de pleister, zodat de pleister goed blijft kleven.
Neem bij pijnklachten contact op met uw (huis)arts.
Nieuwe sonde
Na gemiddeld 6 tot 8 weken is de sonde aan vervanging toe. Dit kunt u merken aan het minder doorgankelijk worden van de sonde. De afspraak voor een nieuwe sonde kunt u zelf maken via uw behandelend arts (die de plaatsing van de sonde heeft aangevraagd).
Meestal wordt er snel een afspraak gemaakt voor het plaatsen van een nieuwe sonde op de Endoscopieafdeling van het LUMC.
Merk en maat
U heeft onderstaande duodenumvoedingssonde gekregen:
Merk | Lengte | Dikte (10Fr=3,3mm) |
Medicina | 130 cm | 10FR |
Vygon | Op maat geknipt door uw arts | 10FR |
Cook | Op maat geknipt door uw arts | 10FR |
Nutricia Flocare | 110 cm | 10FR |
Contact bij problemen na uw onderzoek/behandeling
Bij vragen of problemen:
- Over voeding, neem contact op met uw dietist. Indien u hulp krijgt van de thuiszorg, kunt u ook contact opnemen met de thuiszorg.
- Over de voedingspomp, kunt u contact opnemen met de leverancier van de voedingspomp
Indien de thuiszorg en de leverancier van de voedingspomp niet kunnen helpen, neem dan contact op met uw huisarts.
Bij problemen die over de sonde gaan, kunt u contact opnemen met uw aanvragend behandelaar (arts of verpleegkundig specialist die uw sonde heeft aangevraagd). Deze zijn bereikbaar via de polikliniek.
Buiten kantooruren kunt u contact opnemen met het LUMC via 071-526 91 11 en vragen naar de dienstdoende arts van het specialisme.
Contactgegevens van de betrokken poliklinieken
Heeft u voedingsgerelateerde vragen of problemen, dan kunt u contact opnemen met de polikliniek Diëtiek of uw behandelend diëtist. Dat kan op werkdagen tussen 9.00 en 12.00 uur en tussen 13.30 en 16.00 uur via telefoonnummer 071-526 30 40.