Huidkanker (basaalcelcarcinoom en plaveiselcelcarcinoom)
Deze informatie is opgesteld door de afdeling(en) Huidziekten.
Wat is Huidkanker (basaalcelcarcinoom en plaveiselcelcarcinoom)?
Basaalcelcarcinoom ontstaat uit opperhuidcellen en is de minst kwaadaardige vorm van huidkanker. Ongeveer 80 procent van de huidkankerpatiënten heeft een basaalcelcarcinoom. Deze vorm van huidkanker groeit langzaam en zaait bijna nooit uit. Toch is het van belang om deze aandoening grondig te behandelen, omdat de kanker anders omringende weefsels – zoals kraakbeen en botweefsel – kan aantasten.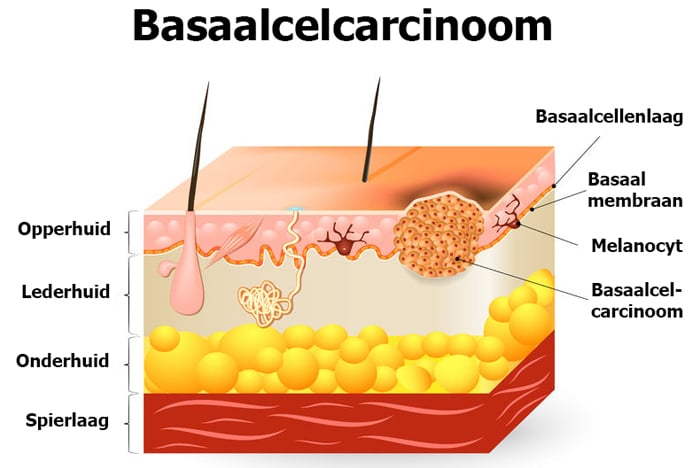
Wat is plaveiselcarcinoom?
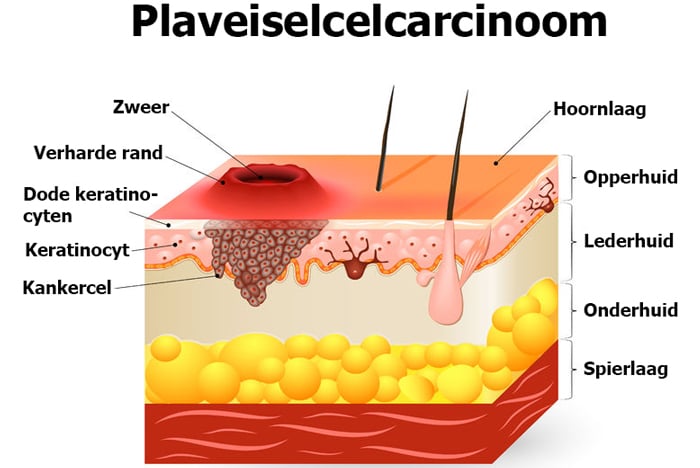
Een plaveiselcelcarcinoom is een vorm van huidkanker die ontstaat uit cellen in de bovenste laag van de huid. De ziekte komt minder vaak voor dan basaalcelcarcinoom: jaarlijks krijgen zo’n 9000 mensen een plaveiselcelcarcinoom en ongeveer 25.000 mensen een basaalcelcarcinoom.
Verschijnselen
Wat zijn de symptomen van basaalcelcarcinoom?
Een basaalcelcarcinoom ontstaat meestal in het gezicht, het hoofd of de romp. Vaak is eerst een glad, glazig knobbeltje te zien dat langzaam groeit. Na een tijd ontstaat midden op het knobbeltje een zweertje, met daaromheen een rand met een parelachtige glans. Het zweertje voelt nattig aan en krijgt een korst die er makkelijk is af te halen. Een basaalcelcarcinoom op de romp ziet er meestal uit als een eczeemplek. Het groeit langzaam en geeft weinig klachten.
Wat zijn de symptomen van plaveiselcarcinoom?
Een plaveiselcelcarcinoom kan overal op uw huid voorkomen, maar is vaak te vinden op plaatsen die veel in de zon komen. Dat zijn met name de hoofdhuid, de nek, het gezicht, de oren, de lippen, de benen, de handruggen en de onderarmen.
Een plaveiselcarcinoom ontstaat vaak als een lichtroze, ruw knobbeltje. Soms zit er een schilferig wit plekje in het midden van de tumor. Het knobbeltje groeit langzaam en doet vaak pijn. Het is ook mogelijk dat het plaveiselcarcinoom er uitziet als een steeds groter wordende wond.
Een plaveiselcarcinoom aan de lippen is vaak zichtbaar als een witte of lichter gekleurde plek, die langzaam dikker wordt. Ook ontstaan er schilfers op. De tumor wordt een niet-genezende zweer, korst of wrat, die spontaan kan gaan bloeden.
Oorzaak
Wat is de oorzaak van basaalcelcarcinoom?
Huidkanker ontstaat vaak door blootstelling aan de zon, waarbij uv-straling de huid beschadigt. Vooral zonverbanding die zo erg is dat er blaren ontstaan, vormt een risico voor het krijgen van een basaalcelcarcinoom. Ook een lichte huid, oudere leeftijd en een verzwakt immuunsysteem verhogen het risico op deze vorm van huidkanker. Hetzelfde geldt als u op jongere leeftijd bent bestraald voor een huidaandoening. U loopt dan meer risico om een basaalcelcarcinoom te krijgen op en rond de bestraalde plek. Bij slechts 1 tot 5% van alle patiënten die op jonge leeftijd een basaalcelcarcinoom krijgen, is er sprake van een erfelijke aanleg.
Als u eenmaal deze vorm van huidkanker hebt gehad, is de kans groter dan normaal dat de ziekte op een andere plek terugkeert.
Wat is de oorzaak van plaveiselcarcinoom?
Deze vorm van huidkanker ontstaat vaak door een overmatige blootstelling aan de zon. Ook andere factoren kunnen bijdragen aan het krijgen van een plaveiselcarcinoom, zoals het hebben van een lichte huid, een erfelijke huidaandoening of een verzwakt afweersysteem. Het slikken van medicijnen die de afweer onderdrukken, verhogen eveneens de kans op het krijgen van plaveiselcelcarcinoom. Daarnaast lopen mensen meer kans op het ontwikkelen van deze vorm van huidkanker als zij op jongere leeftijd zijn bestraald voor een huidaandoening of langdurig zijn behandeld met lichttherapie.
Waarom u bij ons in goede handen bent
Waarom u bij ons in goede handen bent
Basaalcelcarcinoom is de minst kwaadaardige vorm van huidkanker. Dit type groeit langzaam, zaait bijna nooit uit en is goed te behandelen. Ook plaveiselcarcinoom is bij vroege ontdekking goed behandelbaar. Beide vormen van huidkanker komen tegenwoordig steeds vaker voor en vragen om een specialistische aanpak. Het LUMC heeft meer dan 30 jaar ervaring met de diagnose en behandeling van huidkanker en het beoordelen van vlekken op de huid en het diagnosticeren van beginnende vormen van huidkanker zijn speerpunten van onze afdeling Huidziekten.
Multidisciplinair team
In het LUMC werken we met een multidisciplinair team. Dit team bestaat uit specialisten van verschillende afdelingen, zoals een dermatoloog, plastisch chirurg en radiotherapeut. Samen zoeken zij naar een behandeling die op uw situatie is afgestemd. Zo kunnen we u een optimale behandeling bieden.
Wetenschappelijk onderzoek naar huidkanker
Het LUMC is ook een centrum van onderzoek. We doen veel onderzoek naar zowel basaalcelcarcinoom als plaveiselcelcarcinoom. Als patiënt kunt u hier vaak rechtstreeks van profiteren. Zo zorgen wij dat u toegang hebt tot de nieuwste behandeltechnieken.
Hebt u een rare plek op uw huid en vertrouwt u het niet helemaal? Dan gaat u meestal naar de huisarts, die u bij een vermoeden op huidkanker doorverwijst naar het LUMC. Bij ons werken medisch specialisten van verschillende afdelingen samen om snel een goede diagnose te stellen en een behandelplan op maat voor u te maken.
Afspraak maken voor diagnose
Als de huisarts u verwijst naar een van onze dermatologen, nemen wij contact met u op voor het maken van een afspraak. U kunt op korte termijn bij ons terecht.
Hebt u een verwijsbrief gekregen om zelf een afspraak te maken? Dan kunt u op werkdagen tussen 09.00 en 13.00 uur bellen naar de afdeling Huidziekten (071-526 26 30). Op de dag van de afspraak kunt u zich melden bij de receptiebalie van de polikliniek Huidziekten op B1-Q (routenummer 16).
Wie komt u tegen en wat kunt u verwachten?
Vermoedt de dermatoloog dat u huidkanker heeft? Dan wordt een stukje weefsel weggehaald. Dit heet een biopsie. Hiervoor krijgt u een plaatselijke verdoving. Het weggehaalde weefsel gaat naar de patholoog, die kijkt of het kankercellen bevat. Zo stellen we meteen vast of u huidkanker hebt, en zo ja, om welke vorm van huidkanker het gaat. Voor het stellen van een goede diagnose is soms nog een echo, MRI-scan of CT-scan noodzakelijk. Uw arts zal u hier meer over vertellen. Mocht u een basaalcelcarcinoom of plaveiselcarcinoom hebben, dan blijft in de meeste gevallen de dermatoloog uw vaste aanspreekpunt.
Uitslag van het onderzoek
Zodra de uitslag van de biopsie bekend is, krijgt u een afspraak met uw behandelend arts om de resultaten te bespreken. Dit duurt meestal 5 werkdagen. De arts bespreekt uitvoerig de uitslag met u en u krijgt vervolgens alle informatie over een eventueel behandelplan.
Welke behandelingen zijn er mogelijk?
Uw behandeling wordt uitgevoerd door specialisten die uitgebreide ervaring hebben op het gebied van huidkanker. In overleg met u kijken we welke behandeling het beste bij uw situatie past. Dit is onder meer afhankelijk van de grootte, de plaats en het type tumor. Ook houden wij rekening met uw leeftijd, lichamelijke conditie en uiteraard met uw eigen wensen. Zo stellen we een behandelplan op maat op.
Welke behandelingen zijn er mogelijk bij basaalcelcarcinoom?
- Een operatie waarbij de dermatoloog of de chirurg het plekje verwijdert. Bij een grotere of een niet duidelijk afgebakende tumor in het gezicht zetten wij vaak de Mohs micrografische chirurgie in. Dit is een operatietechniek waarbij de chirurg de tumor zeer precies weghaalt, waarna de patholoog kijkt of in het weggehaalde weefsel kankercellen zitten. Als de tumor nog niet helemaal verwijderd blijkt te zijn, haalt de chirurg nog een reepje huid weg. De patholoog onderzoekt dit meteen weer, net zolang tot de randen van de tumor geen kankercellen meer bevatten. Op deze manier blijft de wond zo klein mogelijk, met de garantie dat de hele tumor is verwijderd.
- Radiotherapie is het behandelen van kanker met straling, oftewel bestralen. Het doel is om de kankercellen te vernietigen en gezonde cellen zo veel mogelijk te sparen. Bestraling gebeurt alleen op het deel van uw lichaam waar de tumor zich bevindt. Meestal vindt bestraling plaats bij tamelijk vergevorderde tumoren, die niet (helemaal) met een operatie zijn weg te halen.
- Het is voor ervaren dermatologen ook mogelijk om oppervlakkig groeiende basaalcelcarcinomen weg te krabben (curettage) en vervolgens dicht te branden (coagulatie). De plek waar de tumor zit, wordt hierbij eerst plaatselijk verdoofd.
- Fotodynamische therapie is een behandeling waarbij de kwaadaardige huidcellen extreem gevoelig voor zichtbaar licht worden gemaakt. Vervolgens worden de kwaadaardige cellen belicht, waardoor deze afsterven.
Welke behandelingen zijn er bij plaveiselcelcarcinoom?
- De meest voorkomende behandeling bij plaveiselcelcarcinoom is een operatie. De dermatoloog snijdt hierbij het plaveiselcarcinoom weg.
U krijgt voor deze ingreep een plaatselijke verdoving van de huid. Het plekje wordt daarna door de dermatoloog verwijderd. De patholoog onderzoekt dit weefsel vervolgens op de aanwezigheid van kankercellen. Als uit dat onderzoek blijkt dat de kanker nog niet helemaal weg is, zal de dermatoloog het plekje nogmaals wegsnijden. - Radiotherapie is het behandelen van kanker met straling, oftewel bestralen. Het doel is om de kankercellen te vernietigen en gezonde cellen zo veel mogelijk te sparen. Bestraling gebeurt alleen op het deel van uw lichaam waar de tumor zich bevindt. Deze behandelmethode is vaak niet de eerste keus, omdat bij bestraling moeilijker te controleren is of de tumor helemaal verdwenen is. Bestraling vindt soms ook plaats na het operatief verwijderen van een tumor.
- Het is voor ervaren dermatologen ook mogelijk om oppervlakkig groeiende plaveiselcelcarcinomen weg te krabben (curettage) en vervolgens dicht te branden (coagulatie). De plek waar de tumor zit, wordt eerst plaatselijk verdoofd.
Hoe kunt u zich op de behandeling voorbereiden?
Hoe kunt u zich voorbereiden?
- We zullen u zo goed mogelijk begeleiden en voorlichten tijdens uw tijd in het LUMC. Neem bij uw bezoeken aan het ziekenhuis ook altijd iemand mee om u te ondersteunen en met u mee te denken.
- Neem een recente medicatielijst mee, zodat de arts precies weet welke medicijnen u gebruikt. Weet u niet wat u gebruikt? Dan kunt u een medicatielijst bij uw apotheek ophalen.
- Schrijf vragen over uw behandeling voor een ziekenhuisbezoek op. Zo voorkomt u dat u belangrijke vragen vergeet te stellen.
Wat is de prognose?
Bij basaalcelcarcinoom zijn de vooruitzichten over het algemeen goed. Deze vorm van huidkanker leidt maar zeer zelden tot een daling van de levensverwachting, omdat de kanker vrijwel nooit uitzaait naar andere plekken in het lichaam en de tumor bijna altijd goed is te verwijderen. Ook de vooruitzichten bij plaveiselcelcarcinoom zijn meestal positief. 5 jaar na de diagnose is het overgrote deel van de patiënten nog in leven. Uw arts neemt uw persoonlijke situatie en vooruitzichten uitgebreid met u door.
Meedoen aan wetenschappelijk onderzoek
Het LUMC doet veel onderzoek naar de zorg voor patiënten met huidkanker en naar de effectiviteit van behandelingen op de lange termijn. We doen onderzoek in het laboratorium, maar ook in de kliniek. Voor, tijdens en na uw behandeling kunt u gevraagd worden hieraan mee te doen. Deelname is altijd vrijwillig.
Na uw behandeling in het LUMC kunt u bij ons terecht met eventuele zorgen of zorgen. Als u bent behandeld voor een plaveiselcelcarcinoom of een hardnekkig basaalcelcarcinoom, dan blijven wij uw gezondheid volgen.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
De nazorg hangt af van de behandeling die u krijgt. Als u bent behandeld voor een plaveiselcelcarcinoom of een hardnekkig basaalcelcarcinoom, dan komt u de daaropvolgende 5 jaar langs voor controles. Uw behandelend arts controleert dan uw huid en beantwoordt al uw vragen. Als u bent behandeld voor een makkelijk te behandelen basaalcelcarcinoom, komt u vaak nog 1 of 2 keer langs voor een controle. Dan leggen we ook uit hoe u zelf het beste uw huid in de gaten kunt houden.
Waar moet u op letten na uw behandeling?
Het is altijd goed om zelf uw huid in de gaten te houden. Bekijk eens in de 2 of 3 maanden of u veranderingen in uw huid opmerkt. Let daarbij op:
- veranderingen in en rond het litteken van het verwijderde plekje;
- nieuwe plekjes op de tot dan toe gave huid;
- veranderingen in al bestaande plekjes;
- zwellingen in bijvoorbeeld de hals, oksel of liezen;
- wondjes die niet genezen en pijnlijk blijven.
Neem binnen een week contact op met uw behandelaar als u een afwijkende plek op uw huid waarneemt.
Contact bij problemen na uw behandeling
Loopt u na uw behandeling tegen problemen aan of heeft u nog vragen? Geef dit aan bij de nacontroles of neem contact met ons op als het urgent is. U kunt bellen met de polikliniek Huidziekten op telefoonnummer 071 - 526 26 30 (maandag - vrijdag van 9.00 - 13.00 uur en van 14.00 - 16.00 uur (behalve op woensdagmiddag)).
Behandelteam
Bij de behandeling van basaalcelcarcinoom en plaveiselcelcarcinoom in het LUMC is een aantal gespecialiseerde medewerkers betrokken. De dermatoloog is uw hoofdbehandelaar. Verder kunt u afhankelijk van uw situatie nog een radiotherapeut of plastisch chirurg tegenkomen. Sommige specialisten zetten zich vooral achter de schermen voor u in, zoals de patholoog.

Prof. dr. M.H. Vermeer
Dermatoloog
Afdelingshoofd Huidziekten

Dr. R. van Doorn
Dermatoloog

Dr. C.J. Van Doorn
Radiotherapeut-oncoloog

Drs. J.M. Immink
Radiotherapeut-oncoloog
Wie kunt u nog meer tegenkomen?
- Dermatoloog: drs. R.E. Genders
- Plastisch chirurg: drs. A.N. Posma
Aan welke studies kan je meedoen?
Waar doen we momenteel onderzoek naar?
Op dit moment kijken wij naar de invloed van het wrattenvirus (humaan papillomavirus) op het ontstaan van huidkanker. We vergelijken huidkankerpatiënten met patiënten zonder deze ziekte, om vervolgens te kijken of het wrattenvirus zich bevindt in de kankercellen. In de (verre) toekomst hopen wij patiënten tegen dit virus in te kunnen enten om zo ook de kans op huidkanker te verkleinen.
We onderzoeken daarnaast met buitenlandse zorginstanties hoe groot de kans is dat een plaveiselcelcarcinoom zich binnen 2 jaar uitzaait bij orgaantransplantatiepatiënten. Ook kijken we welke factoren de kans op het uitzaaien vergroten.
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op of volg de links voor aanvullende informatie.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Contactgegevens voor patiënten
- Polikliniek Huidziekten: 071 - 526 26 30
Links
Kanker.nl: plaveiselcarcinoom en basaalcelcarcinoom
Overig
Verwijsinformatie voor huisartsen en andere medisch specialisten
Patiënt verwijzen
Informatie voor artsen en instellingen die patiënten naar het LUMC willen verwijzen.
Spoedverwijzing
Bij een spoedverwijzing overlegt de huisarts telefonisch met de dienstdoende arts. Dat kan:
- Op werkdagen tussen 08.30 en 13.00 uur op: 071 - 526 11 60.
- Op werkdagen tussen 14.00 en 16.30 uur op: 071 - 526 14 81
Tertiaire verwijzing
Direct een patiënt verwijzen kan telefonisch:
- Op werkdagen tussen 08.30 en 13.00 uur op: 071 - 526 11 60
- Op werkdagen tussen 14.00 en 16.30 uur op: 071 - 526 14 81
Eerst overleggen met de dienstdoende arts is ook mogelijk. Bel dan op werkdagen tussen:
- 08.30 en 13.00 uur op: 071 - 526 11 60
- 14.00 en 16.30 uur op: 071 - 526 14 81
Aanvullende medische gegevens zijn te faxen naar 071 - 524 81 06 of te mailen naar patientensecretariaathuidziekten@lumc.nl.