Medicijnen na een transplantatie
Deze informatie is opgesteld door de afdeling(en) Transplantatie Centrum.
Na een transplantatie krijgt u altijd medicijnen. Deze medicijnen helpen om afstoting van het nieuwe orgaan te voorkomen. Dit zijn afweeronderdrukkende medicijnen. Door de adviezen van uw behandelaars op te volgen, verkleint u de kans op afstoting en andere problemen. Het juiste gebruik van medicijnen, sommige levenslang, is hierbij nodig.
Het is belangrijk dat u uw medicijnen op de juiste manier, op de juiste tijd en in de juiste hoeveelheid inneemt. U mag geen medicijnen overslaan. Dit noemen we therapietrouw. Het kan soms moeilijk zijn om therapietrouw te zijn, maar in uw geval is het noodzakelijk. Als u de medicijnen verkeerd gebruikt, kunnen ze niet goed werken of kunnen er meer bijwerkingen ontstaan. Als u de medicijnen soms of vaak vergeet, kunt u last krijgen van chronische of acute afstoting. Als u problemen heeft met het volgen van de adviezen, overleg dan altijd met uw arts of verpleegkundig specialist.
Gebruik medicijnen altijd zoals de arts met u afspreekt
Verander nooit zelf iets aan uw medicijnen. Overleg altijd eerst met de arts, ook als u last heeft van bijwerkingen. Stoppen of verlagen van uw afweeronderdrukkende medicijnen, zelfs voor korte tijd, kan leiden tot afstoting van uw orgaan.
Sommige medicijnen moeten in zijn geheel worden doorgeslikt of met veel water worden ingenomen. Zorg dat u weet hoe u de medicijnen moet innemen. U krijgt van de apotheek een innameschema. U kunt altijd een nieuwe vragen. Vraag de apotheker om advies als dat nodig is. Bij onduidelijkheden kunt u uw arts bellen. Voor uw afweeronderdrukkende medicijnen (behalve prednisolon) moet u altijd dezelfde merknaam krijgen.
De merknaam herkent u aan het ® teken aan het einde van de naam. Ieder merk maakt gebruikt van andere hulpstoffen, waardoor het op een andere manier opgenomen kan worden in uw lichaam. Dit kan invloed hebben op de medicijnspiegels in uw bloed.
In het gesprek met uw arts wordt gesproken in (milli/micro) grammen en met de merknaam van het medicijn. Dit is handiger, omdat medicijnen soms van vorm en kleur veranderen, ook al is het hetzelfde medicijn.
Vraag op tijd een nieuw recept aan
Het eerste jaar na uw transplantatie krijgt u uw medicijnen van de poli-apotheek van het LUMC. Zij zorgen ervoor dat u altijd genoeg medicijnen heeft. Als uw voorraad sneller opraakt, kunt u hen om extra medicijnen vragen. Doe dit minimaal twee weken voordat uw voorraad op is. Sommige medicijnen zijn niet direct leverbaar en moeten besteld worden.
Na een jaar gaat u terug naar uw eigen ziekenhuis. Dan wordt een overdracht en jaarrecept naar u eigen apotheek gestuurd.
Afweeronderdrukkende medicijnen na transplantatie
Afstotingsverschijnselen ontstaan door het afweersysteem. Dit systeem beschermt het lichaam tegen bacteriën en virussen. Bij een transplantatie kan het afweersysteem echter schadelijk zijn, omdat het uw nieuwe orgaan (lever, nier, pancreas, eilandjes) aanvalt. Daarom zijn er medicijnen die afstoting remmen: de afweeronderdrukkende medicijnen.
De laatste jaren zijn er veel verschillende soorten medicijnen tegen afstoting ontwikkeld. Als een medicijn niet goed werkt of niet verdragen wordt, zijn er vaak andere opties. Welke medicijnen u krijgt, hangt af van het transplantatiecentrum en uw persoonlijke situatie. Er is geen vaste regel die voor iedereen geldt. Meestal krijgt u een combinatie van medicijnen met verschillende werkingsmechanismen.
Hierdoor wordt de afstotingsreactie beter geremd en kunnen de doses lager worden gehouden, wat de kans op bijwerkingen verkleint.
Afweeronderdrukkende medicijnen moet u uw hele leven gebruiken. Maar de behandeling kan in de loop van de tijd veranderen. Samen met u proberen we een balans te vinden tussen voldoende onderdrukking van uw afweer en zo min mogelijk bijwerkingen. Daarom zullen we u regelmatig onderzoeken op afstotingsverschijnselen en bijwerkingen.
Bijwerkingen van afweeronderdrukkende medicijnen
Afweeronderdrukkende medicijnen zijn sterke medicijnen en kunnen bijwerkingen hebben. Bijwerkingen kunnen een reden zijn om de medicijnen niet meer te willen innemen. Daarom vragen we u om alle klachten die u heeft te bespreken met uw arts of verpleegkundig specialist.
Het maakt niet uit of u denkt dat het van een medicijn komt of niet.
U krijgt adviezen om de klachten te verminderen. Soms is het nodig om een dosering aan te passen of over te stappen op een ander medicijn. Maar stop nooit zomaar met een medicijn als u denkt dat u bijwerkingen heeft. Neem altijd contact op met uw arts of verpleegkundig specialist.
Het is goed dat u weet dat er bijwerkingen kúnnen optreden, maar dat dit niet altijd het geval is.
Vergeet niet uw medicijnen op tijd in te nemen
Het is belangrijk om de medicijnen altijd in te nemen volgens het afgesproken innameschema.
Wij adviseren u om uw medicijnen minimaal 1 keer per week uit te zetten in bijvoorbeeld een medicijndoos of een ander systeem. Hierdoor ziet u precies op welke tijd u welke medicijnen moet innemen en of u ze heeft ingenomen.
Het helpt om de inname van uw medicijnen te koppelen aan een dagelijkse handeling, zoals het ontbijt of tandenpoetsen.
U kunt een horloge, telefoon met meerdere alarmen of een ‘pillenwekker’ (vraag uw apotheek) gebruiken om uzelf te herinneren aan het innamemoment. Zorg dat u altijd voldoende medicijnen bij u heeft als u niet thuis bent.
Als u afweeronderdrukkende medicijnen bent vergeten in te nemen, neem dan zo snel mogelijk de gemiste dosis in. Dit kunt u doen tot 3 uur na de geplande tijd. Is het langer dan 3 uur geleden? Neem dan contact op met uw arts of verpleegkundig specialist.
Bewaar medicijnen op de juiste manier
De meeste medicijnen kunt u bij kamertemperatuur bewaren. De badkamer is de slechtste plek in huis om medicijnen te bewaren. De vochtige warmte kan ervoor zorgen dat de medicijnen niet meer goed werken. Niet alle medicijnen mogen in de koelkast worden bewaard. Als een medicijn koel bewaard moet worden, staat dit op de verpakking en op het etiket.
Plaats medicijnen die in de koelkast moeten in het midden van de koelkast.
Bewaar ze niet:
- In de deur van de koelkast, daar is het minder koud;
- Tegen de achterwand van de koelkast, dan kunnen ze nat worden van de condens of bevriezen.
Bewaar de medicijnen in de doordrukstrip om te voorkomen dat ze hun werking verliezen.
Wisselwerkingen met andere medicijnen of voedingsmiddelen
Medicijnen kunnen elkaars werking beïnvloeden. Dit noemen we ‘wisselwerking’. Soms versterken ze elkaar, soms verzwakken ze elkaar. Neem daarom alleen medicijnen nadat uw apotheek of uw arts heeft gecontroleerd of u de medicijnen veilig samen kunt gebruiken.
Bij nieuwe medicijnen wordt dit steeds opnieuw gecontroleerd en krijgt u hierover informatie.
Ook voedingsmiddelen kunnen de werking van afweeronderdrukkende medicijnen beïnvloeden. Een voorbeeld hiervan zijn granaatappel, grapefruit, grapefruitsap en sommige andere citrusvruchten. Deze bevatten een stof die de hoeveelheid medicijn in uw bloed kan verhogen. Als dit het geval is, staat op het etiket: niet met grapefruitsap innemen. Let dan op de volgende vruchten en hun sappen:
Grapefruit, mineola, orlando, pomelo, pompelmoes, sweetie, ugli, granaatappel en marmelade.
Pijnstillers
Na de transplantatie kunt u pijn hebben. U kunt dan per keer paracetamol 1000mg innemen. Per dag mag u maximaal 3 gram (of wel 3000mg) gebruiken. Houd tussen twee doses minstens 4 uur pauze.
Als u langer na de transplantatie zelf met paracetamol begint en dit niet genoeg helpt, of als u na 5 dagen nog steeds pijn heeft, neem dan contact op met uw arts of verpleegkundig specialist.
Gebruik nooit pijnstillers van het type NSAID’s, zoals ibuprofen, diclofenac en naproxen. Deze hebben invloed op uw nierfunctie.
Als u acute pijn heeft bij uw getransplanteerde organen, neem dan zo snel mogelijk contact met ons op.
Maagbeschermers
Pantoprazol en omeprazol (Losec) zijn medicijnen die de maag beschermen. Deze en andere middelen tegen zuurbranden (zoals antagel en rennies), verlagen de opname van mycofenolaatmofetil. Als de arts maagbeschermers voorschrijft houdt hij/zij hier rekening mee. Gebruik deze medicijnen niet zonder overleg met uw arts.
Medicijnen verkrijgbaar zonder recept
Er kunnen ook wisselwerkingen zijn met middelen die u zonder recept kunt kopen bij apotheek of drogist. Vooral pijnstillers geven veel wisselwerkingen met de medicijnen die u gebruikt. Overleg daarom altijd eerst met uw arts als u denkt een medicijn nodig te hebben.
Bepaalde kruidengeneesmiddelen, zoals sint-janskruid of homeopathische middelen en sommige voedingssupplementen, kunnen de werking van veel andere medicijnen verminderen. Het is daarom beter deze producten helemaal niet te gebruiken. Op de website van het CBG (College ter Beoordeling van Geneesmiddelen) staat een top 10 van kruidenpreparaten die mogelijk wisselwerkingen kunnen geven met andere medicijnen. https://www.cbg-meb.nl/onderwerpen/medicijninformatie-kruiden
Controle dalspiegel afweeronderdrukkende medicijnen bij elke poli- afspraak
Rondom elke poli-afspraak wordt er bloed bij u afgenomen. Hierbij wordt de hoeveelheid van uw afweeronderdrukkende medicijnen gemeten (dalspiegel). Zo kan de arts zien of de dosering goed is of moet worden aangepast.
Op de ochtend van uw poli-afspraak neemt u geen afweeronderdrukkende medicijnen in voor de bloedafname, omdat er een dalspiegel wordt afgenomen. U neemt deze medicijnen in na de bloedafname.
De meest voorkomende afweeronderdrukkende medicijnen in het LUMC zijn:
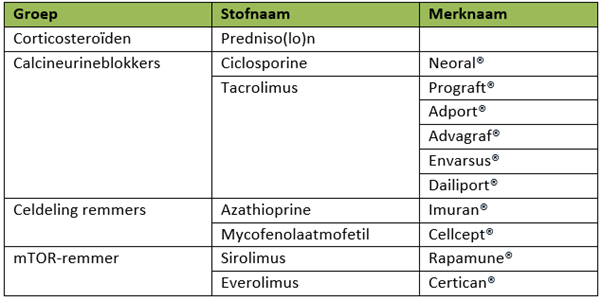
Levertransplantatie: Bij levertransplantatie wordt de Neoral dosering bepaald op basis van een twee-uursspiegel. Dit betekent dat de bloedspiegel precies 2 uur na inname wordt gemeten. U neemt zelf 2 uur voor u bloed laat prikken uw medicijnen in.
Neem uw medicijnen mee naar het ziekenhuis en neem ze in na de bloedafname.
Heeft u een baxterrol, neem deze dan mee naar uw poli-afspraak.
Infectie
Omdat uw afweer verlaagd is door medicijnen, kan u makkelijker infecties krijgen. Dat kan u meestal voorkomen door:
- Handschoenen te dragen bij tuinieren en het verschonen van de kattenbak.
- Wondjes goed schoon te houden.
- Goede persoonlijke hygiëne te handhaven. Plas direct goed uit als u seksuele gemeenschap gehad heeft.
- Drukke ruimtes te vermijden tijdens griepperiodes en kinderen met kinderziekten (zoals de waterpokken).
- Periodieke vaccinaties te halen, zoals de griepprik. In de eerste 6 weken na transplantatie is uw eigen afweer nog te zwak. Het is op dat moment niet zinnig om een vaccinatie te halen. Wacht tot minimaal 6 weken na transplantatie.
- Geen vaccins met levende bacterie- of virusdeeltjes te krijgen, zoals de gele koorts vaccinatie.
Koorts
Bij koorts (boven de 38,5 graden) moet u altijd bellen. Mogelijk moet u tijdelijk bepaalde medicijnen stoppen als u erg ziek bent. Overleg dit met uw arts of verpleegkundig specialist.
Overgeven
Heeft u binnen 60 minuten na inname van uw afweeronderdrukkende medicijnen overgegeven? Neem dan de hele dosering opnieuw in. Uw andere medicijnen neemt u niet nogmaals in.
Als het langer dan 60 minuten geleden is, kunt u ervan uitgaan dat uw afweeronderdrukkende medicijnen voldoende zijn opgenomen. Neem contact op met uw arts of verpleegkundig specialist als u meerdere keren moet overgeven.
Diarree
Heeft u aanhoudende diarree (langer dan één dag)? Dan worden veel medicijnen niet voldoende opgenomen in het bloed. Neem contact op met uw arts of verpleegkundig specialist.
Mondverzorging
Door de afweeronderdrukkende medicijnen heeft u meer kans op ontstoken tandvlees. Verzorg uw tanden en tandvlees daarom goed. Poets en flos regelmatig. Ga twee keer per jaar naar de tandarts of mondhygiënist. Vertel de tandarts dat u een transplantatie heeft ondergaan. Bij ingrepen waarbij het kan bloeden, moet u mogelijk preventief antibiotica gebruiken. Neem hiervoor contact op met uw arts of verpleegkundig specialist.
Wondjes
De afweeronderdrukkende medicijnen kunnen ervoor zorgen dat wondjes slechter genezen. Houd uw wondjes goed in de gaten. Neem contact op met uw arts of verpleegkundig specialist als uw wondjes niet genezen.
Zon
Door afweeronderdrukkende medicijnen heeft u meer risico op huidkanker en wordt uw huid dunner. Gebruik een zonnebrandcrème met een hoge beschermingsfactor (SPF 30 of hoger) en vermijd uitgebreid zonnen. Ga niet overmatig zonnebaden of onder UV-lamp van zonnebank of solarium. Andere medicijnen kunnen ook zorgen dat u gevoeliger bent voor zonlicht.
Reizen
Als u op reis gaat, moet u uw medicijnen goed voorbereiden. Zorg ruim van tevoren voor voldoende voorraad en neem genoeg mee op vakantie. Voor sommige medicijnen heeft u een speciale verklaring nodig. Lees onze webpagina voor alle stappen die u moet nemen. www.lumc.nl/reizen-na-transplantatie
Zwangerschap en vruchtbaarheid
De afweeronderdrukkende medicijnen kunnen de kwaliteit van sperma beïnvloeden. Dit gebeurt vooral bij Everolimus of Sirolimus.
Bent u man en lukt het u en uw partner niet om spontaan zwanger te worden? Bespreek met uw arts of dit door uw medicijnen komt en of deze aangepast kunnen worden.
Sommige afweeronderdrukkende medicijnen mag een vrouw niet gebruiken als ze zwanger is of wil worden. Dit geldt voor Everolimus, Sirolimus, mycofenolaatmofetil en Belatacept. Bent u vrouw en wilt u zwanger worden? Bespreek met uw arts of uw medicijnen aangepast kunnen worden.
Welke medicijnen kunnen wel tijdens de zwangerschap? Tacrolimus, Ciclosporine, Azathioprine, Prednisolon. We adviseren vrouwelijke transplantatie patiënten om niet eerder dan 1 jaar na transplantatie zwanger te worden.
Alles over medicijnen
Hieronder beschrijven we de medicijnen die uw arts kan voorschrijven na uw transplantatie. Deze medicijnen hebben de volgende doelen:
- Voorkomen dat uw lichaam het nieuwe orgaan afstoot
- Ter voorkoming van infecties
- Aanvullende medicijnen bij levertransplantatie
Per medicijn beschrijven we het doel, de innametijd, de wijze van inname, de meest voorkomende bijwerkingen en de duur beschreven.
Medicijnen tegen afstoting

Doel
Deze medicijnen helpen om afstoting van het nieuwe orgaan te voorkomen.
Wijze van inname
Voor de meeste afweerremmende medicijnen hanteren wij andere innametijden dan in de bijsluiter en op het etiket staat vermeld. Wij raden u aan de innametijden van het LUMC aan te houden. Dit betekent: op vaste tijdstippen (met 12 uur ertussen) en altijd met, of juist zonder voedsel. Het is belangrijk dat u het medicijn altijd op dezelfde manier inneemt.
Duur:
De afweeronderdrukkende medicijnen moet u levenslang gebruiken. De dosis verandert wel in de loop van de tijd.
Tacrolimus (Prograft®/Adport®)
Capsule van 0,5 mg, 1 mg, 5 mg
Innametijd
2 x daags de voorgeschreven dosering innemen op vaste tijdstippen. Let op! Dit voorschrijft wijkt af van het voorschrift op de bijsluiter.
Tacrolimus (Advagraf®/Envarsus®/Dailiport®)
Met gereguleerde afgifte 0,5 mg, 1 mg, 5 mg
Innametijd
1 x daags de voorgeschreven dosering innemen op vaste tijdstippen. Let op! Dit voorschrijft wijkt af van het voorschrift op de bijsluiter.
Wijze van inname
- Slik de capsules of tabletten heel door met een (half) glas water. Kauw of maak de tabletten en capsules niet fijn, omdat dan al het werkzame bestanddeel tegelijk vrijkomt.
- Kies vaste tijdstippen. Dan vergeet u minder snel een dosis en blijft de hoeveelheid medicijn in uw lichaam constant.
- Neem capsules altijd met, of juist zonder voedsel in. Het is belangrijk dat u het medicijn altijd op dezelfde manier inneemt.
- Drink geen grapefruitsap en eet geen grapefruits, mineola’s, pomelo’s of aanverwante vruchten. Deze vruchten beïnvloeden de bloedspiegel van tacrolimus.
- Tacrolimus heeft veel wisselwerkingen met andere middelen. Laat uw apotheker controleren of u tacrolimus veilig kunt gebruiken met uw andere medicijnen, ook medicijnen die u zonder recept heeft gekocht.
Meest voorkomende bijwerkingen
- U kunt last krijgen van trillende handen, hoofdpijn, slapeloosheid, duizeligheid, maag- en darmklachten
- Hoge bloeddruk
- Nierfunctiestoornis
- Verschijnselen van diabetes (suikerziekte). U merkt dit aan veel dorst en veel plassen
- Haaruitval
Gevoeligheid voor zonlicht. Dit merkt u aan huiduitslag en jeuk op huiddelen die zijn blootgesteld aan felle zon.
Everolimus (Certican®)
Tabletten van 0,25 mg, 0,75 mg
Innametijd
2 x daags de voorgeschreven dosering innemen op vaste tijdstippen. Let op! Dit voorschrijft wijkt af van het voorschrift op de bijsluiter.
Wijze van inname
- Slik de tabletten heel door met een half glas water
- Kies vaste tijdstippen. Dan vergeet u minder snel een dosis en blijft de hoeveelheid medicijn in uw lichaam constant.
- Neem tabletten altijd met, of juist zonder voedsel in. Het is belangrijk dat u het medicijn altijd op dezelfde manier inneemt.
- Drink geen grapefruitsap en eet geen grapefruits, mineola’s, pomelo’s of aanverwante vruchten. Deze vruchten beïnvloeden namelijk de bloedspiegel van everolimus.
- Everolimus heeft veel wisselwerkingen met andere middelen. Laat uw apotheker controleren of u everolimus veilig kunt gebruiken met uw andere medicijnen, ook medicijnen die u zonder recept heeft gekocht.
Meest voorkomende bijwerkingen
- Verminderde aanmaak van bloedcellen. Dit kan bloedarmoede, bloedingen en meer kans op infecties veroorzaken. De arts zal uw bloed daarom regelmatig controleren. Bent u extreem moe, heeft u koorts, blaren in de mond of snel blauwe plekken? Of wordt u kortademig en hoest u? Waarschuw dan direct een arts.
- Hoge bloeddruk
- Verhoogd cholesterol
- Trombose, waarbij een bloedstolseltje een bloedvat kan afsluiten. Dit gebeurt meestal in een been, soms komt het bloedstolseltje in de longen terecht. U kunt trombose herkennen aan een dikke, harde, rode en pijnlijke plek op het been, soms aan pijn in de kuit en een zwaar gevoel in het been. Zelden aan plotseling optredende kortademigheid, soms met pijn of het ophoesten van bloed.
- Gevoeligheid voor zonlicht. Dit merkt u aan huiduitslag en jeuk op huiddelen die zijn blootgesteld aan felle zon.
Sirolimus (Rapamune®)
Tabletten van 1 mg, 2 mg
Innametijd
1 x daags de voorgeschreven dosering innemen op een vast tijdstip. Let op! Dit voorschrijft wijkt af van het voorschrift op de bijsluiter.
Wijze van inname
- Neem de tabletten in met een half glas water
- Kies vaste tijdstippen. Dan vergeet u minder snel een dosis en blijft de hoeveelheid medicijn in uw lichaam constant.
- Neem tabletten altijd met, of juist zonder voedsel in. Het is belangrijk dat u het medicijn altijd op dezelfde manier inneemt.
- Drink geen grapefruitsap en eet geen grapefruits, mineola’s, pomelo’s of aanverwante vruchten. Deze vruchten beïnvloeden namelijk de bloedspiegel van sirolimus.
- Sirolimus heeft veel wisselwerkingen met andere middelen. Laat uw apotheker controleren of u sirolimus veilig kunt gebruiken met uw andere medicijnen, ook medicijnen die u zonder recept heeft gekocht.
Meest voorkomende bijwerkingen
- U kunt misselijk worden van sirolimus. Bent u misselijk? Neem het dan altijd tijdens de maaltijd in.
- Bloedarmoede of bloedingen door te weinig rode bloedcellen of bloedplaatjes. U merkt dit aan extreme vermoeidheid, snel blauwe plekken of bloedneuzen. Raadpleeg in deze gevallen direct een arts.
- Hoge bloeddruk
- Verhoogd cholesterol
- Meer kans op huidkanker en, zeer zelden, op lymfeklierkanker.
Mycofenolaatmofetil (Cellcept®)
Capsule van 250 mg, tablet van 500 mg
Innametijd
2 x daags de voorgeschreven dosering innemen op vaste tijdstippen
Wijze van inname
- Neem de capsules en tabletten in met een half glas water
- Kies vaste tijdstippen. Dan vergeet u minder snel een dosis en blijft de hoeveelheid medicijn in uw lichaam constant.
- Mycofenolaatmofetil heeft veel wisselwerkingen met andere middelen. Laat uw apotheker controleren of u mycofenolaatmofetil veilig kunt gebruiken met uw andere medicijnen, ook medicijnen die u zonder recept heeft gekocht.
Meest voorkomende bijwerkingen
- U kunt last krijgen van maagdarmklachten, vermoeidheid, zweren in de mond
- Bloedarmoede of bloedingen door te weinig rode bloedcellen of bloedplaatjes. U merkt dit aan extreme vermoeidheid, snel blauwe plekken of bloedneuzen. Raadpleeg in deze gevallen direct een arts.
Ciclosporine (Neoral®)
Capsule van 25 mg, 100 mg
Innametijd
2 x daags de voorgeschreven dosering innemen op vaste tijdstippen
Wijze van inname
- Slik de capsules heel door met een half glas water
- De capsules hebben een karakteristieke geur. Laat ze daarom tot gebruik in de strip.
- Kies vaste tijdstippen. Dan vergeet u minder snel een dosis en blijft de hoeveelheid medicijn in uw lichaam constant.
- Mocht u veel last hebben van misselijkheid dan kunt u het bij een maaltijd innemen. Neem het dan altijd op dit tijdstip bij een maaltijd in.
- Drink geen grapefruitsap en eet geen grapefruits, mineola’s, pomelo’s of aanverwante vruchten. Deze vruchten beïnvloeden namelijk de bloedspiegel van ciclosporine.
Meest voorkomende bijwerkingen
- Hoofdpijn, trillende of bevende handen en meer lichaamsbeharing.
- Hoge bloeddruk.
- Nierfunctiestoornis
- Verhoogd cholesterol
- Verschijnselen van diabetes (suikerziekte). U merkt dit aan veel dorst, veel moeten plassen en moeheid.
- Groei van tandvlees, waardoor dit gevoelig wordt en kan gaan bloeden
Azathioprine (Imuran®)
Tablet van 25 mg, 50 mg
Innametijd
Kijk voor de juiste dosering altijd op het etiket van de apotheek
Wijze van inname
- Neem de tabletten in met een half glas water
- Combineer de tabletten niet met melk of melkproducten
- Neem de tablet(ten) in tijdens of vlak na het eten. Bijvoorbeeld bij het ontbijt of het avondeten. U heeft dan minder kans op misselijkheid.
- Het beste kunt u vaste tijdstippen kiezen, dan vergeet u minder snel een dosis.
Meest voorkomende bijwerkingen
- Verminderde aanmaak van bloedcellen. Dit kan bloedarmoede, bloedingen en meer kans op infecties veroorzaken. Bent u extreem moe, heeft u koorts, blaren in de mond of snel blauwe plekken? Waarschuw dan direct een arts.
- Meer kans op huidkanker
Predniso(lo)n
Tablet van 5 mg, 20 mg, 30 mg
Innametijd
1 – 2 x daags de voorgeschreven dosering innemen
Wijze van inname
- Slik de tabletten door met een half glas water
- Krijgt u van dit medicijn last van uw maag? Neem het dan in met wat eten.
- Vindt u dat de tabletten een onplezierige bittere smaak hebben? Dan kunt u ze innemen met een lepel vla of yoghurt.
- Als u het 1 keer op een dag inneemt, doe dat dan vroeg in de ochtend. Bijvoorbeeld bij het ontbijt. U bootst dan de natuurlijke situatie na. Want de aanmaak van het lichaamseigen cortisol is 's ochtends ook het grootst. De kans op bijwerkingen is dan kleiner.
Meest voorkomende bijwerkingen
Als u meerdere weken tot maanden (een lage dosering) predniso(lo)n gebruikt: de meeste lastige of vervelende bijwerkingen gaan over als u aan het middel gewend bent geraakt. Dat is na een paar dagen tot weken.
Na een paar weken gebruik heeft u wel een kleine kans op andere ernstigere bijwerkingen. Hoe lager de dosering, hoe minder kans u heeft op deze bijwerkingen.
- In het begin van de behandeling kunt u last krijgen van maagdarmklachten. Ook kunt u hoofdpijn, spierpijn, veranderingen in emoties en vocht in uw benen of handen krijgen.
- Heeft u predniso(lo)n langer dan een paar weken gebruikt of krijgt u vaker in een jaar een stootkuur? U kunt zwaarder worden en een bol gezicht krijgen. Ook kunt u huidklachten zoals blauwe plekken en botontkalking krijgen.
- Verschijnselen van diabetes (suikerziekte). U merkt dit aan veel dorst en veel plassen.
Medicijnen ter voorkoming van infecties
Valganciclovir
Tablet van 450 mg
Doel
Dit geneesmiddel gaat het actief worden van het cytomegalovirus (CMV) tegen. Het is heel goed mogelijk dat u ooit een infectie met dit virus heeft doorgemaakt. U heeft dan na de transplantatie een verhoogde kans op deze infectie, omdat het weer actief kan worden als de natuurlijke afweer verlaagd is. U krijgt dit geneesmiddel ook als de donor een CMV-infectie heeft doorgemaakt en u niet. Uit bloedonderzoek zal blijken of u de infectie wel of niet heeft doorgemaakt.
Innametijd
1 x daags de voorgeschreven dosering ’s ochtends bij het ontbijt
Wijze van inname
- Slik de tablet in zijn geheel doorslikken met wat water
- Neem de tablet in tijdens het eten of met wat voedsel, dan wordt het beter opgenomen in het bloed
- Dosering hangt af van de nierfunctie
Meest voorkomende bijwerkingen
- Verminderde aanmaak van bloedcellen. Dit veroorzaakt bloedarmoede, bloedingen en meer kans op infecties. Bent u extreem moe, heeft u koorts, blaren in de mond of snel blauwe plekken? Waarschuw dan direct een arts.
Duur
3 of 6 maanden (afhankelijk van de CMV-uitslag van u en uw donor)
Co-trimoxazol
Tablet van 480 mg
Doel
Co-trimoxazol (trimethoprim met sulamethoxazol) is een antibioticum dat u krijgt ter voorkoming van een bepaalde vorm van longontsteking.
Innametijd
1 x daags de voorgeschreven dosering ’s ochtends bij het ontbijt
Wijze van inname
- Neem de tablet in met een half glas water
- Neem de tablet tijdens of vlak na het eten of met wat voedsel in. U vermindert daarmee de kans op misselijkheid.
Meest voorkomende bijwerkingen
- Buikpijn, diarree en een verminderde eetlust
- Overgevoelig reageren op zonlicht
- U kunt allergisch zijn voor dit medicijn. Dit merkt u aan jeukende huiduitslag, blaren op de huid, benauwdheid, een opgezwollen gezicht of flauwvallen. Waarschuw dan een arts.
Duur
6 maanden
Foliumzuur
Tablet van 5 mg
Doel
Foliumzuur heet ook wel vitamine B11. Het zit vooral in groenten en volkorenproducten. Foliumzuur is nodig voor de aanmaak van de rode bloedcellen en voor de werking van de zenuwen. Co-trimoxazol kan als bijwerking een tekort aan foliumzuur geven. Vandaar dat artsen u altijd foliumzuur voorschijven als u Co-trimoxazol gebruikt.
Innametijd
3 x per week. Het beste kunt u een vast tijdsstip en vaste dagen kiezen, dan vergeet u minder snel een dosis.
Wijze van inname
Geen bijzonderheden
Meest voorkomende bijwerkingen
Bij normaal gebruik zal foliumzuur geen bijwerkingen geven
Duur
6 maanden (gedurende de hele behandeling met Co-trimoxazol)
Aanvullende medicijnen bij levertransplantatie
SDD-medicatie
U krijgt na de levertransplantatie medicijnen om bacteriën en schimmels in de darm te onderdrukken. Dit worden SDD-medicijnen genoemd. SDD is de afkorting van selectieve darm decontaminatie. Onder de SDD-medicatie vallen polymyxine B-sulfaat/neomycinesulfaat, Amfotericine B en norfloxacine.
Polymyxine B-sulfaat/neomycinesulfaat
Tablet van 500.000IE/125mg
Doel
Polymyxine B-sulfaat/neomycinesulfaat wordt gebruikt bij selectieve darm decontaminatie (SDD). In de periode dat u getransplanteerd wordt bent u vatbaarder voor bacteriën, virussen en schimmels. De bacteriën die in het maagdarmkanaal bij iedereen aanwezig zijn, kunnen bij een verminderde afweer infecties geven. Om te voorkomen dat men ziek wordt van deze bacteriën, wordt er SDD-medicatie ingezet. Polymyxine en neomycine zijn antibiotica die verschillende soorten bacteriën doden.
Innametijd
4 x daags 2 tabletten gelijkmatig verdeeld over de dag
Wijze van inname
- Neem de tabletten met wat voedsel. U heeft dan de minste kans op maagdarmklachten.
- Het beste kunt u vaste tijdstippen kiezen, dan vergeet u minder snel een dosis.
Meest voorkomende bijwerkingen
- U kunt allergisch zijn voor dit medicijn. Dit merkt u aan jeukende huiduitslag, blaren op de huid, benauwdheid, een opgezwollen gezicht of flauwvallen. Waarschuw dan een arts.
- Misselijkheid, braken en diarree
Duur
Minimaal tot 3 weken na transplantatie
Amfotericine B (Fungizone®)
Orale suspensie van 100 mg/ml
Doel
Amfotericine B is een onderdeel van de SDD-medicatie en doodt schimmels en gisten.
Innametijd
4 x daags 2 milliliter gelijkmatig verdeeld over de dag
Wijze van inname
- Verdeel de dosis zo goed mogelijk over de dag voor een constant effect: na de maaltijden en voor de nacht.
Meest voorkomende bijwerkingen
- Uw tanden kunnen geel worden. Dit kunt u met poetsen verwijderen.
- U kunt last krijgen van maagdarmklachten, zoals misselijkheid, braken en diarree. Dit gaat vanzelf over.
- Overgevoeligheid voor dit medicijn. Dit merkt u aan huiduitslag, roodheid en jeuk. Raadpleeg dan uw arts.
Duur
Minimaal tot 3 weken na transplantatie
Norfloxacine
Tablet van 400 mg
Doel
Norfloxacine is een onderdeel van de SDD-medicatie en doodt verschillende soorten bacteriën.
Innametijd
2 x daags 1 tablet gelijkmatig verdelen over de dag.
Wijze van inname
- Neem de tablet minstens 1 uur voor of 2 uur na het eten in met een glas water. Norfloxacine werkt namelijk minder goed in combinatie met voedsel.
- Neem de tablet niet in samen met zuivelproducten zoals melk of yoghurt. Hierdoor werkt norfloxacine minder goed.
Meest voorkomende bijwerkingen
- U kunt misselijk of duizelig worden, buikpijn of hoofdpijn krijgen.
- In zeldzame gevallen kunt u een peesontsteking krijgen (bijvoorbeeld in de hiel). Dit merkt u aan pijnklachten in de spieren of pezen. Raadpleeg dan onmiddellijk uw arts.
- Overgevoeligheid voor dit medicijn. Dit merkt u aan huiduitslag, roodheid en jeuk. Raadpleeg dan uw arts.
Duur
Minimaal tot 3 weken na transplantatie
Ursodeoxycholzuur
Tablet van 450 mg
Doel
Ursodeoxycholzuur vermindert de hoeveelheid cholesterol in gal. Het zorgt er ook voor dat er meer galvloeistof wordt aangemaakt. Hierdoor heeft het een beschermend effect op de levercellen.
Innametijd
2 x daags 1 tablet bij het ontbijt en het avondeten
Wijze van inname
- Neem de tablet in met een half glas water
- Neem de tablet tijdens of vlak na de maaltijd in. Op dat moment maakt het lichaam namelijk meer spijsverteringssappen aan. Dit medicijn werkt het best als er ook voldoende spijsverteringssappen aanwezig zijn.
Meest voorkomende bijwerkingen
- U kunt diarree of vettige ontlasting krijgen.
Duur
Tot 6 maanden na transplantatie