Cardiovasculair oncologisch zorgpad
Deel deze pagina
De oncologisch behandelaar heeft de lead in het toepassen van dit protocol maar kan de Internist Vasculaire Geneeskunde vragen een advies uit te brengen en met de patiënt te bespreken.
Doel:
- Rationeel voorschrijven preventieve cardiovasculaire medicatie in de doelgroep.
- Voorkomen van cardiovasculaire medicatie-gerelateerde complicaties in de doelgroep.
- Beantwoorden gerichte vragen van de oncologische behandelaar over cardiovasculaire medicatie.
Sick days
Het kan gaan om dagen waarop er sprake is van braken, diarree en /of koorts. Het kan ook gaan om dagen waarop de patiënt niet in staat is voldoende te drinken (tenminste 500cc) of zich zo ziek voelt dat hij /zij in bed blijft.
Terminale fase
Ingeschatte overleving enkele dagen tot maximaal enkele weken.
Veneuze trombo-embolie
Longembolie, diepe veneuze trombose van de benen of armen, trombose in de splanchnicus venen, katheter gerelateerde trombose of tromboflebitis. Hieronder valt ook 'tumortrombus'.
Antihypertensieve medicatie
RAAS remmers, calciumblokkers, diuretica, alpha- en betablokkers.
Anticoagulantia
Direct werkende orale anticoagulantia (DOACs), laag moleculair gewichts heparines (LMWHs), vitamine K antagonisten (VKA).
Plaatjesaggregatieremmers
Ascal en P2Y12-remmers (clopidogrel, ticagrelor en prasugrel).
Systemische antitumor therapie geassocieerd met hypertensie
O.a. monoklonaal antilichamen, proteïnekinaseremmers, tyrosinekinaseremmers, proteasoomremmers en pyrimidine-antagonisten.
Hoog risico op trombo-embolie
- Geïsoleerd atriumfibrilleren, zonder klepgebrek, CHA2DS2-VASc: 8-9.
- Geïsoleerd atriumfibrilleren met reumatische hartziekte.
- Atriumfibrilleren met mechanische hartklep of recent (< 6 maanden) herseninfarct/TIA ongeacht de CHA2DS2-VASc-score.
- Alle mechanische hartkleppen en biokleppen <3 maanden geleden geplaatst.
- Mechanische hartklep in mitralis, tricuspidalis of pulmonalis positie.
- Mechanische hartklep in aorta positie met extra risicofactor.
- Mechanische hartklep oud model: caged ball, tilting disc (Starr-Edwards, Björk-Shiley).
- Intracardiale trombus.
- minder dan 3 maanden na een veneuze trombo-embolie (eerste episode of recidief).
- Recidief veneuze trombo-embolie onder antistolling.
- Patiënten met een LVAD.
Antistolling
Nieuwe kanker diagnose bij het gebruik van therapeutische antistolling
Continueer oorspronkelijke antistolling na evaluatie van indicatie en dosis.
Bij gebruik van VKA:
- Bericht aan trombosedienst als er systemische antikanker therapie wordt gestart, communiceer met trombosedienst bij geplande ingrepen/bloedingscomplicaties. Indien trombosedienst een ‘instabiele INR’ constateert, overweeg switch naar LMWH of DOAC, afhankelijk van indicatie en situatie.
Bij gebruik van DOAC:
- Sterke interacties (interactiemelding in HIX) vermijden. Bij sterke interactie, switch naar LMWH/VKA, afhankelijk van de setting, eventueel in overleg met consulent Trombose en Hemostase (99230).
Nieuwe indicatie therapeutische antistolling (VTE) bij patiënten met kanker
Bij longembolie in de aanwezigheid van een maligniteit is apixaban de behandeling van eerste keus. LMWH in therapeutische dosering is tweede keus en dient te worden gegeven als er een contra-indicatie is voor apixaban, zoals bijvoorbeeld een sterke interactie met systemische anti-tumor behandeling. LMWH blijft de eerste keus behandeling bij patiënten met een maligniteit uitgaande van de oesophagus, maag of dunne darm. Apixaban is in deze gevallen tweede keus, bijvoorbeeld als LMWH niet wordt verdragen.
Tijdens gebruik apixaban, sterke interacties (interactiemelding in HIX) vermijden. Bij sterke interactie, switch naar LMWH in de eerste 6 maanden, of naar LMWH/VKA na de eerste 6 maanden afhankelijk van de situatie, eventueel in overleg met consulent Trombose en Hemostase (99230).
Nieuwe indicatie therapeutische antistolling (AF) bij patiënten met kanker
Start apixaban, tenzij er een contra-indicatie is voor apixaban, zoals bijvoorbeeld een sterke interactie met systemische anti-tumor behandeling. In dat geval is VKA het middel van keus.
Tijdens gebruik apixaban:
- Sterke interacties (interactiemelding in HIX) vermijden. In deze gevallen switch naar VKA of voor de duur van de interactie tijdelijk staken van antistolling afhankelijk van risico op trombo-embolie, eventueel in overleg met consulent Trombose en Hemostase (99230).
Beleid bij 'sick days'
Bij DOACs en hoog risico op trombo-embolie, overbrug tijdelijk met therapeutisch LMWH tot herstel. Hiertoe kan een recept voor enkele dagen LMWH worden meegegeven aan patiënt.
Bij VKA, extra controle INR en beleid afhankelijk van indicatie op basis van advies trombosedienst.
Bij LMWH, continueren antistolling.
In andere gevallen, geen specifieke aanbeveling.
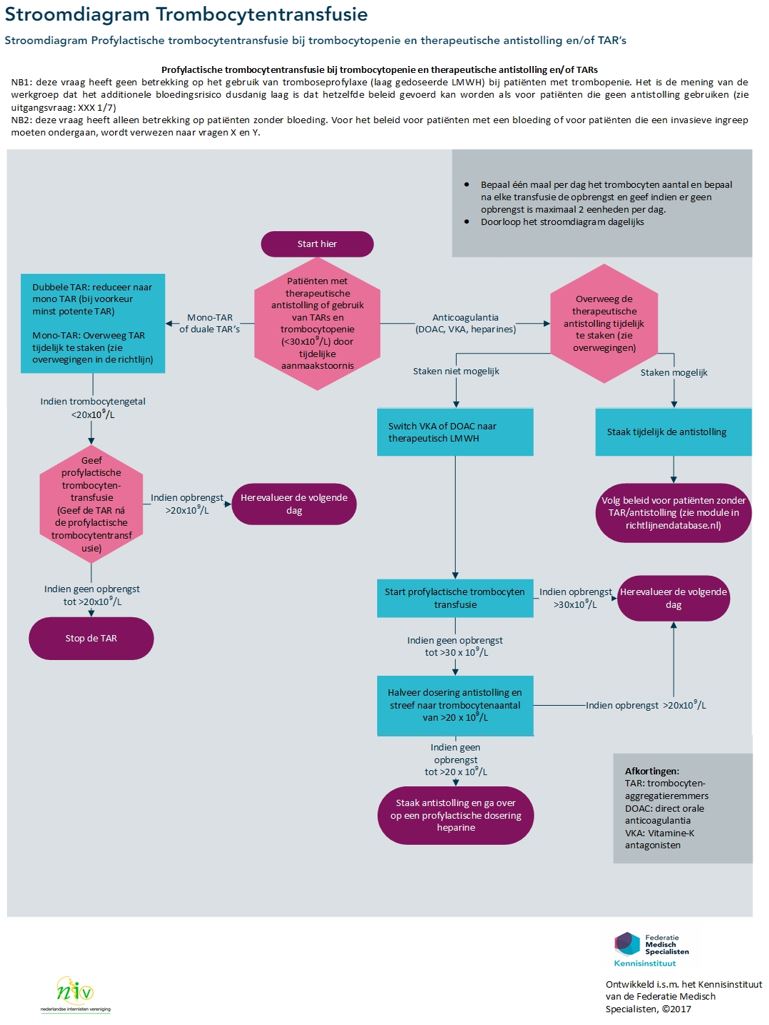
Beleid bij trombocytopenie <30*109
Overweeg bij patiënten met een tijdelijke chemotherapie of ziekte geïnduceerde trombocytopenie lager dan 30*109/L die therapeutische antistolling gebruiken het stappenplan uit de richtlijn bloedtransfusiebeleid te volgen, zie bloedtransfusiebeleid.
Bij hoog risico op trombo-embolie wordt stap 3 van het stappenplan gevolgd (therapeutische antistolling die niet tijdelijk gestaakt kan worden), eventueel in overleg met consulent Trombose en Hemostase (99230).
Beleid in terminale fase
Bij hoog risico op trombo-embolie, maak keus samen met patiënt. Het is goed verdedigbaar de antistolling te staken.
In alle andere gevallen, overweeg de antistolling te staken.
Plaatjesaggregatieremmers
Gebruik van plaatjesaggregatieremmers na evaluatie van indicatie en dosis.
- Voorschijven en gebruik volgens geldende richtlijnen.
Beleid bij trombocytopenie 30-100*109
- Bij dubbeltherapie terug naar clopidogrel monotherapie, behalve bij recente (<1 maand geleden) PCI, dan dubbeltherapie doorzetten.
Beleid bij trombocytopenie <30*109
- Overweeg bij patiënten met een tijdelijke chemotherapie of ziekte geïnduceerde trombocytopenie lager dan 30*109/L die trombocytenaggregatieremmers gebruiken het stappenplan uit de richtlijn Bloedtransfusiebeleid te volgen.
- Bepaal bij patiënten met een hoog risico op trombo-embolie (myocardinfarct, herseninfarct, arteriële stent of bypass <1 jaar geleden) het beleid op individueel niveau, eventueel in overleg met de consulent Trombose en Hemostase (92230) en/of de consulent cardiologie.
Beleid bij ‘sick days’
- Medicatie continueren.
Beleid in terminale fase
- Bij recent geplaatste stent of doorgemaakt herseninfarct, continueer de plaatjesaggregatieremmer.
- In alle andere gevallen, overweeg de plaatjesaggregatieremmer te staken.
Gebruik van statin/PCSK-9 antilichaam/ezetimibe bij diagnose kanker na evaluatie van indicatie en eventuele bijwerkingen
Bij levensverwachting <2 jaar, staak statine en PCSK-9 antilichaam.
Bepaal bij patiënten met zeer hoog cardiovasculair risico (definitie 2019 CVRM richtlijn) het beleid op individueel niveau.
Staak ezetimibe tijdens systemische anti-kanker therapie en/of bij levensverwachting <2 jaar.
Reviseer (de dosering) statinebehandeling bij gebleken (spier gerelateerde) bijwerkingen.
Beleid bij 'sick days'
Lipiden verlagende therapie niet innemen.
Beleid in terminale fase
Staak alle lipiden verlagende therapie.
Nieuwe kanker diagnose bij gebruik van hypertensiva
Continueer voorgeschreven antihypertensiva en pas aan waar nodig op basis van spreekkamerbloeddruk, thuisgemeten bloeddruk, nierfunctie en elektrolyten volgens richtlijn Hypertensie in de tweede en derde lijn.
Bij een levensverwachting korter dan 2 jaar kan een hogere bloeddruk streefwaarde worden afgesproken, afhankelijk van bestaande orgaanschade/omstandigheden.
Overweeg ook de behandeling te reviseren (stoppen) bij een lage diastolische bloeddruk (<70 mmHg), bijwerkingen of van >2 bloeddrukverlagers en een systolische bloeddruk <130 mmHg.
Indien hartfalen de belangrijkste indicatie voor antihypertensiva gebruik is, dienen de streefwaarden en eventueel medicatieaanpassingen overlegd te worden met de behandelend cardioloog.
Beleid bij 'sick days'
Antihypertensiva niet innemen.
Indien langer dan 3 dagen, advies bloeddruk te meten (bijvoorbeeld met thuismeter) en indien boven de streefwaarde te overleggen met behandelend oncoloog of huisarts. De grens van ‘acceptabele bloeddruk’ wordt per individuele patiënt vastgesteld.
Starten van systematische antitumor therapie geassocieerd met hypertensie
Indicatie voor frequente monitoring bloeddruk, in ieder geval voor iedere gift van de systemische antitumor therapie.
Overweeg systemische tumortherapie uit te stellen bij ‘ongecontroleerde hypertensie’ (>140-150/90-95 mmHg).
Bij de novo hypertensie is een calciumblokker het middel van eerste keus (tenzij bij bekend systolisch hartfalen, relatieve contra-indicaties (hoofdpijn) of bijkomende risicofactoren zoals proteïnurie of microalbuminurie).
Beleid in terminale fase
Maak een individueel plan bij patiënten met een recente (<3 maanden geleden) hypertensief spoed- of noodgeval.
Overweeg in de overige gevallen alle antihypertensiva te staken. Doe in dit geval geen routinematige bloeddrukmetingen meer.
Diabetes Mellitus
Algemene aandachtspunten nieuwe kanker diagnose bij gebruik van glucoseverlagende medicatie.
Zowel de maligniteit zelf als de behandeling voor een maligniteit kan leiden tot hyperglycemie ten gevolge van een toegenomen insuline resistentie. Echter de kans op hypoglykemie kan ook toenemen ten gevolge van een verminderde intake en/of gewichtsverlies.
Voor behandeling hypoglycemie en glucoseregulatie rondom interventies en diagnostiek zie;BPPC protocol Diabetes, Glucoseregulatie bij volwassenen, Hypoglycemie.
Cave optreden van diabetische ketoacidose bij braken bij patiënten met DM type 1/ status na totale pancreatectomie. Insuline therapie alleen kortdurend staken bij hypoglykemie.
Continueer glucose verlagende medicatie met extra aandacht voor acute ontregeling bij:
- start steroïden tijdens behandeling.
- starten van nutridrink/sondevoeding.
Streefwaarden t.a.v. glucoserelatie
Tijdens systemische behandeling is het voorkomen van (ernstige) hypoglycemie een belangrijk behandeldoel en kunnen minder strikte persoonlijke behandeldoelen ten aanzien van glucoseregulatie worden nagestreefd in overleg met patiënt.
Bij een beperkte levensverwachting (~korter dan 2 jaar) is het voornaamste behandeldoel het voorkomen van klachten van hypo-en hyperglycemie (< 4 mmol/l en > 15-20 mmol/l).
Overweeg dosis verlaging of stop bloedglucose verlagende medicatie bij een levensverwachting < 2 jaar en een te verwachten HbA1c waarde < ~75 mmol/mol.
Bij DM type 1/status na totale pancreatectomie dient insuline continueerd te worden, maar kan aanpassing behandeldoelen m.b.t. glucose regulatie wel besproken worden met patiënt.
Beleid bij start van steroïden
Instrueer patiënt over het effect van steroïden op de glucoseregulatie. Van belang is dat het voor patiënt en behandelaren duidelijk is welke klasse steroïd (dexamethason of prednison) wordt voorgeschreven, evenals de frequentie en de duur van de behandeling met steroïden.
Indien behandeling met orale glucose verlagende medicatie en subcutane GLP-1 receptor agonisten (geen insuline therapie):
- Adviseer patiënten bij klachten van polyurie en polydipsie contact op te nemen met DM behandelaar (POH, diabetesverpleegkundige, huisarts of specialist) voor extra glucose controle.
- Afhankelijk van duur en dosering steroïden overweeg patiënt contact te laten op nemen met eigen DM behandelaar voor verstrekken glucose meter.
- Controleer glucose indien:
- langer dan 2 dagen achtereenvolgens toediening van hoge dosering steroïden (> 30 mg prednison/ > 3 mg dexamethason) òf langer dan 10 dagen achtereenvolgens steroïd gebruik.
Indien behandeling met insuline therapie:
- Adviseer patiënt contact op te nemen met eigen DM behandelaar en overleg welke aanpassing in dosering van insuline nodig is bij starten van steroïden.
Beleid bij starten van nutridrink
Behandeling middels orale glucose verlagende medicatie en subcutane GLP-1 receptor agonisten:
- Geen wijziging medicatie, behoudens zo nodig extra glucose controle bij klachten van polyurie en polydipsie.
Behandeling middels insuline injectie therapie:
- Indien 1-2 dd insuline toediening (mix of basaal insuline):
- Geen aanpassing insuline.
- Indien 4 dd insuline toediening (basaal bolus schema):
- Adviseer om +4 EH bolus insuline voor 1 flesje nutridrink toe te dienen en zo nodig aan te passen op geleide van glucose waarden.
Beleid bij starten van sondevoeding
Advies contact op te nemen met de DM behandelaar. Voor de behandelaar moet het duidelijk zijn of het continue, nachtelijke sondevoeding of sondevoeding in porties betreft en hoeveel sondevoeding/24 uur gegeven wordt.
Beleid bij 'sick days'
Indien gebruik van orale glucose verlagende medicatie en/of subcutane GLP-1 receptor agonisten:
- Stop (tijdelijk) metformine (vanwege verhoogde kans op lactaat acidose).
- Stop (tijdelijk) sulfonylureumderivaten (vanwege toegenomen kans op hypoglykemie).
- Stop (tijdelijk) SGLT2i (vanwege de toegenomen kans op normoglycemische ketoacidose).
- Overweeg tijdelijk staken GLP-1ra en DPP4 remmers (bijwerking; gastro-intestinale klachten).
Indien langer dan 3 dagen "sick day's":
- Controleer de glucose waarde.
Indien behandeling met insuline therapie:
- Adviseer extra glucose zelfcontrole, in ieder geval minimaal 4x per dag.
- Aanpassing insuline altijd op geleide van glucose waarden. Overleg zo nodig met eigen DM behandelaar.
- Initiële (algemene) adviezen:
- Bolus insuline: staak bolus insuline.
- Basaal insuline of mix insuline: 2/3 van de dosering insuline gebruiken.
- Insuline pomp therapie: continueer eigen insulinepomp op 80% van normale basaalstand.
Beleid in palliatieve fase
Glucose zelfcontrole.
- Bespreek met patiënt de frequentie van glucose zelfcontrole.
- Overweeg glucose zelfcontrole te staken in overleg met de patiënt en alléén bij klachten van hypo-en/of hyperglycemie een glucose controle te verrichten.
Streefwaarden t.a.v. glucoseregulatie.
- Het voorkomen van (ernstige) hypoglycemie is een belangrijk behandeldoel.
- Overweeg af te zien van streefwaarden met betrekking tot hyperglycemie, maar alleen bij klachten van hyperglycemie een glucose zelfcontrole te verrichten.
- Bij mensen in de terminale fase hoeft de HbA1c waarde niet meer bepaald te worden.
Glucose verlagende medicatie in de terminale fase.
Behandeling met orale glucose verlagende medicatie:
- Overweeg om alle orale glucose verlagende medicatie te staken in overleg met de patiënt. Stop in ieder geval orale glucose verlagende medicatie met kans op hypoglycemie.
Behandeling met basaal insuline 1dd:
- Indien toediening basaal insuline in de avond:
- verander het tijdstip van toediening naar de ochtend.
- Pas insuline dosering aan om kans op hypoglycemie te verlagen:
- 2/3 van de dosering insuline gebruiken.
- zo nodig verder verlagen staken van de insuline dosering op basis van glucose waarden en/of klachten van hypoglycemie.
Behandeling met mixinsuline (2dd):
- Zet 2/3 van de totale dagdosis insuline om naar een basaal insuline in de ochtend.
- Zo nodig verder verlagen/staken van de insuline dosering op basis van glucose waarden en/of klachten van hypoglycemie.
Behandeling met bolus insuline:
- Indien ≤ 6 eenheden per gift: stop de insuline.
- Indien > 6 eenheden per gift: halveer de insulinedosis.
- Zo nodig verder verlagen van de insuline dosering op basis van glucose waarden en/of klachten van hypoglycemie, dan wel de toediening van bolus insuline te staken.
Beleid in terminale fase
DM type 2 en overige typen DM zonder absolute insuline deficiëntie:
- Overweeg alle glucose verlagende medicatie te staken.
DM type 1/ absolute insuline deficiëntie (zoals totale pancreatectomie):
- Overweeg een lage hoeveelheid basaal insuline om een acute hyperglycemische crise te voorkomen.