Laryngectomie met buismaagreconstructie of jejunuminterpositie
Deze informatie is opgesteld door de afdeling(en) Keel- Neus- en Oorheelkunde
Wat is Laryngectomie met buismaagreconstructie of jejunuminterpositie?
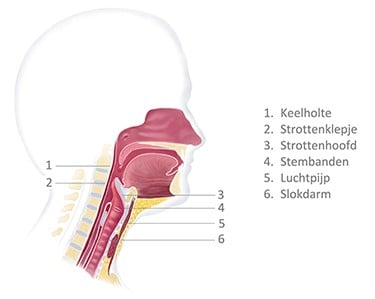
De keelholte (de farynx) ligt voornamelijk achter de neus- en mondholte. De keelholte vormt de overgang van de mondholte naar de slokdarm en is nauw betrokken bij het slikken. De keelholte is de plaats waar het maag-darmkanaal en de luchtwegen van elkaar scheiden. Het onderste gedeelte van de keelholte wordt de hypofarynx genoemd. Hier komt het voedsel langs op weg naar de slokdarm.
Aan de voorkant van de keelholte ligt het strottenhoofd (de larynx) en vormt de ingang naar de luchtpijp. Het strottenhoofd is opgebouwd uit kraakbeen, spierweefsel en slijmvlies. In het strottenhoofd liggen ook de stembanden. Het strottenhoofd heeft 2 belangrijke functies: het voorkomt dat er voedsel in de luchtpijp komt en het speelt een belangrijke rol bij het produceren van geluid.
Waarom doen we dit onderzoek/deze behandeling?
De operatie
In het geval van een tumor in de hypofarynx of bij een tumor van het strottenhoofd met ingroei in de keelholte kan er besloten worden om te opereren. Om de tumor goed te kunnen verwijderen wordt er een totale laryngectomie met pharyngectomie gedaan. Dit betekent dat het strottenhoofd en het onderste gedeelte van de keelholte (de hypopharynx) worden verwijderd. Voor de revalidatie na de operatie heeft dit gevolgen voor de luchtwegen en voor de voedselweg.
Herstel van de luchtwegen
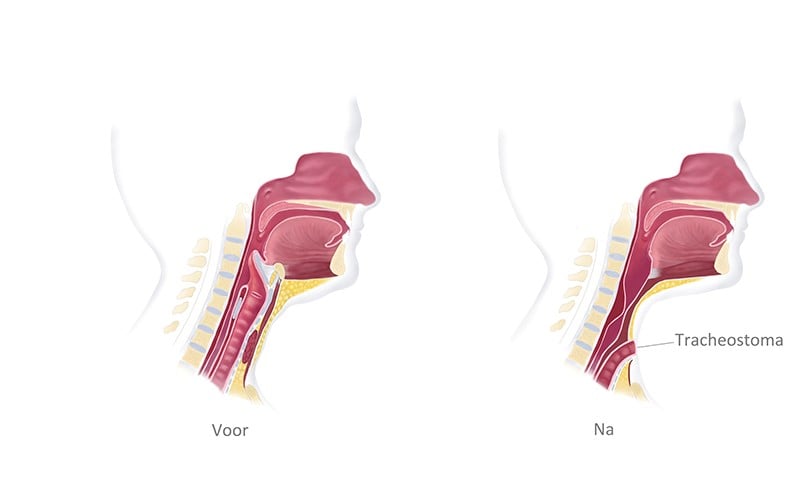
Wanneer het strottenhoofd wordt verwijderd, is het niet meer mogelijk om nog te ademen via de neus en de mond. Tijdens de operatie wordt daarom een tracheostoma aangelegd. Dat betekent dat de luchtpijp in de hals wordt ingehecht. Het tracheostoma is de nieuwe ademweg en zit in een ronde opening net boven het borstbeen. Zie het plaatje hieronder.
Herstel van de voedselweg
Na verwijdering van het onderste gedeelte van de keelholte is het aansluiten van de slokdarm op het overgebleven deel van de keelholte in de meeste gevallen niet meer mogelijk. In dat geval is het nodig om de voedselweg te herstellen met behulp van een reconstructie. Dit kan op 2 manieren, namelijk met een buismaagreconstructie of met een reconstructie met behulp van een stuk dunne darm (jejunuminterpositie).
In het geval van een buismaagreconstructie maken we van de maag een buis (nieuwe slokdarm). Deze wordt aan de resterende keelholte vastgemaakt. Wanneer er gekozen wordt voor een reconstructie met een stuk dunne darm, dan plaatsen we tussen de resterende keelholte en de slokdarm een stuk darm. De oncologisch chirurg zal met u bespreken welke manier in uw situatie de voorkeur heeft.
Hoe gaat het onderzoek / de behandeling in zijn werk?
De dag van opname
Op de dag van opname verwachten we u om 10.30 uur op afdeling KOHG (route 265).
Het behandelteam
Tijdens uw opname heeft u contact met verschillende mensen (disciplines) binnen het LUMC: het behandelteam. Met enkelen heeft u al kennisgemaakt op de polikliniek. Anderen ziet u op de dag van opname of pas na de operatie. De verpleegkundige op de afdeling en de KNO-zaalarts zijn uw aanspreekpunt. Als u contact wilt met andere disciplines – zoals maatschappelijk werk of geestelijke verzorging – kunt u dat via hen aanvragen.
Voorbereiding op de operatie
De opnamedag is vaak een lange dag. De zaalarts en verpleegkundige zullen de operatie met u bespreken en uitleg geven over de periode na de operatie. Daarnaast spreekt u met de oncologisch chirurg. Tijdens het wachten op deze gesprekken is het de bedoeling dat u op de afdeling blijft. Vanwege alle informatie die u gaat krijgen, raden we aan om uw partner of een ander familielid mee te nemen.
Naast de gesprekken wordt er tijdens de opnamedag soms nog aanvullend onderzoek gedaan, zoals bloedafname. ‘s Avonds begint u met fraxiparine. Dit is een prik die u de tijdens hele opname één keer per dag krijgt om de kans op het ontwikkelen van trombose te verkleinen.
De operatie
Vanaf 24.00 uur de nacht voor de operatie mag u niets meer eten en drinken. Op de dag van de operatie wordt u vroeg in de ochtend voorbereid voor de operatie. U krijgt operatiekleding aan en uw bed wordt verschoond. Sieraden, gehoorapparaten of een gebitsprothese mag u niet dragen tijdens de operatie. Ook nagellak en make-up moet u verwijderden. Op uw kamer is een kluisje aanwezig voor waardevolle spullen. We adviseren om deze zo veel mogelijk thuis te laten. Op de afgesproken tijd gaat u naar de ‘holding’, dit is de voorbereidingskamer voor de operatie. Na enige tijd wordt u naar de operatiekamer gebracht.
Waar moet u op letten direct na het onderzoek / de behandeling?
Na de operatie
Na de operatie gaat u naar de PACU (Post Anesthesia Care Unit.) Dit is een bewaakte uitslaapkamer. De verpleegkundigen hier zijn speciaal opgeleid om de eerste zorg na de operatie uit te voeren. U kunt hier weinig bezoek ontvangen (zie ook de folder Post Anesthesia Care Unit (PACU)).
Als u voldoende hersteld bent van de ingreep en de narcose wordt u overgeplaatst naar de verpleegafdeling. Dit is over het algemeen de volgende dag. Op de verpleegafdeling gaan we u aanleren om zelf het tracheostoma te verzorgen en bereiden we u voor op het naar huis gaan (ontslag). Meestal is dit rond de 14de dag na de operatie.
Eerste dagen na de operatie
De eerste dagen na de operatie is geen gemakkelijke periode. U bent waarschijnlijk nog erg moe als gevolg van de ingreep en de narcose. Regelmatig zullen we uw bloeddruk, temperatuur en pols controleren. Wanneer u wakker bent, zult u merken dat u verschillende slangen in uw lijf hebt. Hieronder beschrijven we wat deze betekenen.
Blaaskatheter
Tijdens de operatie krijgt u een katheter (slangetje) in de blaas. Dit is om in de gaten te houden hoeveel u plast. Meestal wordt deze katheter de eerste dag na de operatie verwijderd.
Maaghevel en jejunostomie
Na de operatie mag u niets eten en drinken. Dit is om het wondgebied de tijd te geven om te kunnen genezen.
Na ongeveer 7 dagen krijgt u een slikfoto om te kijken of er geen (naad)lekkage optreedt. Als dit goed is, mag u starten met eten.
Tot aan de slikfoto krijgt u voeding via een jejunumstomie. Dit is een speciale sonde die in uw buik zit en direct doorgaat naar de darmen. Hierdoor kunnen ook uw medicijnen gegeven worden. Daarnaast heeft u een maaghevel. Dit is een dat slangetje via uw neus tot in de maag loopt. Deze maaghevel mag verwijderd worden wanneer de proefslok goed is.
Infuus
Na de operatie heeft u een infuus. Hierdoor krijgt u extra vocht toegediend. Ook kunnen medicijnen gegeven worden als dat nodig is. Bijvoorbeeld medicijnen tegen de misselijkheid of antibiotica. Zodra u voldoende voeding krijgt via de sonde en medicijnen door het infuus niet meer nodig zijn, wordt het infuus gestopt.
Wonddrains
In het wondgebied worden drains achtergelaten. Een wonddrain wordt geplaatst om bloed en wondvocht uit het gebied van de wond af te voeren en om de genezing van de wond te bevorderen. Het is een dun slangetje van zacht plastic, waarvan een deel kleine gaatjes heeft. Het gedeelte met de gaatjes wordt tijdens de operatie in het wondgebied geplaatst. Het wondvocht wordt opgevangen in een afgesloten fles. Zodra de productie van de drains onder een bepaalde grens is, worden ze verwijderd.
Tracheostoma
Na de operatie heeft u een tracheostoma. Tijdens de opname krijgt u uitgebreid uitleg hierover.
Het tracheostoma is de nieuwe ingang van de luchtweg. Soms zit er tijdelijk nog een buisje (canule) in het tracheostoma. Deze verwijderen we zodra het mogelijk is. Als de hals voldoende genezen is, krijgt u een pleister met een filter voor het stoma.
Na de operatie wordt het tracheostoma om de 4 uur verzorgd door een verpleegkundige. Zij druppelt het tracheostoma (wanneer het slijm taai is) met een zoutoplossing. Dit is om korstjes en slijm uit het tracheostoma los te weken en te kunnen ophoesten. Als het in het begin nog niet lukt om voldoende op te hoesten, wordt het slijm met een zuigslangetje weggezogen.
Na de operatie zitten er hechtingen in het wondgebied. Rond de negende en tiende dag worden deze verwijderd. Rondom het tracheostoma zitten hechtingen. Deze worden rond de twaalfde dag verwijderd.
Tracheostomazorg
Na de operatie wordt u stap voor stap de aangeleerd hoe u het tracheostoma moet verzorgen (zie folder Verzorging van Tracheostoma). U krijgt een doos met verzorgingsproducten, zodat u thuis vooruit kunt. Denk hierbij aan een stomalampje om de stemprothese en het stoma goed zichtbaar te maken tijdens de verzorging. Maar ook aan een douchebeschermer die ervoor zorgt dat er tijdens het douchen geen water in het stoma loopt. Er zit een bestelformulier in de doos om materialen te kunnen (na)bestellen.
Communiceren
De eerste periode na de operatie kunt u niet praten. Een mogelijkheid om te communiceren is door op te schrijven wat u wilt zeggen. We weten uit ervaring dat veel mensen hier snel aan wennen. De verpleegkundigen van de afdeling kunnen u hierbij helpen. Ze kunnen ook tips geven als u om welke reden dan ook moeilijk of helemaal niet kunt schrijven. Aarzel in elk geval niet om uw problemen aan te geven.
Over het algemeen gaat u de dag na de operatie al uit bed. Samen met u wordt elke dag besproken welke lichamelijke inspanning u mag doen. Dit zal elke dag verder worden uitgebreid. Als het nodig is, komt ook de fysiotherapeut bij u langs.
Welke specifieke nazorg kunnen wij bieden?
Ontslag en nazorg
Ongeveer 10 tot 16 dagen na de operatie mag u weer naar huis. Na ontslag zult u lange tijd onder controle blijven. U zult regelmatig naar het ziekenhuis terug moeten voor een controlebezoek aan de KNO-arts of oncologisch chirurg. Daarnaast kunt u na ontslag terecht met vragen bij de verpleegkundig consulent hoofd-halsoncologie.
Stemrevalidatie
Ongeveer een week na de operatie begint u onder begeleiding van de logopediste met stemrevalidatie. De snelste manier om weer te spreken is door middel van een stemprothese. Omdat er ook een slokdarmreconstructie heeft plaatsgevonden, wordt deze ongeveer 3 maanden na de operatie geplaatst.
De logopedist gaat met u kijken of de elctrolarynx (servox) voor u een optie is om te communiceren.
Waar moet u op letten na uw onderzoek/behandeling?
Gevolgen van de operatie
De gevolgen van de operatie zullen veel van uw aanpassingsvermogen vragen. Ook uw omgeving zal moeten wennen.
Praten
Na de operatie kunt u niet meer spreken zoals voorheen. Dit komt omdat de lucht niet meer langs de stembanden gaat, waardoor er geen geluid meer wordt geproduceerd.
Ruiken
U kunt na de operatie niet meer ruiken. Geuren en lucht gaan niet meer volgens de normale weg: de neus. Het verminderde of niet meer aanwezig zijn van de reuk heeft ook invloed op de smaakbeleving van het eten. Soms verbetert de reuk na verloop van tijd.
Hoesten en neus snuiten
Het snuiten van uw neus zoals vroeger gaat niet meer. Bij het hoesten moet u nu uw hand voor uw stoma houden in plaats van voor uw mond.
Veranderde voedselweg
Na een buismaagreconstructie is de een werking van de maag veranderd. Dit kan tot gevolg hebben dat u minder eetlust heeft omdat u snel vol zit of omdat het wegslikken van het eten moeilijker gaat.
Ook ontbreekt de sluitspier tussen en maag en de slokdarm. Hierdoor kunt u refluxklachten (terugstromen van de maaginhoud) krijgen.
Om te zorgen dat u voldoende voeding binnen krijgt en u zo weinig mogelijk klachten krijgt is het belangrijk om:
- Rustig te eten en goed te kauwen
- Meerdere malen per dag een kleine portie gebruiken
- Vaste voeding niet tegelijk in te nemen met vocht omdat dit sneller een vol gevoel geeft
- Vezelrijke voeding te gebruiken om obstipatie te voorkomen
- Niet voorover te bukken of liggen na het eten omdat de kans dan groot is dat de maaginhoud terugstroomt
- De laatste maaltijd 2 tot 3 uur voor het slapen te gebruiken en eventueel het hoofdeind van het bed iets omhoog te zetten.
Wanneer de maag overmatig wordt gevuld kunnen er ‘dumpingklachten’ optreden. Het voedsel wordt dan in één keer afgegeven aan de darmen in plaats van in kleine gedeelten. Dumping herkent u aan een vol gevoel, diarree, een slap gevoel, duizeligheid, misselijkheid en/of overgeven. Dumping gaat meestal weer over. Voor meer informatie kunt u contact opnemen met de diëtist.
Ontlasting
Ook het krijgen van ontlasting zal voor u veranderen. Dit komt omdat u niet meer kunt persen, zoals voor de operatie. U zult minder druk kunnen zetten als de stoelgang wat lastiger is. Daarom moet u ervoor zorgen dat de ontlasting niet te hard wordt. U kunt dit met de juiste voeding voorkomen en hiervoor eventueel advies vragen aan de diëtiste.
Contactgegevens van de betrokken poliklinieken
Als u nog vragen heeft, kunt u contact opnemen met de verpleegafdeling KOHG, de polikliniek KNO of de verpleegkundig consulent hoofd-halsoncologie. Dat kan tijdens kantooruren via:
- 071-526 25 39 (Verpleegafdeling KOHG)
- 071-526 80 20 (Polikliniek KNO)
- 071-529 98 49/ 071-529 79 51 of contacthoofdhals@luml.nl (Verpleegkundig consulent hoofd-halsoncologie)
Handige links
Patiëntenvereniging
Meestal komt er – als u daar toestemming voor geeft – voor de operatie een oud-patiënt bij u langs. Dit kan thuis of in het ziekenhuis zijn. Deze oud-patiënt praat met u om over de eigen ervaringen van de operatie en de gevolgen. Deze lotgenoten zijn aangesloten bij Patiëntenvereniging Hoofd-Hals.
Patiëntenvereniging Hoofd-Hals is een patiëntenvereniging waarvan de leden elkaar onderling zo veel mogelijk proberen te steunen. Het district Den Haag en omgeving in deze
Regio kan u wegwijs maken en biedt u de mogelijkheid om in contact te komen met lotgenoten. Daarnaast beheert de stichting een webwinkel, waar allerlei hulpmiddelen te krijgen zijn.