Coloscopie
Deze informatie is opgesteld door de afdeling(en) Maag-, Darm- en Leverziekten
Wat is Coloscopie?
Een coloscopie is een kijkonderzoek om de oorzaak van uw klachten te vinden. Hiervoor gebruikt de arts een endoscoop. Dit is een buigzame slang waarin een camera en een lampje zitten. Als u afwijkingen heeft in de dikke darm, kan eventueel een behandeling volgen.
Hoe kunt u zich voorbereiden?
Kleding
Draag makkelijke, niet knellende kleding. Sieraden of andere kostbaarheden kunnen kwijtraken. U kunt ze daarom beter thuislaten.
Medicijnen
Sommige medicijnen hebben invloed op het onderzoek. Volgt u daarom onderstaande instructies.
Antistolling
Gebruikt u een bloedverdunner (bijvoorbeeld Ascal, Plavix of de nieuwe antistollingsmiddelen)? Meld dit dan aan uw behandelend arts. Deze zal dan bepalen of de bloedverdunner tijdelijk gestopt kan worden. Gebruikt u een bloedverdunner die de trombosedienst doseert (zoals fenprocoumon (Marcoumar®) of acenocoumarol), dan moet de trombosedienst de dosering hiervan aanpassen. In dat geval moet u, zodra de datum van het onderzoek bekend is, contact opnemen met de trombosedienst. Op de dag van het onderzoek is een INR-bepaling nodig.
Glucoseregulerende medicijnen
Heeft u diabetes mellitus, dan krijgt u van uw behandelend arts advies over het aanpassen van uw bloedsuikerregulerende medicijnen. Bij twijfel kunt u contact opnemen met uw diabetesverpleegkundige. Zie ook de patiëntenfolder Coloscopie en diabetes mellitus (instructie bloedsuikerverlagende medicijnen).
Uw andere medicijnen kunt u over het algemeen op de gebruikelijke manier en tijd innemen.
Meld bijzonderheden vooraf
Laat het ons weten wanneer u een lichamelijke beperking of handicap heeft. Zo kunnen we als het nodig is extra tijd inplannen voor uw onderzoek.
Bent u verhinderd?
Laat het ons op tijd weten wanneer de afspraak niet kan doorgaan. Wij kunnen dan een andere patiënt in uw plaats helpen.
Voorbereidingsschema en dieet
Voor dit onderzoek is het heel belangrijk dat de dikke darm helemaal leeg (schoon) is. Als er nog ontlasting in de darm is achtergebleven, kunnen afwijkingen (bijvoorbeeld poliepen) gemist worden. In sommige gevallen moet het hele onderzoek (inclusief voorbereiding) opnieuw gedaan worden. U heeft een recept voor een laxeervloeistof (Picoprep®, Pleinvue®, Moviprep® of Klean prep®) en laxeerpillen (Bisacodyl®) voorgeschreven gekregen. Lees bijgevoegde folder over de darmvoorbereiding goed door en volg stapsgewijs het dieet en voorbereidingsschema op.
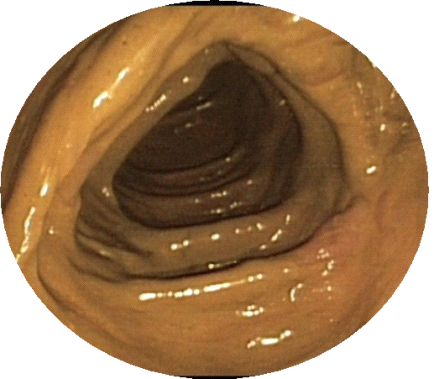
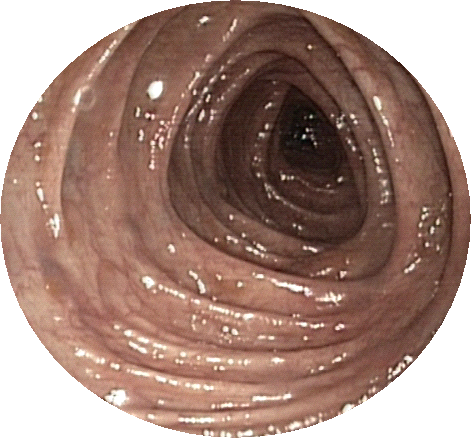
Niet goed schone darm (slecht zicht) Schone darm (goed zicht)
Hoe gaat het onderzoek / de behandeling in zijn werk?
Waar moet u zich melden?
Het onderzoek wordt (poli)klinisch gedaan op de endoscopieafdeling. U meldt zich bij de ingang van het ziekenhuis bij de aanmeldzuil. Uit de zuil ontvangt u een ticket.
De gastvrouwen/-heren in de centrale hal wijzen u graag de weg.
Bij de endoscopieafdeling route 170 (C04-S) meldt u zich met de ticket bij de aanmeldzuil. Daarna neemt u plaats in de wachtkamer.
In verband met deze voorbereidingen voor het onderzoek, moet u 30 minuten voor het onderzoek aanwezig zijn.
Onderzoek met sedatie
Het onderzoek wordt met een kalmerend middel (sedatie) uitgevoerd. Sedatie is geen narcose maar een ontspanningsmiddel. Van de sedatie kunt u slaperig worden en u merkt minder van het onderzoek.
Begeleiding
Omdat u sedatie krijgt voor dit onderzoek, is het noodzakelijk dat iemand u ophaalt van de endoscopieafdeling 170, C04-S. U mag niet alleen naar huis, ook niet met het openbaar vervoer of een taxi.
Let op: Heeft u dit niet geregeld, dan kan het onderzoek met sedatie niet doorgaan.
Het onderzoek
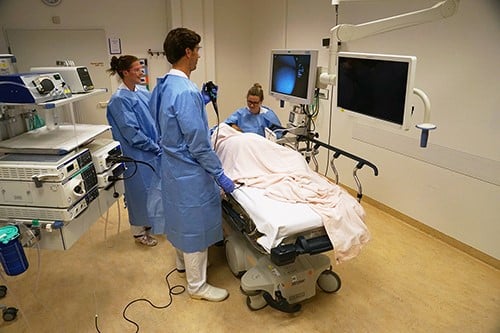
Voorafgaand aan het onderzoek wordt er bij u een infuusnaaldje ingebracht om medicijnen te kunnen geven tijdens het onderzoek. De endoscopieverpleegkundige brengt u naar de onderzoekskamer en het team stelt u enkele vragen ter controle.
Tijdens het onderzoek ligt u op uw linkerzij of op uw rug. U krijgt een ‘knijper’ op uw vinger. Hiermee houden we uw hartslag en zuurstofgehalte in het bloed tijdens het onderzoek in de gaten. Ook krijgt u een bloeddrukband om voor de bloeddrukmeting. Via het infuus dienen we u de kalmerende en pijnstillende middelen toe.
De endoscoop wordt glad gemaakt met gel en via de anus ingebracht. Het opschuiven van de slang geeft soms een onaangenaam gevoel. Tijdens het onderzoek blaast de arts wat lucht door de endoscoop in uw darm. Dit kan even een wat vol gevoel geven in de buik. Hierdoor kunt u windjes laten tijdens en na het onderzoek. Dit is normaal en het zal u alleen maar opluchten. Bij sommige patiënten is het opschuiven van de endoscoop moeilijker omdat de dikke darm erg kronkelig is.
Het is het beste als u zich tijdens het onderzoek probeert te ontspannen. De verpleegkundige zal u hiervoor aanwijzingen geven.
De arts kan zo nodig met behulp van een dunne tang wat weefsel aan de binnenkant van de darm wegnemen. Dit heet een biopsie. U voelt hier niets van. Dit weefsel wordt nader onderzocht onder de microscoop. Zo nodig kunnen ook andere behandelingen worden uitgevoerd.
Het komt voor dat mensen toch pijn hebben of zich niet lekker voelen. Is dit bij u het geval, zeg dit dan tegen de verpleegkundige en/of de arts.
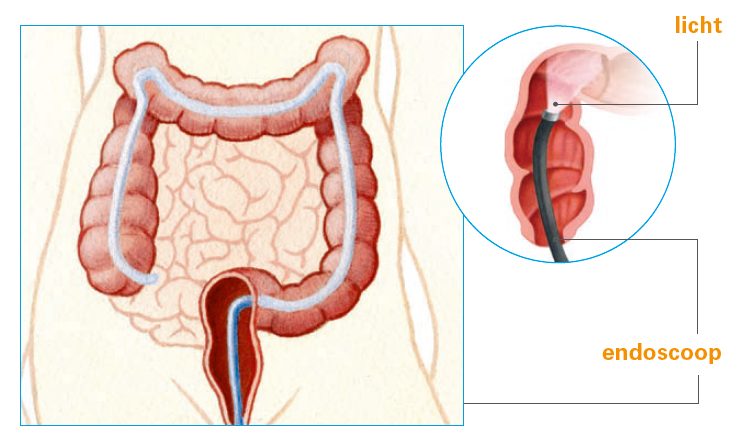
Zie hierboven een plaatje hoe de endoscoop werkt. De endoscoop buigt mee met de vorm van de dikke darm. Het lichtje aan het einde van de endoscoop zorgt ervoor dat de arts de dikke darm van binnen kan zien.
Duur van het onderzoek
Het onderzoek duurt ongeveer 45-60 minuten.
Waar moet u op letten direct na het onderzoek / de behandeling?
Leefregel
Als u opgenomen bent in het ziekenhuis, gaat u meteen terug naar de verpleegafdeling. Anders blijft u nog 15 tot 30 minuten op de uitslaapkamer.
Als u sedatie heeft gehad moet u na de observatie op de uitslaapkamer opgehaald worden van de endoscopieafdeling. U mag samen met uw begeleider naar huis. Gedurende de hele dag mag u niet zelfstandig een motorvoertuig besturen en het is verstandig de rest van de dag rustig aan te doen.
Heeft u diepe sedatie (propofol) gekregen, dan is het noodzakelijk dat er ’s nachts iemand bij u in huis is. Zie de patiëntenfolder Diepe sedatie (propofol) bij endoscopie op LUMC.nl
Wanneer krijgt u de uitslag?
U krijgt een (voorlopig) verslag van het onderzoek mee naar huis. De uitslag van een eventueel biopt of poliepectomie (verwijdering van poliep) krijgt u later bij uw vervolgafspraak op de polikliniek.
Wat zijn de risico's, bijwerkingen of complicaties?
Over het algemeen is het onderzoek veilig. Er is een hele kleine kans (kleiner dan 0,1%) op een complicatie. Denk daarbij aan een bloeding of perforatie (gaatje in de darm). Als we een complicatie opmerken tijdens de scopie, dan proberen we deze meteen te behandelen. In sommige gevallen moet u na de coloscopie in het ziekenhuis worden opgenomen en kan een operatie nodig zijn.
Contact bij problemen na uw onderzoek/behandeling
Bij medische problemen kunt u contact opnemen met het LUMC via 071-5269111 en vragen naar de dienstdoende MDL-arts. Bij medische problemen kunt u denken aan zeer veel buikpijn of helderrood bloedverlies via de anus na de coloscopie.
Contactgegevens van de betrokken poliklinieken
Als u vragen heeft, kunt u contact opnemen met het de afdeling Endoscopie.
Dat kan op werkdagen tussen 8.00 – 11.00 uur via telefoonnummer 071-526 31 88.
Buiten die tijden zijn wij alleen te bereiken voor spoedvragen die niet tot de volgende werkdag kunnen wachten.