Atypische Cartilagineuze Tumor
Deze informatie is opgesteld door de afdeling(en) Orthopedie
Wat is Atypische Cartilagineuze Tumor?
Een atypische cartilagineuze tumor (cartilago = kraakbeen) is een bottumor waarvan de tumorcellen kraakbeen vormen. Een ACT heeft een kliniek die past in het overgangsgebied van goedaardige naar kwaadaardige bottumoren. Een belangrijk kenmerk van een ACT is dat er geen uitzaaiing optreedt. Voorheen werd een ACT ook wel een laaggradig chondrosarcoom (graad1) genoemd, maar vanwege het relatief goedaardige karakter wordt deze benaming steeds minder gebruikt.
Het is één van de vaakst voorkomende bottumoren in Nederland, maar komt zelden bij kinderen voor. De tumor ontstaat in het bot zelf en is dus geen uitzaaiing van een andere vorm van kanker. De leeftijdspiek ligt tussen de 40 en 70 jaar.
Atypische cartilagineuze tumoren komen met name voor in de lange pijpbeenderen zoals het bovenbeen en de bovenarm. Andere locaties zijn ook mogelijk maar zeldzamer.
De groeisnelheid en agressiviteit van de tumorcellen is zeer laag, waardoor de tumor vaak al jaren aanwezig is en deze per toeval aan het licht komt. Dit is ook de reden dat in sommige gevallen geen directe behandeling nodig is, maar alleen gecontroleerd wordt of er verandering of groei is over een lange periode.
Een ACT zaait niet uit naar andere plaatsen in het lichaam. Hierdoor is de prognose (na behandeling van de tumor) uitstekend. Wel bestaat de kans op terugkomen van de tumor na behandeling. Dit is de reden voor langdurig vervolgonderzoek.
Soms betreft het in dit geval een kraakbeentumor met een volledig goedaardig gedrag (enchondroom) die erg veel op het ACT lijkt.
ACT kan ook voorkomen in de platte botten, zoals het bekken en de ribben. Het lokale gedrag is agressiever dan in de lange pijpbeenderen. Waarom dit verschil in agressiviteit optreedt weten we nog niet goed.
Over meer agressieve vormen van een kraakbeentumor, het zogeheten hooggradig chondrosarcoom is te lezen in de informatiefolder chondrosarcoom. De benadering van dit ziektebeeld is wezenlijk anders dan die van de laaggradige vorm.
Verschijnselen
In de meeste gevallen zal de tumor in uw bot per toeval gevonden zijn, bijvoorbeeld omdat er om een andere reden een röntgenfoto of scan gemaakt werd. Vaak wordt u vanuit uw eigen ziekenhuis doorgestuurd naar het LUMC om te worden behandeld. De botafwijking zelf geeft zelden klachten. De eventuele pijn of bewegingsbeperking die u ervaart wordt door een andere aandoening veroorzaakt. De tumor zelf kan enige zwelling geven, slechts zelden pijnklachten. In zeer zeldzame gevallen is het bot waarin de tumor is gelegen dusdanig verzwakt dat het breekt.
De afwijking wordt vaak als eerste gezien op een röntgenfoto. Aanvullend dient een speciale MRI-scan te worden gemaakt, waarbij er een contrastmiddel in uw aders zal worden toegediend via een infuus. Dit onderzoek kan helpen het onderscheid tussen goedaardigheid en kwaadaardigheid te maken. Er wordt gekeken waar de tumor precies zit in het bot en hoe groot de tumor is.
Aangezien een ACT zich altijd tot het bot beperkt zijn er bij de lange pijpbeenderen geen andere weefsels of organen betrokken, in geval van ribben en het bekken kan dat echter wel het geval zijn.
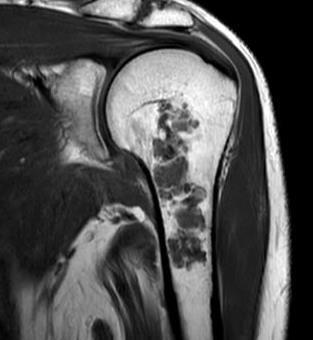
Figuur 1: Een atypische cartilagineuze tumor in een bovenarm (MRI-beeld)
Welke behandelingen zijn er mogelijk?
Vervolgen
Als het een kleine tumor betreft, die op een MRI weinig activiteit (agressiviteit) vertoont, kan ervoor gekozen worden niet te behandelen met een operatie, maar de afwijking over een lange tijd in de gaten te houden met het herhalen van röntgenfoto's of een MRI-scan. U zult na een bepaalde periode opgeroepen worden voor een nieuwe röntgenfoto en /of MRI-scan.
Operatieve behandeling door verwijdering
Indien de kraakbeentumor een bepaalde afmeting heeft of meer activiteit (agressiviteit) vertoont zal met u een operatie worden besproken. Bij deze operatie kan door een luikje te maken in het bot de tumor worden verwijderd. De afwijking wordt uitgekrabd met een scherpe lepel, ook wel curettage genoemd. Aanvullend volgt een behandeling met fenol (chemische stof die eventueel achtergebleven tumorcellen doodt) en vaak wordt de holte opgevuld met donorbot van de botbank. Soms wordt een metalen plaat met schroeven gebruikt ter versteviging van het bot. Dit om een eventuele botbreuk door verzwakking van het bot te voorkomen.
RFA (Radiofrequente Ablatie), via de afdeling Radiologie
Afhankelijk van de plaats van de kraakbeentumor krijgt een van de anesthesist een ruggenprik of narcose (algehele anesthesie). Hierna wordt door een radioloog, die gebruik maakt van een CT-scan, in de kraakbeentumor geprikt, waarna de tumor wordt verhit. Door de hitte zullen de tumorcellen worden gedood. Zie ook de informatiefolder RFA van een bottumor.
Deze behandeling wordt met name gebruikt wanneer er een kleine rest is achtergebleven na de behandeling met een curettage; de kans op een restant van de tumor is ongeveer 5%.
N.B.: Kraakbeentumoren zijn ongevoelig voor chemotherapie en radiotherapie (bestraling) omdat chemotherapie en radiotherapie alleen effectief is gebleken bij snel delende cellen en sterk bloedvatrijke tumoren. Dat is niet het geval bij een ACT. Deze tumor groeit (deelt) langzaam.
Na de operatie
Na de ingreep wordt u naar de uitslaapkamer gebracht. Hier wordt u zolang als nodig geobserveerd alvorens u weer terugkeert naar de verpleegafdeling. U krijgt instructies over pijnmedicatie, wondverband en -verzorging, houding en start met mobiliseren. Eventueel helpt de verpleegkundige en /of fysiotherapeut u daarmee.
Verzorging
U krijgt instructies voor de verzorging en bijv. indien van toepassing bij een overnachting zo nodig hulp van de verpleegkundige.
Wond
U krijgt in de meeste gevallen hechtingen die vanzelf oplossen. Ze hoeven niet te worden verwijderd. In geval van niet oplosbare hechtingen, worden ze na 2-3 weken op de polikliniek verwijderd.
Vertrek uit het ziekenhuis
Hiervoor verwijzen wij u ook naar de folder Uw ontslag.
Bij ontslag krijgt u de volgende zaken mee:
- Afspraak op de polikliniek Orthopedie
- Recept voor pijnmedicijnen en antitromboseprikjes
- Evt. overdracht voor de thuis zorg/verpleeghuis/ revalidatieplaats
- Evt. recept voor verbandmiddelen
Hoe kunt u zich op de behandeling voorbereiden?
De anesthesie
Met anesthesie wordt bedoeld: de wijze waarop u of de te opereren plaats verdoofd wordt tijdens de operatie. De anesthesist of narcosearts zal dit met u bespreken. U krijgt daarvoor een afspraak op het zogenaamde PreOperatieve Spreekuur (POS). Soms kan dat aansluitend aan het polikliniekbezoek Orthopedie. De anesthesist neemt een aantal zaken met u door, zoals type verdoving en medicijngebruik rondom de operatie. Eventueel worden er nog aanvullende onderzoeken gedaan.
In de folder Algemene informatie afdeling Anesthesiologie leest u nog enkele zaken die u ter voorbereiding op de operatie moet doen of laten. Denk hierbij aan het nuchter zijn voor operatie (vanaf middernacht tot de operatie mag u niets meer eten of drinken), het verwijderen van make-up, sieraden en/of uw kunstgebit. De anesthesist neemt dit met u door.
Gebruikt u medicatie (zoals bv bloedverdunners), overleg dan of u rondom de operatie hiermee moet stoppen.
Voorbereiding thuis
Het is verstandig u te realiseren tegen welke mogelijke zaken u aanloopt na de operatie. Welke zaken dat zijn, heeft uiteraard te maken met de plaats van de tumor en de soort operatie en nabehandeling die u krijgt. Daarnaast speelt een rol wat voor woonsituatie u heeft (denk aan traplopen bv). Bespreek met uw behandeld orthopedisch chirurg wat u kunt verwachten.
Bespreek vragen zoals
- Zijn er krukken nodig, en voor hoelang?
- Zijn er beperkingen in beweging te verwachten en hoelang houden die aan?
- In hoeverre kan ik na de operatie direct voor mijzelf zorgen, of moet er evt. (mantel)zorg worden geregeld?
N.B. : Indien u een niet-reanimeren verklaring heeft, neem deze mee naar het ziekenhuis.
Uw opname
Rondom de operatie wordt u opgenomen in het ziekenhuis. De duur is meestal maximaal 1 nacht. Meestal komt u op de dag van operatie nuchter op de afdeling.
De precieze datum van opname wordt aan u doorgegeven door het zogenaamde Opnamebureau.
Meer informatie over de opnameprocedure vindt u op webpagina uw opname van onze afdeling orthopedie.
De operatie
Er volgt een korte controleprocedure waarbij het gehele operatieteam samen met u doorloopt wat er gaat gebeuren. U krijgt van de anesthesist de benodigde verdoving. De anesthesist en de orthopedisch chirurg leggen u in de juiste positie. Daarna worden verdere voorbereidingen getroffen en zal de operatie van start gaan.
De duur is erg afhankelijk van het soort operatie (zie ook boven).
Wat is de prognose?
Genezingskans
De 5-jaars ziekte specifieke overleving (d.w.z. hoeveel patiënten na 5 jaar na de diagnose nog in leven zijn) bij een ACT is bij adequate behandeling 100%. Dit heeft te maken met het feit dat de tumor niet uitzaait. Bij de hoger gegradeerde chondrosarcomen is de prognose slechter.
Wat zijn de risico's, bijwerkingen of complicaties?
Wondinfectie
De kans hierop is klein. Over het algemeen zullen wondinfecties na 5 6 dagen zichtbaar zijn, soms later. Wondinfecties zijn zichtbaar door roodheid van de wond, pijn aan de wond en door temperatuurverhoging. Soms lekt de wond vocht of pus. Behandeling kan bestaan uit rust, antibiotica en soms zelfs een operatie. Geprobeerd wordt om een diepe infectie van het (donor)bot te voorkomen. Als er thuis meer roodheid en/of pijn optreedt, dient u contact op te nemen met de huisarts of de polikliniek Orthopedie. Voor contactgegevens zie onderaan deze folder.
Als u ergens op of in uw lichaam een infectie heeft, wees dan alert op veranderingen. Als de wond anders voelt, pijnlijker wordt, er anders uit gaat zien of als u het niet vertrouwt, neem dan direct contact op.
Trombosebeen
Patiënten die een orthopedische operatie hebben ondergaan, hebben meer kans op het krijgen van een trombosebeen (aderverstopping door bloedstolsel). Om dit te voorkomen krijgt u vanaf de operatie bloedverdunnende medicijnen (Fraxiparine) in injectievorm gedurende een bepaalde periode. U of uw naaste familie wordt geleerd de injecties zelf toe te dienen. Indien dt problemen oplevert, kan evt thuiszorg geregeld worden.
Nabloeding
Dit komt zeer zelden voor. De eerste 24 uur is de kans het grootst dat de wond nabloedt. U kunt dan een drukverband krijgen.
Roken
Roken vergroot de kans op complicaties bij het herstel. Zelfs wie tijdelijk stopt (van minimaal 4 weken voor de operatie tot ten minste 4 weken na de operatie), halveert die kans.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
Vervolg na behandeling
Nadat de tumor is verwijderd, zult u gedurende een langere periode onder controle blijven. U komt met enige regelmaat terug voor een röntgenfoto en/of scan. De uitslag wordt daarna door de orthopedisch chirurg met u besproken. Tevens hoort u wanneer u weer terug wordt verwacht.
In sommige gevallen kan bij een ACT de kraakbeentumor zelfs 10 jaar later weer terugkomen.
Behandelteam
De patiënt met een ACT wordt doorgaans doorverwezen naar een behandelteam met veel ervaring in de behandeling van deze aandoening. Er zijn vier behandelteams in Nederland actief te weten AMC in Amsterdam, UMCG in Groningen, UMCN in Nijmegen, en LUMC in Leiden. Het team bestaat uit een orthopeed, radioloog, patholoog.
Contact
Mocht u naar aanleiding van deze informatie nog vragen hebben dan kunt u daarmee terecht bij onderstaande telefoonnummers:
LUMC, algemeen 071-5269111
Polikliniek Orthopedie 071-5268003
Verpleegafdeling Orthopedie 071-5262099 / 071-5262065
Verpleegkundig specialist 071 - 5265015
Spoedeisende Hulp voor problemen buiten kantoortijden, via LUMC algemeen 071-5269111