Neurofibromatosis type 2 (NF2)
Deze informatie is opgesteld door de afdeling(en) Keel- Neus- en Oorheelkunde, Neurochirurgie, Radiotherapie en Klinische Genetica.
Wat is Neurofibromatosis type 2 (NF2)?
NF2 is een ziekte die goedaardige tumoren (gezwellen) in de hersenen en soms ook in het ruggenmerg veroorzaakt. Goedaardig wil zeggen dat de tumoren zich niet verspreiden door het lichaam en dat ze vaak langzaam groeien. De ziekte komt naar schatting maar bij 300 tot 400 mensen in Nederland voor en is dus erg zeldzaam. De plek en het aantal tumoren verschilt per patiënt. Verreweg de meeste mensen met NF2 ontwikkelen tumoren in het hoofd die langs de zenuwen van het evenwichts- en gehoororgaan liggen. Dit worden brughoektumoren genoemd. Zij kunnen gehoorverlies, suizen en evenwichtsklachten veroorzaken. Bij NF2 bestaat een groot risico op uiteindelijk doofheid, doordat de tumoren aan beide kanten van het hoofd voorkomen. De klachten die de andere tumoren geven zijn afhankelijk van de omvang en de plek waar deze zitten. Sommige tumoren veroorzaken soms helemaal geen klachten. Naast goedaardige tumoren, komen er heel af en toe ook oog- en huidafwijkingen voor bij NF2.
Hieronder staat een lijst van soorten tumoren en andere afwijkingen die het meest voorkomen bij NF2. Sommige van deze tumoren, zoals het meningeoom of het ependymoom, uiten zich bij NF2 op een andere manier dan bij mensen zonder NF2. De informatie die u hierover op bijvoorbeeld internet vindt, kan daardoor anders zijn. Ook wordt NF2 soms verward met NF1. De namen NF1 en NF2 lijken op elkaar, maar gaan over hele andere ziektes. NF1 is minder zeldzaam en geeft andere klachten.
Verschijnselen
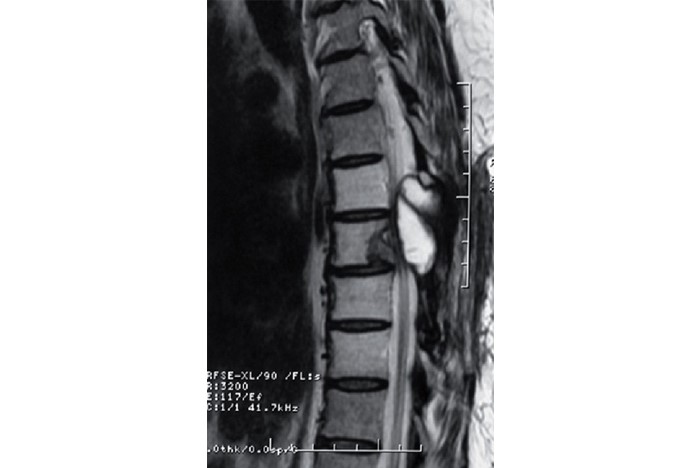
Schwannoom is een goedaardige tumor van de zenuwschede. De brughoektumor is het meest voorkomende schwannoom. Bij NF2 komt deze aan beide kanten van het hoofd voor. De symptomen hierbij zijn gehoorvermindering, soms gehooruitval, oorsuizen en instabiliteit of duizeligheid. De groei van deze tumoren is niet te voorspellen. Sommige groeien snel, andere staan relatief stil. Omdat er zenuwen door het hele lichaam voorkomen, kunnen schwannomen ook ergens anders voorkomen, zoals vlakbij en in het ruggenmerg. Een schwannoom in het ruggenmerg kan door druk op het ruggenmerg of de zenuwen die daar liggen pijn, gevoelloosheid of verlammingsverschijnselen geven (figuur 2).
Schwannomen kunnen heel soms ook optreden in de huid. Ze liggen dan als kleine licht verheven plekjes in of juist onder de huid. Ze geven geen neurologische symptomen en kunnen doorgaans zonder veel problemen verwijderd.
Meningeoom is een tumor van het hersenvlies. Deze tumoren kunnen zowel in het hoofd als bij het ruggenmerg voorkomen. De klachten die men hiervan kan krijgen zijn heel divers en afhankelijk van waar ze zich bevinden. Ze lijken soms op de symptomen van schwannomen. Heel soms gaan ze gepaard met een epileptische aanval.
Ependymoom is een tumor die ontstaat uit ependymcellen, die in de hersenen en het ruggenmerg voorkomen. Bij NF2 ontstaan deze tumoren in het ruggenmerg waarbij er soms meerdere aanwezig zijn. Ze geven klachten die lijken op die van schwannomen, als ze op andere structuren in het ruggenmerg gaan drukken.
Staar is een oogaandoening die leidt tot minder scherp zien. Het is een ziekte die veel voorkomt, ook bij mensen die geen NF2 hebben. Mensen met NF2 die staar krijgen, krijgen dit vaak wel op jonge leeftijd. Het heeft zelden effect op het gezichtsvermogen.
Huidkenmerken kunnen zich op verschillende manieren uiten. Bijvoorbeeld door een zwelling in de huid of een huidverkleuring (café au lait). Ze zijn vaak onschuldig, maar kunnen heel soms klachten geven.
N.B. dit is geen volledige lijst, maar een opsomming van de meest voorkomende afwijkingen bij NF2.
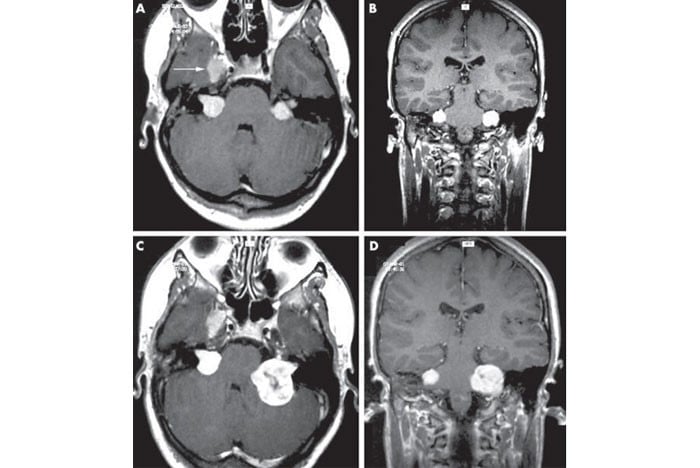
Figuur 1 (links). MRI-scan van een patiënt met aan beide zijden (in het wit) brughoektumoren.
Figuur 2 (rechts). MRI-scan van een schwannoom in het ruggenmerg.
Oorzaak
Bij NF2 wordt door een mutatie (fout) in het DNA de groei van bepaalde cellen niet geremd. Als cellen een ongeremde groei laten zien, dan wordt dit een tumor genoemd. In het geval van NF2 zijn deze goedaardig.
NF2 is een erfelijke ziekte. Ongeveer de helft van de mensen met NF2 heeft de ziekte geërfd van een ouder, bij de andere helft is er sprake van een nieuwe, spontane mutatie (fout in het DNA). Een spontane mutatie heeft consequenties voor de persoon zelf en de kinderen van die persoon, maar niet voor andere familieleden.
Een deel van de mensen met een spontane mutatie, heeft deze mutatie in mozaïekvorm. Dat wil zeggen dat niet alle lichaamscellen de mutatie bevatten, omdat de mutatie later in de embryonale ontwikkeling is opgetreden. De mutatie wordt in dat geval vaak niet in bloed teruggevonden en de kans dat het wordt doorgegeven aan het nageslacht is meestal veel kleiner dan 50%.
De klinisch geneticus (de erfelijkheidsarts) kan de erfelijkheid van NF2 en de mogelijkheden van DNA-onderzoek met u bespreken. Hierbij worden ook de controleadviezen voor u en uw familieleden besproken. De uitslag van deze testen is vaak pas na enkele maanden bekend. Wij adviseren u om bij een kinderwens altijd langs te gaan bij de klinisch geneticus, zodat u goed geïnformeerd kunt worden over het risico op NF2 voor uw (toekomstige) kinderen.
Hoe wordt vastgesteld dat u NF2 hebt?
Door een MRI-scan van het hoofd en de wervelkolom te maken, kunnen tumoren opgespoord worden die bij NF2 horen. Verder kunnen er afwijkingen van de ogen de huid gevonden worden. Hiermee kan de diagnose NF2 gesteld worden. Ten slotte kan bloed- of tumoronderzoek ook aantonen of u NF2 hebt. Dit laatste onderzoek kan u ook meer informatie geven over de erfelijkheid van de ziekte.
Soms is het lastig om de diagnose NF2 te stellen, bijvoorbeeld omdat er nog relatief weinig tumoren zijn. Of omdat er geen mutaties in uw bloed gevonden kunnen worden. Helaas kan er soms geen definitieve uitspraak gedaan worden over de diagnose en moet de tijd uitwijzen of tumoren zich gaan ontwikkelen die bij NF2 passen.
Welke behandelingen zijn er mogelijk?
Er is nog geen genezing mogelijk voor NF2. Wel kan de ziekte vertraagd worden. Daarnaast kunnen de symptomen bestreden worden. Denk hierbij bijvoorbeeld aan het verbeteren van het gehoor. De behandeling van NF2 verschilt per tumor. Deze folder zal voornamelijk ingaan op de behandeling van de brughoektumoren.
Wait & scan
Vaak begint de behandeling met afwachten en regelmatig MRI-scans en gehoortesten afnemen. Dit wordt wait & scan genoemd. Elke therapie kent risico’s en bijwerkingen, daarom proberen we dit zo lang mogelijk uit te stellen. De MRI-scan wordt besproken in een team van artsen van verschillende specialismen in een multidisciplinair overleg (MDO). Hieruit volgt een weloverwogen behandeladvies. Bij deze besluitvorming zijn de KNO-arts, neurochirurg, neuroloog, radioloog, oncoloog, psycholoog en oogarts betrokken. De behandeling zal doorgaans afhangen van het beloop van uw klachten, de groei, de omvang en het aantal tumoren. Vanzelfsprekend is ook de mening van de patiënt belangrijk.
Als er een behandeling nodig is, dan kan deze bestaan uit een operatie, radiotherapie of medicijnen. Bij een operatie wordt de tumor (deels) verwijderd. Bij radiotherapie wordt met bestraling geprobeerd de tumor tot stilstand te brengen.
Het doel is dus om de groei te stoppen, met zo min mogelijk bijwerkingen. In sommige gevallen kan ook een behandeling met medicijnen de groei van de tumoren afremmen om zodoende de ziekte te vertragen.
Operatie
Een operatieve behandeling van de brughoektumor(en) is soms niet te vermijden. Helaas is dit niet zonder risico’s. De zenuwen die het meeste risico lopen bij een operatie zijn de gehoorzenuw, de aangezichtszenuw en de gevoelszenuw van het gelaat. Afhankelijk van waar de tumor zich bevindt, zijn er nog andere risico’s. Dit komt omdat sommige tumoren in de buurt liggen van de slik-, stem- en/of schouderzenuw. Operaties in dit gebied zijn gecompliceerd en kunnen het beste worden uitgevoerd door een team van KNO- en neurochirurgen die speciale ervaring hebben met tumorchirurgie in de schedelbasis. Zij kunnen ook de nazorg leveren.
Naast de brughoektumor, hebben de overige tumoren (andere schwannomen, meningeomen en ependymomen) soms ook een operatie nodig. Deze operaties geven wisselende risico’s, afhankelijk van de plek en omvang van de tumor.
Radiotherapie
Een andere behandeloptie is radiotherapie (bestraling). Doel van de bestraling is om tumorcellen te doden, waardoor deze stoppen met groeien. Van een bestraling zelf voelt u niets. In het LUMC verdelen we de bestraling over 5 of 28 dagen (gefractioneerde stereotactische radiotherapie). Hiervoor komt u 5 dagen per week gedurende één of meerdere weken naar het ziekenhuis.
Chirurgie en radiotherapie voor de brughoektumor zijn lastig te vergelijken en er is nog onvoldoende bekend over welke behandeling de beste optie is.
Waarschijnlijk verschilt dit per patiënt. Beiden behandelopties hebben voor- en nadelen die u met uw behandelend artsen kunt bespreken.
Met de technologische vooruitgang wordt radiotherapie steeds preciezer. Hierdoor zal de schade op het omliggende gezonde weefsel in de toekomst waarschijnlijk nog minder worden. Het is nog onbekend of bestralen met protonen van voordeel is.
Behandeling met medicijnen
Het is soms mogelijk om NF2 te behandelen met een medicijn (angiogeneseremming - Avastin). Dit nieuwe medicijn gaat de vorming van bloedvaten tegen. Hierdoor kunnen de tumoren minder goed groeien. Dit kan er ook voor zorgen dat de klachten minder worden. Als u een kinderwens hebt, moet u eerst langs een gynaecoloog gaan voordat deze behandeling gestart wordt. Dit middel wordt door een medisch oncoloog voorgeschreven.
Al deze behandelingen hebben voordelen, maar ook nadelen en zeker risico’s. Dit dient telkens goed te worden overwogen. De arts bespreekt dit uitgebreid met de persoon in kwestie.
Behandeling van het gehoorverlies
Er zijn verschillende opties mogelijk bij gehoorverlies. Voorbeelden hiervan zijn een gehoorapparaat, liplezen en gebarentaal. Deze mogelijkheden kunnen een groot positief effect hebben op de kwaliteit van leven.
Ook kunnen er met een operatie implantaten in het slakkenhuis of de hersenstam worden geplaatst. Deze kunnen, soms beperkt en/of tijdelijk, voor een verbetering van het gehoor zorgen. Deze implantaten worden cochleaire implantaten (CI) en auditory brainstem implants (ABI) genoemd.
Ondanks de enorme technologische vooruitgang, zijn er toch maar beperkte mogelijkheden om daadwerkelijk een veel beter gehoor te krijgen. In het LUMC is ruime ervaring met CI en steeds meer ervaring met ABI.
Psychologische begeleiding
NF2 heeft een grote impact op iemands leven. Om u hierbij extra te ondersteunen, is er psychologische begeleiding mogelijk. U kunt dit te allen tijde aangeven bij uw behandelend arts.
Contact
Coördinatie NF2 LUMC
Schedelbasis Centrum Leiden
Tel. 071-526 17 12 dinsdag en donderdagochtend van 09.00-12.00
Links
Patiëntenvereniging: NFVN
De Neurofibromatose Vereniging Nederland (NFVN) is een vereniging voor en door mensen die direct of indirect met neurofibromatose (NF) te maken hebben. NF is een categoraal begrip en staat voor NF1, NF2 en Schwannomatose. De vereniging komt op voor de belangen van de NF-patiënt en is actief betrokken bij maatschappelijke en medische ontwikkelingen die betrekking hebben op deze aandoening. De Neurofibromatosevereniging Nederland stelt zich onder andere ten doel patiënten en iedereen die direct of indirect met neurofibromatose te maken hebben met elkaar in contact te brengen en wegen te zoeken om hun belangen optimaal te behartigen. Op regionaal niveau wordt het contact met lotgenoten vormgegeven in regionale contactgroepen. Daarnaast worden door de NFVN ook landelijke contactdagen en een jaarlijks symposium georganiseerd.
Neurofibromatose Vereniging Nederland
Postbus 53386
2505 AJ Den Haag
E-mail: info@neurofibromatose.nl