Obstetrisch Plexus Brachialis letsel
Deze informatie is opgesteld door de afdeling(en) Orthopedie.
Wat is Obstetrisch Plexus Brachialis letsel?
Als uw kind een operatie moet ondergaan, is het van belang dat u de gang van zaken rond de operatie goed hebt begrepen. Bespreek daarom na het lezen van deze folder en vóór de operatie al uw vragen en zorgen met de arts. Pas dan kunt u uw toestemming voor de operatie geven.
Na het lezen van deze folder en een gesprek met uw arts zou u eigenlijk een antwoord moeten weten op vragen als:
- Wat zijn de beweegredenen van mijn arts om bij mijn kind een operatie voor te stellen?
- Zijn er eventueel andere behandelingsmogelijkheden?
- Wat wordt er bij de operatie gedaan?
- Wat zijn de complicaties van de operatie?
- Welk resultaat mag ik van de operatie verwachten?
- Is ziekenhuisopname noodzakelijk en zo ja: hoelang kan de opname duren?
- Wat staat mij, als ouder, te wachten in de herstelfase na de operatie?
Obstetrisch Plexus Brachialis letsel: Wat zijn de verschijnselen en klachten?
Indien het Plexus Brachialis letsel na de geboorte ernstig was en niet spontaan hersteld is, heeft er meestal al een zenuwherstel (zenuwtransplantatie) operatie plaats gevonden. De schouderfunctie blijft na deze eerste operatie helaas beperkt. Ten gevolge van een Plexus Brachialis letsel ontstaat namelijk een zogenaamde endorotatie contractuur van de schouder. Dit betekent dat de arm in het schouder-gewricht naar binnen gedraaid staat. Figuur 1 is een afbeelding van het schoudergewricht.
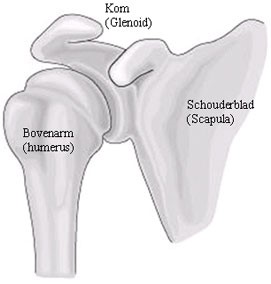
Het schoudergewricht bestaat uit het bovenste deel van de bovenarm (humerus), de kop, en het kommetje (glenoid) van het schouderblad (scapula). Door een Plexus Brachialis letsel ontstaat er ten gevolge van de zenuwschade een verstoorde balans tussen vrijwel normale spieren en ernstig aangedane spieren rond het schoudergewricht. De arm/ onderarm en hand kunnen niet of onvoldoende van het lichaam af worden bewogen. Hierdoor kan b.v. het hoofd moeilijk of niet bereikt worden, voorwerpen voor het lichaam kunnen niet gepakt worden en als de kinderen ouder zijn ontstaan problemen met b.v. de persoonlijke verzorging (b.v. haar kammen etc).
MRI-onderzoek
Om de mate van gewrichtsvervorming te beoordelen wordt altijd eerst een MRI-onderzoek verricht. Deze magneet scan (MRI) is niet schadelijk, wel krijgt uw kind, indien jonger dan 8 jaar, een roesje (lichte narcose), omdat hij/zij ongeveer 1 uur stil moet liggen voor dit onderzoek.
Figuur 2a laat een MRI-scan zien van een normale schouder en figuur 2b van een vervormde plexus schouder.
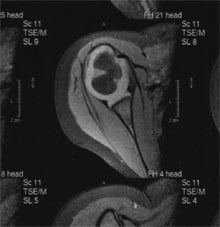
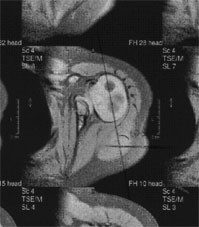
Figuur 2a: MRI-scan normale schouder Figuur 2b: MRI-scan vervormde plexus schouder
Welke behandelingen zijn er mogelijk?
Het doel van alle vervolgbehandelingen na de eerste zenuwhersteloperatie is, de functie van de gehele arm zo goed mogelijk te maken, om er de dagelijkse dingen beter mee te kunnen doen en om problemen in de toekomst te voorkomen. De arm zal echter nooit normaal worden.
De vervolgbehandeling bestaat allereerst uit oefentherapie, bedoeld om het naar buiten draaien van de arm in het schoudergewricht (de exorotatie) te verbeteren.
Als de balans van de spieren te veel verstoord is zal oefenen geen effect meer hebben. In dat geval is er, bij functionele beperkingen, een operatie nodig.
Welke operatieve behandelingen zijn mogelijk?
Verlengings- & peesverplaatsingsoperatie
(Release- & transpositie)
Wanneer de arm niet naar buiten kan draaien wordt dit verholpen met een verlengingsoperatie (release) in combinatie met een peesverplaatsingsoperatie (peestranspositie). Tijdens deze operatie worden zowel het te strakke kapsel als pezen verlengd, en worden de pezen zodanig verplaatst dat de naar-binnen-draaispieren (endorotatoren) naar-buiten-draaispieren (exorotatoren) en arm-hef-spieren (abductoren) worden. Hierdoor kan uw kind zelf de arm van het lichaam af en omhoog bewegen (een actieve beweging).
Het naar binnen draaien (hand op de rug) zal na de operatie minder zijn.
Verlengingsoperatie (release)
Afhankelijk van het lichamelijk onderzoek en het resultaat van de MRI, kan het in sommige gevallen voldoende zijn om alleen de verlengingsoperatie uit te voeren waarbij het te strakke kapsel en de pezen verlengd worden zodat de arm weer naar buiten kan draaien. Bij deze operatie wordt er vanuit gegaan dat de naar-buiten-draai spieren van de arm (exorotatoren) voldoende herstellen om deze beweging te kunnen maken. Na deze operatie kan de arm weer passief (door de fysiotherapeut en door u als u oefent met uw kind) naar buiten gedraaid (exorotatie) worden. Gedurende het jaar na deze operatie blijkt of de passieve beweging wordt overgenomen door het kind in een actieve beweging (het kind maakt zelf de beweging). Is dat niet het geval, dan wordt alsnog geadviseerd om de peesverplaatsing te doen.
Hoe kunt u zich op de behandeling voorbereiden?
MRI
Uw kind wordt in dagopname opgenomen voor een MRI-onderzoek. Aan het eind van de dag mag uw kind mee naar huis.
Peesverplaatsingsoperatie
Bij een verplaatsingsoperatie wordt uw kind de dag voor de operatie opgenomen en mag de dag na de operatie naar huis.
Verlengingsoperatie
Indien alleen een verlengingsoperatie plaatstvindt, kan dat in dagopname.
De anaesthesie
Met anaesthesie wordt bedoeld: de wijze waarop uw kind in slaap wordt gebracht tijdens de operatie. Bij kinderen wordt er altijd gekozen voor algehele anaesthesie.
In de folder Informatie over anesthesie leest u nog enkele zaken die u ter voorbereiding op de operatie moet doen of laten. Hierbij wordt gedoeld op het nuchter zijn voor operatie (vanaf middernacht tot de operatie mag uw niets meer eten of drinken). De anaesthesioloog neemt dit met u door.
Wat zijn de risico's, bijwerkingen of complicaties?
Mogelijke complicaties van de operatie
Wondinfectie: De kans hierop is uitermate klein (<0.5%) Gipsklachten: Neem contact op met de gipskamer, tel. 071-526 3038.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
Na de operatie
Na de operatie bevindt het litteken zich bij de peesverplaatsingsoperatie aan de achterzijde van de romp en schouder. Bij het verlengingsdeel van de operatie bevindt het litteken zich aan de voorzijde van de schouder. Soms kan het ook aan de achterzijde van de romp voorkomen. Dit wordt tijdens de operatie bepaald.
Zowel na een verlengingsoperatie als na een peesverplaatsingsoperatie krijgt uw kind een romp-arm gips, het zgn. “Hallo-gips” (zie figuur 3), waarbij de arm in de tijdens de operatie bereikte stand gehouden wordt. Heeft er een peesverplaatsingsoperatie plaats gevonden, dan zal dit gips meestal 6 weken gegeven worden. Bij alleen de verlengingsoperatie is dit meestal 4 weken.
Bij de eerste poliklinische controle wordt het gips op de gipskamer van de polikliniek Orthopedie (K2-Q) verwijderd. De schouder en arm zijn dan erg stijf. Uw kind kan dan beginnen met oefeningen via de kinderfysiotherapeute. Hiervoor krijgt u van de arts op de gipskamer een verwijzing met oefeninstructie mee. Het beste is om deze afspraak met de kinderfysiotherapeute te maken bij thuiskomst uit het ziekenhuis (na de opname). Ons advies is om te starten met fysiotherapie binnen 5 dagen na het verwijderen van het gips.
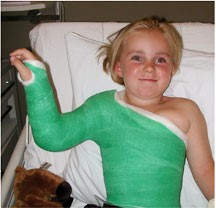
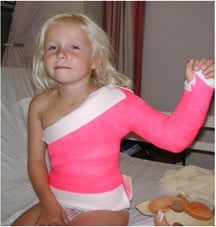
Figuur 3 Figuur 3 Hallo-gips
Kinderfysiotherapie
De kinderfysiotherapie kan binnen 3 tot 5 dagen na de operatie starten met oefeningen.
Na een verplaatstingsoperatie moet na het verwijderen van het gips actief en passief geoefend worden. Na een verlengingsoperatie kan er zowel actief als passief geoefend worden. Het belangrijkste is om de verkregen functie te onderhouden.
Waar moet u op letten na uw behandeling?
Verzorging
Met dit gips mag uw kind vrijwel alles doen. Het is natuurlijk niet mogelijk om te douchen of te baden.
Pijn
De pijnstilling wordt op de operatiedag afgesproken via de anesthesioloog. Bij ontslag naar huis wordt soms paracetamol voor de thuissituatie geadviseerd.
Wond
De hechtingen zijn vrijwel altijd onderhuids en lossen dus vanzelf op.
Contact
Telefoonnummers:
LUMC, algemeen: 071 - 526 9111
Verpleegafdeling:
- Orthopedie: 071-526 2099
- Centrum Eerste Hulp: 071-526 2065
- Gipskamer: 071-526 3038