Lynch-syndroom
Deze patiëntenfolder is opgesteld door de afdeling Maag-, Darm en Leverziekten
Wat is Lynch-syndroom?
Het Lynch-syndroom is een erfelijke aandoening, die een verhoogde kans geeft op het ontstaan van darmkanker. Ook is de kans iets groter op het krijgen van kanker in de dunne darm, urinewegen en mogelijk in de maag. Bij vrouwen is er ook een grotere kans op het ontstaan van kanker in de baarmoeder, eierstokken, dunne darm, urinewegen en mogelijk in de maag.
Bij ongeveer 5 procent van alle darmkankerpatiënten wordt de ziekte veroorzaakt door het Lynch-syndroom. Darmkanker ontstaat bij deze patiënten vaak op jongere leeftijd dan bij patiënten met een niet-erfelijke vorm van darmkanker.
Verschijnselen
Het hebben van een erfelijke aanleg voor het Lynch syndroom zorgt niet meteen voor klachten. Deze ontstaan pas als zich een tumor ontwikkelt in de darm, de baarmoeder of in de eierstokken.
Als u darmkanker krijgt, kunt u last krijgen van een veranderde stoelgang, bloed en/of slijm bij de ontlasting, krampende buikpijn of de aandrang om telkens te moeten plassen of poepen. Ook vermoeidheid kan optreden.
Een klacht die gepaard gaat met baarmoederkanker is veel vaginaal bloedverlies en bloedverlies buiten de menstruatieperiode. Neem in dat geval altijd contact op met uw behandelend arts.
Eierstokkanker geeft pas in een vergevorderd stadium klachten. Zo kan uw buik dikker worden door de groeiende tumor of door vochtophoping. Door de darm en de baarmoeder regelmatig te onderzoeken, wordt kanker mogelijk in een vroeg stadium opgespoord.
Oorzaak
Genen bevatten de informatie voor onze erfelijke eigenschappen. Bij mensen die een erfelijke aanleg hebben voor het Lynch-syndroom, is er een aangeboren fout – een mutatie - aanwezig in een deel van het erfelijk materiaal dat verantwoordelijk is voor het opsporen en herstellen van DNA-fouten. Bij het Lynch-syndroom gaat het om de genen MLH1, MSH2, MSH6, PMS2 en EPCAM.
Niet alle mensen met een mutatie in een van deze genen krijgen daadwerkelijk kanker. Hoe groot de kans op darmkanker is, hangt af van in welk gen er een fout zit. Deze kans varieert van 25 tot 70 procent. Iemand met een mutatie in het MLH1- of MSH2-gen heeft een grotere kans op het krijgen van kanker dan iemand met een mutatie in het MSH6- of PMS2-gen.
Waarom u bij ons in goede handen bent

Onze specialisten van de betrokken afdelingen werken nauw samen om de zorg die u krijgt zo goed mogelijk af te stemmen. Die samenwerking is belangrijk, want zo krijgen we een goed beeld van u en kunnen we beter inspelen op uw medische en persoonlijke situatie. Samen met u bespreken de artsen of u een behandeling nodig hebt en welk advies het beste past bij uw situatie. U kunt uw familie laten inlichten, omdat het Lynch-syndroom erfelijk is en zij het ook mogelijk hebben. Klinisch genetici zorgen dat u een goed advies voor een darm- en baarmoederonderzoek krijgt.
Expertise
In universitair medische centra kan een erfelijke aanleg voor darmkanker en baarmoederkanker worden vastgesteld. Het LUMC heeft veel expertise op dit gebied. Ons ervaren team van genetici, pathologen, MDL-artsen en gynaecologen is bedreven in het herkennen en informeren van patiënten met het Lynch-syndroom én in het proberen te voorkomen dat zij darm- of baarmoederkanker ontwikkelen. Dat gebeurt door regelmatig de dikke darm en de baarmoeder te controleren.
Wetenschappelijk onderzoek naar het Lynch-syndroom
Om de kennis over het Lynch-syndroom te vergroten doen we wetenschappelijk onderzoek, zowel klinisch als basaal (laboratoriumonderzoek). We onderzoeken onder meer de kans op het krijgen van kanker en de leeftijd waarop dat gebeurt. Ook kijken we naar de verschillen hierin tussen patiënten. We komen zo steeds meer te weten over deze aandoening en stemmen de controles beter af om kanker te voorkomen. In het laboratorium onderzoeken wij tumoren, om deze beter te herkennen en om te voorspellen of een behandeling of therapie aanslaat. Ook kijken wij naar de verschillen op DNA-niveau bij mensen met het Lynch-syndroom. Zo bepalen wij welke DNA-veranderingen een grotere, kleinere of juist geen kans geven op het krijgen van kanker.
U kunt om meerdere redenen bij ons terecht voor een diagnose. Als u klachten begint te ontwikkelen die mogelijk duiden op het Lynch-syndroom, maar ook als de ziekte in uw familie voorkomt en u wilt weten waar u aan toe bent. Via genetisch onderzoek kunnen we bepalen of u de erfelijke aanleg heeft.
Afspraak maken voor diagnose
Voor een eerste afspraak bij een van onze specialisten hebt u een verwijzing nodig van uw huisarts of van uw eigen specialist. Zodra u bent doorverwezen, nemen wij contact met u op om een afspraak te maken. U hoeft daar zelf niets voor te ondernemen. Voorafgaand aan uw afspraak stuurt de MDL-afdeling u een vragenlijst die u thuis moet invullen. Als u deze opstuurt, ligt uw stamboom klaar tijdens uw eerste afspraak.
Blijkt u het Lynch-syndroom te hebben en dus een verhoogde kans op het krijgen van darmkanker? Dan kunt u op korte termijn bij een MDL-arts terecht voor een afspraak.
Komt het Lynch-syndroom in uw familie voor en wilt u weten of u de aandoening heeft? Geef dat aan bij uw huisarts, die kan u doorverwijzen naar een van onze specialisten. Het is mogelijk om met een DNA-onderzoek aan te tonen of u het Lynch-syndroom heeft.
Onderzoek bij de verdenking op het Lynch-syndroom
Uw eerste afspraak heeft u met een klinisch geneticus of een klinische geneticus in opleiding. Hij of zij bespreekt met u welk onderzoek nodig is. Vaak is het nodig om medische gegevens van uzelf en/of uw familieleden op te vragen. Daarvoor krijgt u toestemmingsformulieren – inclusief een retourenvelop - mee naar huis, die u aan uw familieleden kunt geven.
Heeft u een tumor laten verwijderen? Dan kan een patholoog de weggehaalde tumor bestuderen om te kijken of u wellicht het Lynch-syndroom heeft. Als de kans bestaat dat u het Lynch-syndroom of een andere vorm van erfelijke darmkanker heeft, dan kunt u in overleg met de klinisch geneticus een DNA-onderzoek laten doen. Daarvoor wordt bloed bij u afgenomen. Wij gaan vervolgens op zoek naar de precieze erfelijke oorzaak.
DNA-onderzoek
Als u een DNA- of genetisch onderzoek overweegt, hebt u eerst een afspraak met een klinisch geneticus. Deze wordt soms gevolgd door een gesprek met een psycholoog. U krijgt uitgebreide uitleg over de aandoening en we nemen de tijd om samen met u te bespreken wat het voor u en uw familieleden kan betekenen als een DNA-test een mutatie in uw genen aantoont.
Wij bieden tevens psychologische begeleiding aan bij persoonlijke keuzes die u moet maken. Het kan zijn dat uw familieleden belang hebben bij de uitkomst van het erfelijkheidsonderzoek. In dat geval vragen wij u uw familie te informeren. Wij helpen u daarbij door een informatiebrief mee te geven.
Uitslag van het onderzoek
Genetisch onderzoek is ingewikkeld en neemt veel tijd in beslag. Gemiddeld duurt het 8 weken voordat we u kunnen vertellen wat de uitslag is van het DNA-onderzoek. U krijgt hiervoor een afspraak bij de klinisch geneticus. Ook krijgt u een samenvatting thuisgestuurd van het erfelijkheidsonderzoek. Als u daarna nog vragen heeft, kunt u contact opnemen om bijvoorbeeld een nieuwe afspraak te maken.
Welke behandelingen zijn er mogelijk?
Het is op dit moment nog niet mogelijk om het Lynch-syndroom te genezen. Wel kan een mogelijke tumor worden voorkomen of vroegtijdig worden opgespoord. Onze specialisten stellen samen met u een behandelplan op, zodat u de best mogelijke zorg krijgt.
Welke behandelingen zijn er mogelijk?
De keuze voor een behandeling hangt af van de klachten en symptomen die u hebt, maar vooral ook van uw eigen wensen. Ons medisch team stelt met u een behandeladvies op en bespreekt dit met u en uw naasten. We nemen de voor- en nadelen van alle behandelmogelijkheden met u door. Uiteindelijk is de beslissing om met een behandeling te starten altijd aan u. Geeft u het ook gerust bij de arts aan als u tijd nodig hebt om hierover na te denken.
Controle van de darm
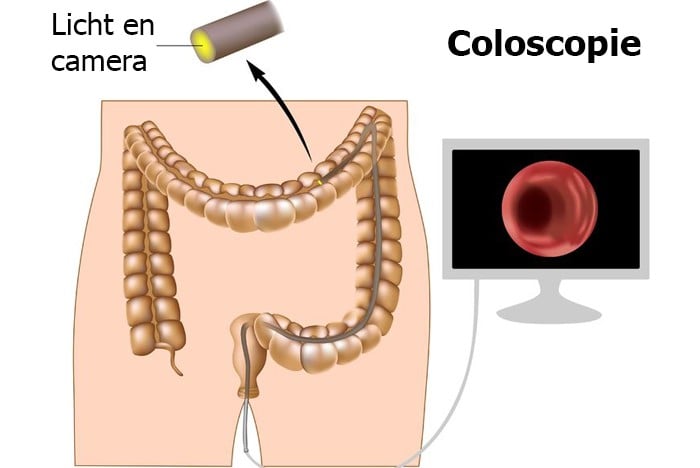
Iemand met de erfelijke aanleg voor het Lynch-syndroom heeft een kans van 25 tot 70 procent om darmkanker te krijgen. Dit hangt af van waar de fout in het erfelijk materiaal zich bevindt. Bij een mutatie in het PMS2-gen is de gemiddelde kans op het krijgen van darmkanker een stuk lager. We geven wel hetzelfde advies: laat vanaf uw 25e jaarlijks of tweejaarlijks de darmen controleren. Dat gebeurt met een coloscopie, waarbij een internist of MDL-arts de binnenkant van de dikke darm bekijkt. De arts zoekt dan naar een darmpoliep, een woekering van het slijmvlies in de darm. Deze zal de arts verwijderen. Zo voorkomen we dat een poliep kwaadaardig wordt. Hierdoor daalt de kans op darmkanker aanzienlijk.
Mocht er toch darmkanker ontstaan, dan heeft u de keuze om de tumor en een omringend deel van de darm te laten verwijderen. De kans dat de darmkanker terugkeert, is namelijk groter als u het Lynch-syndroom hebt. De betrokken medisch specialisten geven u uitleg over de voor- en nadelen van de verschillende soorten operaties, zodat u een weloverwogen besluit kunt nemen.
Controle van baarmoeder en eierstokken
Vrouwen met de erfelijke aanleg voor het Lynch-syndroom hebben een grotere kans op het krijgen van baarmoeder- en eierstokkanker. Als de erfelijke aanleg bij u is vastgesteld en u zit in de leeftijdscategorie van 40 tot 60 jaar, dan wordt u doorverwezen naar een gynaecoloog. Hij of zij bespreekt met u de mogelijkheid van een jaarlijks onderzoek om een eventuele tumor in een zo’n vroeg mogelijk stadium op te sporen. Dit onderzoek – een zogeheten ‘screening’ - bestaat uit een bloedonderzoek en een vaginale echografie, waarbij een echo wordt gemaakt van de baarmoeder en eierstokken.
Het is ook mogelijk om wat baarmoederweefsel weg te halen. Dat kan in de polikliniek gebeuren, zodat u niet hoeft te worden opgenomen. Met zo’n onderzoek proberen we vroegtijdig eventuele kankercellen op te sporen in de baarmoeder. De gynaecoloog bespreekt met u of het zinvol is om baarmoederweefsel weg te laten halen. Dat gebeurt meestal als u al last heeft van bepaalde klachten, zoals onregelmatig bloedverlies. Ook als u geen klachten heeft, raadt de gynaecoloog soms dit onderzoek aan. Een vroeg stadium van baarmoederkanker kan namelijk weinig tot geen klachten geven.
Preventieve operatie
U kunt uw baarmoeder en eierstokken ook preventief laten verwijderen. Hierdoor wordt het risico op baarmoederkanker weggenomen en de kans op eierstokkanker drastisch verlaagd naar zo’n 1 procent. Daarvoor moet u wel een operatie ondergaan. Hoe deze precies verloopt, zal de gynaecoloog met u bespreken. Afhankelijk van uw leeftijd kan het zijn dat u vroegtijdig in de overgang komt. De gynaecoloog bespreekt met u de afweging om te kiezen voor een screening of een preventieve ingreep.
Controle van de maag
Lynch-syndroom kan een grotere kans op maagkanker met zich meebrengen. Daarom adviseren onze medisch specialisten om een eenmalig onderzoek te laten doen naar de aanwezigheid van een specifieke maagbacterie. Indien nodig, is deze bacterie te behandelen met een antibioticakuur.
Hoe kunt u zich op de behandeling voorbereiden?
- Neemt u een recente medicatielijst mee als u een afspraak heeft met de MDL-arts of gynaecoloog, zodat zij precies weten welke medicijnen u momenteel gebruikt. Weet u niet precies wat u gebruikt? Dan kunt u een medicatielijst bij uw apotheek ophalen.
- Zit u nog met vragen ter voorbereiding op uw onderzoek of een behandeling? Neem dan contact op met uw behandelaar.
Wat is de prognose?
Als u het Lynch-syndroom heeft, is het geven van een prognose erg moeilijk. Het is niet met zekerheid te zeggen of u later daadwerkelijk kanker ontwikkelt.
Mensen met Lynch-syndroom hebben een kans van 25 tot 70 procent om dikke darmkanker te krijgen. Het hangt onder meer af van waar de aangeboren fout in uw DNA zich bevindt. Dat geldt ook voor het ontwikkelen van andere vormen van kanker, zoals baarmoeder- en eierstokkanker. De gemiddelde leeftijd waarop dikke darmkanker wordt ontdekt, is vaak tussen de 40 en 60 jaar. Daarnaast bestaat het risico op het ontwikkelen van een tweede darmtumor. Als u het Lynch-syndroom heeft, is de kans op het krijgen van baarmoederkanker tussen de 15 en 55 procent. Het risico op het ontwikkelen van eierstokkanker is ongeveer 10 procent.
Enkele studies laten zien dat bij een mutatie in het PMS2-gen, het risico op darmkanker tussen de 5 en 35 procent ligt. De kans op baarmoederkanker is dan tussen de 3 en 30 procent. Voor andere vormen van kanker is niet bekend wat de risico’s zijn. Ook voor mensen met een mutatie in het MSH6-gen is de kans om darm- of baarmoederkanker te ontwikkelen waarschijnlijk lager dan hierboven genoemd voor Lynch syndroom in het algemeen. Verder onderzoek moet dat duidelijk maken. Ook zal dan worden bekeken of een preventieve operatie van de baarmoeder en eierstokken wel of niet zinvol is.
Het is wel bekend dat als u het Lynch-syndroom heeft en darmkanker krijgt, u een betere prognose heeft dan iemand die darmkanker krijgt zonder dat hij of zij het Lynch-syndroom heeft. Patiënten met het Lynch-syndroom overwinnen vaker de kanker. Dit komt deels doordat we de kanker meestal in een vroeg stadium ontdekken. Ook herkent het eigen afweersysteem waarschijnlijk eerder de kankercellen, doordat de tumor veel DNA-fouten bevat. Daardoor vallen de afweercellen eerder de tumor aan. De kans is kleiner dat de tumor verder groeit en uitzaait naar andere organen.
Meedoen aan wetenschappelijk onderzoek
In het LUMC doen we veel onderzoek naar het Lynch-syndroom om verschillende vragen te kunnen beantwoorden. We kijken onder meer naar hoe groot het risico is om kanker te ontwikkelen, hoe vaak patiënten langs dienen te komen voor een controle en hoe de kanker het beste kan worden opgespoord. Ook is er in het LUMC een Biobank, waar biomaterialen – zoals bloedplasma, stukjes weefsel, losse cellen en urine – liggen opgeslagen. Het kan zijn dat u wordt gevraagd of u hiervoor materiaal wilt doneren.
Hebt u het Lynch-syndroom? Dan kan het zijn dat u nog met vragen of zorgen zit. Via regelmatige controlebezoeken houden we een vinger aan de pols en u kunt bij uw arts terecht, bijvoorbeeld als u vragen hebt of iets wilt overleggen. We proberen de zorg zo goed mogelijk op uw specifieke wensen aan te passen.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
Hoe vaak u in het LUMC komt voor controlebezoeken, hangt af van het verloop van uw ziekte. Is uw situatie stabiel, dan komt u gemiddeld een keer in de 1 of 2 jaar op controle. Als u toch erfelijke darm- of baarmoederkanker ontwikkelt, dan moet u vaker naar het LUMC toe. Het constateren van kanker is een heftige gebeurtenis. Als u tussentijds wilt spreken met een MDL-arts, gynaecoloog of klinisch geneticus, dan is dat uiteraard mogelijk.
Het vaststellen van een erfelijke vorm van kanker kan confronterend zijn. Niet alleen voor u, maar ook voor uw familieleden. Als u hierover wilt praten, kunt u ook terecht bij een van onze psychologen. Ook werkt het LUMC samen met meerdere organisaties die patiënten met deze erfelijke vorm van (darm)kanker bijstaan. De stichting Lynch Polyposis is hiervan de grootste patiëntenorganisatie. Deze stichting organiseert jaarlijks diverse bijeenkomsten, waarbij ook altijd artsen en onderzoekers uit het LUMC aanwezig zijn. Op deze bijeenkomsten kunt u in contact komen met lotgenoten.
Waar moet u op letten na uw behandeling?
Zodra het Lynch-syndroom bij u is vastgesteld, is het belangrijk om uw lichaam goed in de gaten te houden. Een veranderd ontlastingspatroon en bloed- of slijmverlies kunnen tekenen van darmkanker zijn. Het is voor vrouwen belangrijk om goed te letten op hun menstruatieperiode. Als er buiten deze periode sprake is van bloedverlies, dan kan dat een reden zijn om bij een gynaecoloog langs te gaan voor een extra controle.
Contact bij problemen na uw behandeling
Loopt u tegen problemen aan, hebt u nog vragen of wilt u graag iets overleggen met uw arts? Neemt u voor darmproblemen contact op met uw MDL-arts via telefoonnummer 071 - 5273575. Als u voor darmkanker bent geopereerd en klachten ontwikkelt, dan belt u met de polikliniek chirurgie op telefoonnummer 071 - 526 2377. Vrouwen die last hebben van ongewoon vaginaal bloedverlies kunnen bellen naar de polikliniek gynaecologie via telefoonnummer 071 - 5262870. De klinisch geneticus is te bereiken op 071 - 5268033.
Behandelteam
Bij de diagnostiek en behandeling van het Lynch-syndroom zijn meerdere medisch specialisten betrokken. Zij vervullen allemaal hun eigen rol in het multidisciplinaire team. Zo gaat u waarschijnlijk bij een klinisch geneticus en een MDL-arts langs. Als vrouw moet u ook regelmatig naar de gynaecoloog. Als u toch darmkanker krijgt, is een bezoek aan de chirurg ook mogelijk.

Dr. M. Nielsen
Klinisch geneticus

Dr. K.N. Gaarenstroom
Gynaecoloog-oncoloog

Prof. dr. J.C.H. Hardwick
Maag-darm-leverarts

Dr. F.A. Holman
Chirurg

Dr. A.M.J. Langers
Maag-darm-leverarts

Dr. L.B. van der Meer
Psycholoog

Dr. K.C.M.J. Peeters
Chirurg
Wie kunt u nog meer tegenkomen?
- MDL-arts: Prof. dr. M. van Leerdam
- Patholoog: Prof. dr. J. Morreau
- Moleculair geneticus: Dr. C.M. Tops
- Chirurg: Dr. B.A. Bonsing
Aan welke studies kan je meedoen?
Patiëntgebonden onderzoek
Een groot deel van ons onderzoek naar het Lynch-syndroom kunnen we niet verrichten zonder de hulp van onze patiënten. We stellen het daarom erg op prijs wanneer u mee wilt doen met een onderzoek.
Het klinische onderzoek naar het Lynch-syndroom is zeer breed. Er vindt onderzoek plaats naar kanker en de onderliggende factoren die daar effect op hebben. Zo wordt er onder meer gekeken naar de vroege opsporing van darm- en baarmoederkanker, hoe zo’n tumor er precies uitziet en wat de kans op het ontstaan van kanker vergroot. Ook wordt het erfelijk materiaal van patiënten met het Lynch-syndroom bestudeerd.
Het LUMC doet mee aan een aantal (inter)nationale studies. Ook voeren wij onze eigen onderzoeken uit. Een van die onderzoeken is gericht op patiënten bij wie een mutatie is aangetroffen in het PMS2- of het MSH6-gen. Het doel van dit onderzoek is het beter in kaart brengen van de risico’s van deze patiënten op het daadwerkelijk krijgen van darm- of baarmoederkanker.
Een ander onderzoek richt zich op het identificeren van eigenschappen van kankergezwellen in patiënten met het Lynch-syndroom. We willen onderzoeken of die eigenschappen gevolgen hebben voor de behandeling en het verloop van de ziekte.
Als patiënt kan het meedoen aan wetenschappelijk onderzoek voordelen met zich meebrengen. Zo lopen er in het LUMC regelmatig zogeheten clinical trials. Dit zijn studies naar bijvoorbeeld nieuwe geneesmiddelen, die mogelijk beter werken dan de huidige behandelingen. Het kan zijn dat we vragen of u hieraan mee wilt doen, maar u mag er uiteraard ook zelf naar informeren. De arts zal u in elk geval over deze studies voorlichten. We informeren u uitvoerig en u krijgt altijd de tijd om eerst goed na te denken over deelname. Als u meedoet met een onderzoek, is dat altijd op vrijwillige basis. Dat betekent dat u er ook op ieder moment mee kunt stoppen als u dat wilt.
Onderzoek in het laboratorium
In het laboratorium wordt ook onderzoek gedaan naar het Lynch-syndroom. Zo worden de specifieke veranderingen op DNA-niveau, eiwitniveau en celniveau in kaart gebracht. Op deze manier hopen we de oorzaken achter het Lynch-syndroom beter te begrijpen.
Er wordt onder meer onderzoek gedaan naar veranderingen in genen waarvan niet zeker is of deze wel of niet een verhoogd risico op kanker geven. Deze mutaties worden bij een deel van de patiënten gevonden die mogelijk het Lynch-syndroom hebben.
Waar doen we momenteel onderzoek naar?
Klinische en tumorkenmerken bij mutaties in het PMS2- en MSH6-gen
Tot nu toe is minder bekend over de kankerrisico’s voor mensen met een verandering in het PMS2- of MSH6-gen dan voor mensen met een mutatie in het MLH1- of MSH2-gen. We hebben namelijk alleen nog maar onderzoek kunnen doen in een beperkt aantal families. Hieruit blijkt dat het risico op het ontwikkelen van kanker voor een Lynch-patiënt met een mutatie in het MSH6- en PMS2-gen lager is dan voor een Lynch patiënten met een MLH1- of MSH2-mutatie. Wat we nog niet goed begrijpen, is waarom de ene persoon met een PMS2- of MSH6-mutatie wel kanker krijgt, en de andere persoon niet.
In het onderzoek verzamelen we families in Nederland met een PMS2- of MSH6-mutatie. Het onderzoek naar de PMS2-mutatie is al een aantal jaren bezig. We zijn in 2017 gestart met het onderzoek naar de MSH6-mutatie. Met gegevens over deze groepen kunnen we berekenen hoe groot de kans is op het ontwikkelen van (darm)kanker. Ook kijken we of er nog andere soorten kanker vaker voorkomen in deze families.
De resultaten van deze studie zouden kunnen leiden tot aanpassingen in de richtlijnen voor de definitie van het Lynch-syndroom. Het aantal controles van patiënten kan ook veranderen door deze uitkomsten. Ook onderzoeken wij of andere genetische factoren de kans op het krijgen van kanker vergroten bij iemand met het Lynch-syndroom.
Tenslotte doen we onderzoek in het weefsel van darmkankerpatiënten met een PMS2- of MSH6-mutatie. Wanneer er bij een patiënt darmkankerweefsel is verwijderd, dan kunnen we dit weefsel gebruiken voor wetenschappelijk onderzoek. Er wordt dan naar de kenmerken van de kanker gekeken. Inzicht in de kenmerken van tumoren kunnen van belang zijn voor de behandeling en het voorspellen van het ziekteverloop.
Bent u drager van een MSH6- of PMS2-mutatie en doet u nog niet mee aan ons onderzoek? Dan kunt u contact opnemen met de afdeling Klinische Genetica via telefoonnummer 071 - 526 80 33 of door een mail te sturen aan darmkanker_onderzoek@lumc.nl onder vermelding van PMS2-onderzoek of MSH6-onderzoek.
U krijgt dan een informatiebrief thuis, waarmee u zich ook op kunt geven voor het onderzoek. Na uw toestemming vragen wij uw medische gegevens en/of weefselmateriaal op. Hiervoor hoeft u niks te doen.
Onderzoek naar variant of unclassified significance (VUS) in Lynch syndroom
Bij dit onderzoek kijken we naar specifieke veranderingen op DNA-niveau die zorgen voor het Lynch-syndroom. Het gaat om ‘varianten’, oftewel veranderingen in het DNA waarvan niet zeker is of deze wel of niet een verhoogd risico op kanker geven. Het is belangrijk om met wetenschappelijk onderzoek duidelijk te maken of een van deze varianten wel een groter risico op kanker geeft, zodat een Lynch-patiënt en diens familie goede informatie en de juiste controleadviezen krijgt.
Zodra een variant bij een patiënt is gevonden, dan onderzoeken we deze DNA-verandering. Een reageerbuistest zorgt ervoor dat de onschuldige en ziekteverwekkende mutaties van elkaar zijn te onderscheiden.
Voor vragen over dit onderzoek kunt u contact opnemen de betrokken onderzoekers (onder wie dr. N. de Wind) via darmkanker_onderzoek@lumc.nl.
Basaal onderzoek naar de functie van Lynch-syndroom-genen
Dit onderzoek vindt plaats bij de afdeling Humane Genetica onder leiding van dr. N. de Wind en richt zich op de werking van de MSH2-, MSH6-, MLH1- en PMS2-genen. Ook onderzoeken we waarom het Lynch-syndroom meestal beperkt is tot het ontwikkelen van kanker in de darm en de baarmoeder, en niet in andere organen.
De hypothese is dat dit te maken heeft met de blootstelling van de darm en het baarmoederslijmvlies aan kankerverwekkende stoffen. Dit gebeurt onder meer door het nuttigen van voeding. Een beter begrip hiervan kan leiden tot betere preventie en behandeling van het Lynch-syndroom.
Voor vragen over dit onderzoek kunt u contact opnemen de betrokken onderzoekers (onder wie dr. N. de Wind) via darmkanker_onderzoek@lumc.nl.
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op of volg de links voor aanvullende informatie.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Patiënt verwijzen
Informatie voor artsen en instellingen die patiënten naar het LUMC willen verwijzen.
Contactgegevens voor patiënten
- Polikliniek MDL: 071 - 526 35 75
- Polikliniek Klinische Genetica: 071 - 526 80 33
- Polikliniek Gynaecologie: 071 - 526 28 70
- Polikliniek Algemene chirurgie: 071 - 526 23 77