Wervelkolomproblemen bij achondroplasie
Deze informatie is opgesteld door de afdeling(en) Neurochirurgie.
Verschijnselen
Meestal vindt de afknelling van zenuwweefsel plaats in de lage rug. Dit uit zich in een moe en zwaar gevoel in de (boven)benen bij het staan en lopen. Deze symptomen verdwijnen meestal als u hurkt of uw rug buigt.
Als het zenuwweefsel in de nek- of borstwervels klem raakt, geeft dat wat minder duidelijke symptomen. Veel voorkomende klachten zijn gevoelsverlies in de armen en/of benen, het onvermogen om bijvoorbeeld knoopjes dicht te maken en in sommige gevallen ook problemen bij de aandrang om te plassen (moeite om ‘het op te houden’).
Oorzaak
De uitsparing in de wervels waar het ruggenmerg en de zenuwen doorheen lopen, is bij achondroplasten verkleind. Dit is een gevolg van de groeistoornis. Dankzij die nauwere ruimte is de kans groter dat zenuwweefsel bekneld raakt.
De oorzaak van een beknelling is meestal slijtage, wat optreedt bij het ouder worden. De tussenwervelschijven in de rug drogen in de loop der jaren wat in, waardoor ze minder hoogte krijgen. Dat leidt tot wat uitpuiling van het bindweefsel richting het wervelkanaal waar het zenuwweefsel door loopt. Omdat dit kanaal al kleiner is, is er maar een klein beetje extra vernauwing nodig om klachten te geven.
Ook jongeren met achondroplasie krijgen soms klachten die wijzen op beknelling. Het lijkt niet waarschijnlijk dat slijtage bij hen de oorzaak is, maar wat het dan wel is weten we nog niet.
Waarom u bij ons in goede handen bent
Een gevolg van achondroplasie is dat de vorm van de wervelkolom anders is. Juist daarom is het belangrijk dat een operatie aan de wervels wordt uitgevoerd door een chirurg die ervaring heeft met deze groeiafwijking. Maar ook het stellen van de juiste diagnose vraagt al specifieke kennis. In het LUMC behandelen we ieder jaar ongeveer 100 kleine mensen die problemen hebben met hun wervelkolom. Dankzij die ervaring kunnen we de juiste zorg bieden, zowel bij volwassenen als bij kinderen.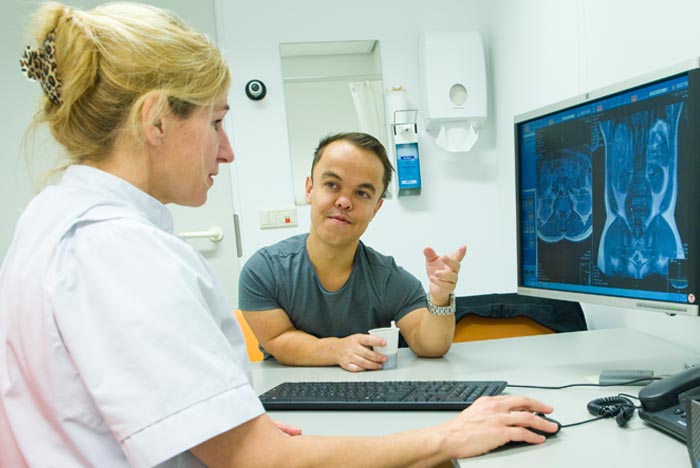
Polikliniek
Elke maand is er een speciaal spreekuur in het LUMC voor kleine mensen. Hier zien we niet alleen mensen die per se een operatie aan de wervelkolom nodig hebben, maar ook worden hier problemen onderzocht en advies en second opinions gegeven. Patiënten vanuit heel Europa komen naar dit poliklinisch spreekuur.
Wetenschappelijk onderzoek
Via wetenschappelijk onderzoek proberen we steeds meer te leren over problemen met de wervelkolom bij achondroplasie. Daar zijn meerdere afdelingen van het LUMC bij betrokken. We doen onder meer onderzoek naar specifiek achondroplasie , maar ook naar verschillende facetten die mogelijk een rol spelen bij het ontstaan van de problemen met de wervelkolom. Aan sommige van deze onderzoeken kunt u ook zelf meedoen.
De eerste stap bij problemen met de wervelkolom is het stellen van de juiste diagnose. Zonder de juiste expertise en ervaring met achondroplasie kan dit lastig zijn. Het hoeft niet altijd zo te zijn dat uw poliklinisch bezoek leidt tot een operatie. Het ontvangen van uitleg over uw klacht en hoe daar mee om te gaan is vaak al voldoende. Het kan ook zo zijn dat het nodig is om u in de tijd te blijven vervolgen. Wat voor uw situatie en klacht het meest passend is, wordt in overleg besloten.
Afspraak maken voor diagnose
U kunt zelf contact met ons opnemen voor een afspraak via 071 – 526 21 85 (ma. t/m vr. van 9.00 - 12.30 uur en van 13:30 en 16:00 uur). De secretaresse zal u vragen om uw verwijzing van uw huisarts of eigen specialist. De afspraak zal plaatsvinden op de speciale polikliniek voor kleine mensen.
Voorafgaand aan uw eerste afspraak zullen we u vragen naar informatie en gegevens die eventueel al aanwezig zijn. Bijvoorbeeld een MRI-scan. Deze wordt dan eerst ingescand voordat u de polikliniek bezoekt. Zo kunnen we het eerste bezoek meteen zo goed mogelijk voorbereiden.
Op de dag van de afspraak zelf kunt u zich melden bij de polikliniek Neurochirurgie op J-3 van het hoofdgebouw. Is het uw eerste keer in het LUMC? Vergeet u dan niet om eerst langs de Centrale Inschrijfbalie te gaan, achterin de aankomsthal op de begane grond.
Wie komt u tegen en wat kunt u verwachten?
Uw eerste afspraak is altijd met neurochirurg Carmen Vleggeert-Lankamp. Zij beoordeelt uw klachten en kijkt of er op basis van die klachten en de eerder aangeleverde informatie al tot een diagnose en een behandelplan kan worden gekomen. Is dat niet het geval, dan doen we een extra onderzoek bij u. Dit onderzoek bestaat meestal uit een röntgenfoto en/of een CT- en/of MRI-scan.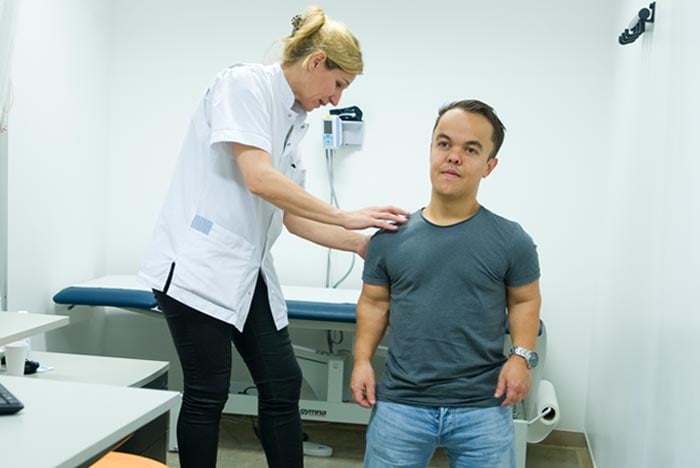
Röntgenfoto
Voor een röntgenfoto kunt u op de dag van de eerste afspraak terecht op het inloopprogramma bij de afdeling Radiologie. Vaak is het mogelijk dat de neurochirurg direct na het maken van de foto de uitslag met u bespreekt.
CT- en/of MRI-scan
Voor de CT- en/of MRI-scan is er geen inloopprogramma. Dat betekent dat we hier een aparte afspraak voor moeten maken. We proberen dit altijd te combineren met uw eerstvolgende bezoek aan de polikliniek, zodat u de uitslag van de scan direct met de neurochirurg kunt bespreken. Als het beter uitkomt kunnen we in overleg met uw eigen arts ook een CT- of MRI-scan laten maken bij een ziekenhuis bij u in de buurt. In dat geval geven we de specialist daar specifieke instructies mee. Zo proberen we de zorg zo efficiënt mogelijk te laten verlopen en de hinder voor u tot een minimum te beperken.
Uitslag van het onderzoek
Zowel van een röntgenfoto als een MRI-scan kan de neurochirurg direct het resultaat zien. Als alle uitslagen bekend zijn, neemt de neurochirurg met u de mogelijkheden door. Dit gesprek is belangrijk, omdat een probleem met de wervelkolom niet automatisch betekent dat u een operatie krijgt. Uitleg over uw klacht en de manier waarop u er het beste mee om kunt gaan, kan ook vaak leiden tot minder onrust over uw klachten.
Is een operatie wel een optie, dan wordt dit uitgebreid met u besproken. Want als u goed begrijpt wat er aan de hand is, kunt u samen met de arts bekijken of een operatie voor u een oplossing biedt. U krijgt de mogelijkheid om hier rustig over na te denken en u hoeft niet meteen een beslissing te nemen. Samen met de arts neemt u hier de tijd voor. Zo besluiten we in goed overleg tot een behandelplan waar u zich prettig bij voelt.
Welke behandelingen zijn er mogelijk?
Als u samen met de neurochirurg hebt besloten dat een operatie de beste oplossing biedt voor uw klachten, maken we een afspraak voor de ingreep. De operatie zelf wordt altijd uitgevoerd door een neurochirurg die ervaring heeft met de afwijkende vorm van de wervelkolom van kleine mensen en die ieder jaar tientallen achondroplasten aan de wervels opereert.
Verloop van de ingreep
Tijdens de operatie maakt de neurochirurg het wervelkanaal ruimer, zodat het zenuwweefsel meer ruimte heeft. Dit gebeurt door met een klein freesje (diamantboortje) een beetje bot weg te nemen, waarna ook het bindweefsel dat het kanaal vernauwt weggenomen kan worden. Zo komt het zenuwweefsel weer vrij te liggen. De ingreep vindt plaats onder beeldvergroting, zodat de chirurg zo klein en fijn mogelijk kan werken om uw rug zo min mogelijk te beschadigen. U hoeft dus niet bang te zijn dat uw rug instabiel wordt. De ingreep is zo specifiek, dat we dit kunnen vermijden.
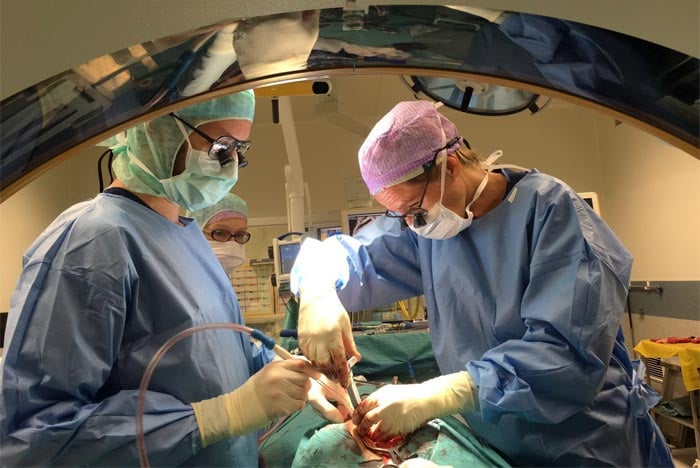
Hoe kunt u zich op de behandeling voorbereiden?
De operatie en uw herstel verlopen het best als uw lichaam in een goede conditie is. Dat betekent dat u moet proberen in beweging te blijven en gezond te eten. We raden ook aan om te stoppen met roken, aangezien dit niet bevorderlijk is voor het genezingsproces.
Daarnaast is het belangrijk dat u niet te zwaar bent. Uw gewicht geeft druk op uw rug, waardoor uw spieren zich moeten inspannen om uw gewicht mee te torsen. Met name een dikke buik trekt de rug naar voren en maakt de spieren vermoeid. Dat is niet goed voor de rug en geen optimale voorbereiding op een operatie. Afvallen is dan ook vaak een eerste stap richting het verbeteren van uw welzijn.
Wat is de prognose?
Is een operatie een optie, dan wordt dit uitgebreid met u besproken. Want als u goed begrijpt wat er aan de hand is, kunt u samen met de arts bekijken of een operatie voor u een oplossing biedt. U krijgt de mogelijkheid om hier rustig over na te denken en u hoeft niet meteen een beslissing te nemen. Samen met de arts neemt u hier de tijd voor. Zo besluiten we in goed overleg tot een behandelplan waar u zich prettig bij voelt.
Het resultaat van de operatie hangt met name af van de mate waarin uw klachten overeen komen met dat wat op de foto’s en scans wordt gezien. Hebt u een duidelijke klacht die past bij de afwijking die we op de foto’s zien, dan zal de operatie in de regel een goed effect hebben. Dat betekent dat het nare gevoel in uw benen bij het lopen en staan grotendeels zal verdwijnen.
Bij een operatie aan de nek- of borstwervels is het resultaat minder goed te voorspellen. Meestal doen we zo’n operatie om te voorkomen dat de functie van de armen en benen nog verder achteruitgaat. Soms leidt dit ook tot vermindering van de klachten, maar dat wisselt sterk per patiënt.
Welke situatie op u van toepassing is, zal de neurochirurg uitgebreid met u bespreken. Het is namelijk heel belangrijk om goed in te schatten wat u kunt verwachten, voordat u besluit om u te laten opereren.
Wat zijn de risico's, bijwerkingen of complicaties?
Na de operatie helpen we u bij het herstel, zodat u zo snel mogelijk weer alles kunt doen dat u ook voor de ingreep deed. En als u achteraf nog vragen hebt of symptomen ervaart, kunt u altijd bij ons terecht.
Na de operatie helpen we u bij het herstel, zodat u zo snel mogelijk weer alles kunt doen dat u ook voor de ingreep deed. En als u achteraf nog vragen hebt of symptomen ervaart, kunt u altijd bij ons terecht.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
Na de operatie oefent u met een fysiotherapeut van het LUMC. U verblijft in het LUMC totdat u zich zeker genoeg voelt om thuis rond te lopen. Vanaf dat moment kunt u eigenlijk hetzelfde doen als voor de operatie. Wel zult u nog wat last hebben van uw rug. U hebt tenslotte net een operatie achter de rug en dat voelt alsof u net een zware griep hebt gehad. Daar zult u van op moeten knappen. Onze ervaring is dat dit een stuk beter gaat in uw eigen huis dan in een ziekenhuis. Als u liever niet thuis herstelt of dit om bepaalde reden niet kunt, dan is het mogelijk om tijdelijk te logeren in een verzorgingshuis bij u in de buurt. Dit kunt u van tevoren regelen met uw huisarts.

Als u het op prijs stelt, kan onze fysiotherapeut contact opnemen met uw eigen fysiotherapeut dicht bij huis om de oefeningen te bespreken die uw herstel bevorderen.
Waar moet u op letten na uw behandeling?
Waar moet u op letten na de ingreep?
Bij de operatie is het noodzakelijk dat de neurochirurg kleine bloedvaatjes opensnijdt, die tijdens de ingreep ook weer worden dichtgebrand. Heel soms gaat zo’n vaatje weer open nadat de operatie al is afgerond. In dat geval kan het gebeuren dat de operatieholte vol met bloed loopt. Dit kan gaan drukken op het zenuwstelsel, met veel pijn in de benen als gevolg. Als zo’n nabloeding voorkomt, is het altijd in de eerste uren na de ingreep. De verpleegkundigen zijn hier alert op, zodat we altijd snel in kunnen grijpen.
Wat ook kan voorkomen, is een infectie van de wond. Dit treedt in de regel een week of langer na de operatie op. De kans is groot dat u dan al thuis bent. Merkt u dat de wond rood en pijnlijk is en voelt u zich koortsig? Laat dan naar de wond kijken door uw huisarts. De huisarts kan de wond beoordelen en met ons overleggen wat de beste behandeling is. Bij twijfel kunt u altijd in het LUMC langs komen, 24 uur per dag, 7 dagen per week.
Contact bij problemen na uw behandeling
Hoe kunt u ons bereiken?
Loopt u tegen problemen aan, hebt u nog vragen of wilt u graag iets overleggen met de specialist? U kunt altijd contact met ons opnemen. Bij uw ontslag uit het ziekenhuis krijgt u een telefoonnummer mee dat u kunt bellen. U kunt ook mailen met uw behandelend arts.
Bij zeer urgente problemen kunt u buiten kantooruren naar de spoedeisende hulp van het LUMC. U kunt de spoedeisende hulp ook bellen via de telefooncentrale: 071 - 526 91 11.
Behandelteam
Het team dat u behandelt bestaat uit neurochirurg dr. Carmen Vleggeert-Lankamp en de zaalartsen. In de avond/nacht en op de dagen dat dr. Vleggeert geen dienst heeft, kunt u ook de andere neurochirurgen tegenkomen. Zij weten genoeg van de problemen die kunnen optreden na een operatie om u goed te kunnen verzorgen. De zaalartsen en de neurochirurgen kunnen altijd overleggen met dr. Vleggeert als dat nodig is.

Dr. C.L.A. Vleggeert-Lankamp
Neurochirurg

Dr. W. Pondaag
Neurochirurg
Aan welke studies kan je meedoen?
De onderzoeken die we in het LUMC verrichten zijn divers. Wij doen ons best ons behandelen zo effectief mogelijk te laten zijn en vragen onze patiënten dan ook of ze mee willen doen met onderzoek naar de winst die onze behandeling oplevert. Uw medewerking aan onderzoek kan een groot verschil maken. We stellen het daarom zeer op prijs als u hiertoe bereid bent.
Meedoen met een onderzoek is altijd op vrijwillige basis. Dat betekent dat u er ook op ieder moment mee kunt stoppen als u dat wilt. Als u voor een onderzoek in aanmerking komt, zullen we u vragen om hier aan mee te doen. Neemt u de tijd om over dit verzoek na te denken en neem vooral een besluit waar u zichzelf prettig bij voelt. U mag uiteraard ook zelf informeren naar onze onderzoeken. De neurochirurg zal u in ieder geval uitgebreid uitleggen wat u kunt verwachten.
Waar doen we momenteel onderzoek naar?
Database
Er zijn niet veel mensen met achondroplasie en er zijn er nog veel minder die daarbij ook problemen hebben met hun nek of rug. Omdat die groep zo klein is, zijn de patiëntgegevens die we voor, tijdens en na de operatie vergaren erg waardevol. Houdt u er daarom rekening mee dat we u kunnen vragen of we uw gegevens in een database mogen stoppen voor onderzoek. Uiteraard bewaren we uw gegevens afgeschermd en veilig en gebruiken we ze alleen om de zorg voor u en anderen verder te verbeteren.
Overgang tussen borst- en lage rugwervels
Bij achondroplasie zien we regelmatig dat er bij de overgang tussen de borstwervels en de lage rugwervels een uitbochting zit. Waarom dit zo is, is onbekend. Samen met de afdeling Orthopedie van het UMC Utrecht doen we hier onderzoek naar.
Vlek in de nek
In het verleden hebben we succesvol onderzoek gedaan naar een afwijking die we vaak in de nek zien van mensen met achondroplasie; de ‘vlek in de nek’. Dit is littekenweefsel in het ruggenmerg in de nek. Uit het onderzoek bleek dat dit littekenweefsel niet leidt tot symptomen en dus ook geen directe aanleiding vormt tot een behandeling. Voor dit onderzoek hebben we een Europese prijs gewonnen. Dr. Vleggeert-Lankamp doet vervolgonderzoek naar de oorzaak van de ‘vlek in de nek’.
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op of volg de links voor aanvullende informatie.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Patiënt verwijzen
Informatie voor artsen en instellingen die patiënten naar het LUMC willen verwijzen.
Contactgegevens voor patiënten
Secretariaat polikliniek Neurochirurgie: 071 - 526 21 85