Osteoporose (botontkalking)
Deze informatie is opgesteld door de afdeling(en) Endocrinologie.
Wat is Osteoporose (botontkalking)?
Osteoporose is de medische term voor botontkalking. Het is een aandoening van het skelet die ervoor zorgt dat botten dunner en zwakker worden en sneller breken. Op hogere leeftijd krijgt bijna iedereen te maken met botontkalking, maar ook jonge mensen kunnen osteoporose krijgen. In het LUMC hebben we veel ervaring met de behandeling en begeleiding van vrouwen, mannen en kinderen met botontkalking. En dankzij intensief wetenschappelijk onderzoek kunnen we osteoporose steeds beter opsporen en behandelen.
Oorzaak
Botontkalking hoort bij het ouder worden, maar kan ook andere oorzaken hebben. Zo treedt het mogelijk op bij reuma, bij bepaalde darmziekten of bij een verstoring van het hormoonsysteem. Maar het kan ook een gevolg zijn van een behandeling tegen kanker. Daarnaast hebben sommige mensen een erfelijke aanleg voor osteoporose.
Waarom u bij ons in goede handen bent

Osteoporose gaat vaak samen met andere aandoeningen. Bijvoorbeeld met de ziekte van Crohn of reuma. Maar ook bepaalde medicijnen of een orgaantransplantatie kunnen leiden tot botontkalking. Voor al deze scenario’s bestaan geen richtlijnen. Bij het LUMC hebben we de deskundigheid, ervaring en het team in huis om ook in deze situaties de beste behandeling te vinden.
Multidisciplinaire samenwerking
Als u bij ons komt vanwege osteoporose, wordt u altijd geholpen door een of meer leden van ons behandelteam. Dit team bestaat uit internist-endocrinologen, internist-endocrinologen in opleiding, een verpleegkundig specialist en een doktersassistente. Samen met u zoeken we naar de beste behandeling. Uw behandelend arts werkt bovendien nauw samen met andere specialisten van het LUMC. Zo kunnen we snel een andere afdeling bij een behandeling betrekken als dat nodig is. Juist dankzij die intensieve samenwerking tussen verschillende disciplines kunnen we u zorg op hoog niveau bieden.
Zorgpad Complexe osteoporose
U kunt bij ons terecht voor een zorgpad Complexe Osteoporose. Dit is een zorgpad voor patiënten met wervelfracturen en een indicatie voor botvormende medicijnen, mensen met een onderliggende aandoening of mensen die in het LUMC bij een andere specialist onder controle zijn en behandeling moeten krijgen voor osteoporose. Ook kunt u hier terecht voor een 2e mening. Het zorgpad is een serie onderzoeken waarmee we vaststellen hoe het met de kwaliteit van uw bot gesteld is. Door alle onderzoeken op één dag te doen en direct de uitslag te geven, zorgen we dat u altijd snel weet waar u aan toe bent. Als dat gedaan is dan wordt er gelijk ook gekeken waar u het beste naar toe kan voor uw behandeling.
Wetenschappelijk onderzoek naar osteoporose
Het LUMC is naast een zorgcentrum ook een belangrijk centrum voor wetenschappelijk onderzoek naar osteoporose. We zoeken continu naar betere manieren om osteoporose op te sporen en te behandelen. Zo doen we bijvoorbeeld mee met internationale medicijnonderzoeken en wordt er actief onderzoek gegaan met gegevens die we verzamelen op de polikliniek met de zogenaamde PROOSD studie, de PROspectieve OSteoporose Dataverzameling, hiervoor wordt apart om uw toestemming gevraagd.
Om u snel duidelijkheid te kunnen geven bij (een vermoeden van) botontkalking, hebben we het zorgpad osteoporose ingevoerd. U ondergaat voor een diagnose verschillende onderzoeken, die meestal op één dag plaatsvinden. Zo doen we bijvoorbeeld een botdichtheidsmeting. Op de onderzoeksdag spreekt u uw arts en een doktersassistente of verpleegkundig specialist, en u krijgt dezelfde dag nog de uitslag te horen. 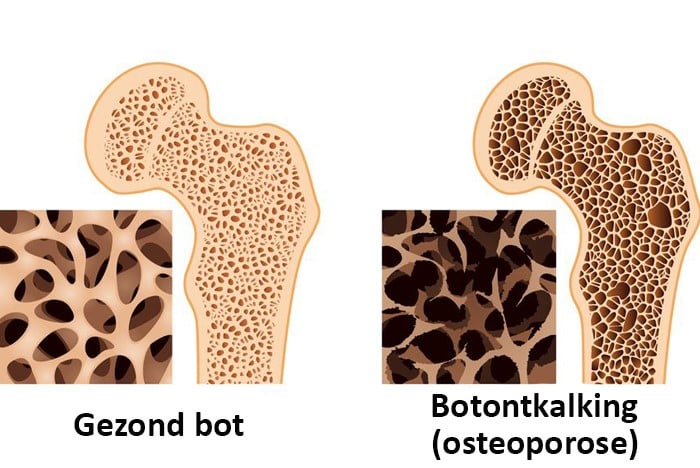
Afspraak maken voor het zorgpad osteoporose
Hebt u een bot gebroken en bent u boven de 50 jaar? Of is er om andere redenen een vermoeden van osteoporose bij u? Dan adviseren we om uw botdichtheid te laten meten. Dit advies geldt bij alle botbreuken, behalve die van de handen, voeten en het gezicht. Vanaf 50 jaar loopt u namelijk een verhoogd risico op osteoporose. Op de gipspolikliniek krijgt u vanzelf een uitnodiging voor de botdichtheidsmeting. Ook proberen we direct uw risicofactoren op osteoporose en breuken in kaart te brengen. Naast uw leeftijd zijn er nog andere redenen om de botdichtheid te laten controleren, namelijk als:
- Botontkalking bij meer mensen in uw familie voorkomt;
- U vóór uw 45ste jaar in de overgang bent gekomen;
- U medicijnen gebruikt die het mannelijk of vrouwelijk geslachtshormoon verlagen;
- U corticosteroïden als prednison gebruikt;
- U een andere aandoening hebt, bijvoorbeeld een darmziekte of reuma.
Bent u niet bij ons op de gipspolikliniek geweest, maar wilt u wel graag ons zorgpad volgen? Bespreek dit dan met uw eigen arts of huisarts. Deze kan u doorverwijzen. U kunt zich op de afgesproken dag melden aan de balie van de polikliniek Endocrinologie op B2 (route 25) van het LUMC. U kunt er ook voor kiezen om een botdichtheidsmeting door uw huisarts te laten verrichten.
Wie komt u tegen en wat kunt u verwachten?
Gaat u het zorgpad osteoporose doorlopen, dan zal een verpleegkundig specialist of doktersassistente u uitleggen wat het zorgpad precies inhoudt en uit welke onderdelen het bestaat. Als u in de gipskamer van het LUMC zit gebeurt dit tijdens een consult, en anders per brief of telefoon.
Wat gaat er aan een onderzoeksdag vooraf?
Voorafgaand aan de onderzoeksdag sturen we u enkele vragenlijsten toe met het verzoek deze in te vullen. Deze gaan over osteoporose en heupbreuken binnen uw familie en uw ziektegeschiedenis (de FRAX-vragenlijst), over uw calciumgebruik en over kwaliteit van leven. De antwoorden zijn belangrijk voor een goede diagnosestelling. Ook vragen we u een buisje 24-uurs urine mee te nemen naar het ziekenhuis. U kunt de urine thuis opvangen in een speciaal daarvoor bestemd potje. Deze kunt u gratis afhalen bij de Centrale Bloedafname op C2 van het hoofdgebouw.
Het onderzoek
Op de afgesproken dag verrichten we een aantal onderzoeken:
- Botdichtheidsmeting. Dit gebeurt met een zogeheten DEXA-scanner en duurt ongeveer 15 tot 20 minuten.
Bloedonderzoek. We kijken niet alleen naar een eventuele oorzaak van de botontkalking, maar bepalen ook het gehalte vitamine D in uw bloed. Deze vitamine is belangrijk voor de botopbouw. - Urineonderzoek: Een 24-uurs urinemeting van kalkuitscheiding zegt veel over de kalkhuishouding in uw lichaam.
- Röntgenfoto’s van uw ruggenwervels. We kijken of er verzakkingen of breuken in uw wervelkolom zitten.
- In uitzonderlijke gevallen nemen we een botbiopt. Onder plaatselijke verdoving halen we een klein stukje botweefsel bij u weg.
Met een aantal van deze testen is röntgenstraling gemoeid. De hoeveelheid straling is altijd zeer laag en niet schadelijk.
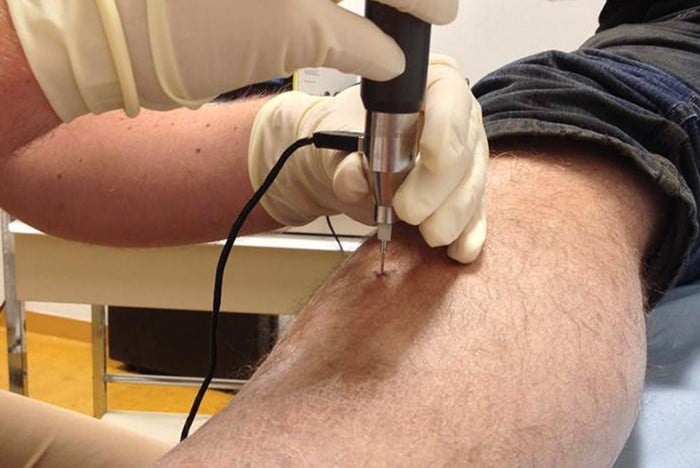
Micro-indentatie
Momenteel wordt de botdichtheidsmeting middels DXA gebruikt om een indruk te krijgen van uw risico op een breuk door te kijken naar botontkalking/osteoporose. Echter we zien ook vaak breuken bij mensen die geen osteoporose hebben. De botdichtheidsmeting van het bot zegt hoeveel bot u hebt maar niet hoe hard het bot is. Men is dus op zoek gegaan naar manieren om de hardheid (botkwaliteit) van het bot in te schatten. Dit kan onder andere via micro indentatie. Dit is een methode die al jaren gebruikt wordt in bijvoorbeeld de vliegtuigindustrie om de hardheid van materiaal te meten. Het apparaat dat in dit onderzoek gebruikt wordt is speciaal ontwikkeld voor mensen. Het is in staat met een klein naaldje in het scheenbeen de botkwaliteit te meten. We verrichten deze metingen bij patiënten waarbij er geen betrouwbare botmassa te meten is, bij patiënten waarbij we met de botdichtheidsmeting alleen niet voldoende informatie krijgen over het breuk risico.
Het LUMC is het enige ziekenhuis in Nederland die beschikking heeft tot deze methode en onze artsen leveren ook een bijdrage aan de verdere ontwikkeling van deze techniek.
Uitslag van het onderzoek
Na de onderzoeken hebt u een gesprek met een doktersassistente of een verpleegkundig specialist. Deze doet nog enkele kleine lichamelijke testen en neemt bij u een aanvullende vragenlijst af. Direct daarna hoort u de uitslag van de onderzoeken en krijgt u leefstijladviezen. Aansluitend zijn er twee mogelijkheden:
- Hebt u een consult met de verpleegkundig specialist? Dan bespreekt zij eerst met u de verschillende behandelmogelijkheden. Ook doet ze gericht lichamelijk onderzoek naar onder meer verhoogd valrisico.
- Daarna schuift de internist aan bij het consult. In overleg met u en de verpleegkundig specialist starten we vervolgens de behandeling en vindt gericht lichamelijk onderzoek plaats.
Het doorlopen van het zorgpad, inclusief de afsluitende gesprekken, duurt zo’n 2,5 uur
Welke behandelingen zijn er mogelijk?
Osteoporose is goed te behandelen. Als bij u osteoporose is vastgesteld, gaan we op zoek naar een behandeling die het beste bij uw situatie past. Een behandeling bestaat in ieder geval altijd uit leefstijladviezen. Daarnaast schrijven we mogelijk medicijnen voor. Zo versterken we de botopbouw en proberen we te zorgen dat uw eerste breuk ook meteen uw laatste blijft.
Welke behandelingen zijn er?
Osteoporose is goed behandelbaar. Met de juiste begeleiding en eventueel medicijnen kunnen we uw botten weer een stuk sterker maken.
Leefstijladviezen
Veel van de klachten die osteoporose met zich meebrengt kunnen we met leefstijladviezen onderdrukken of voorkomen. Een aanpassing van uw voedings- of leefpatroon kan al een groot verschil maken.
- Zorg dat u via eten en drinken voldoende kalk (calcium) en vitamine D binnenkrijgt. Deze maken het bot sterker. Kalk zit onder meer in zuivelproducten.
- Zorg dat u regelmatig buiten komt. In de zomermaanden is een half uur per dag genoeg. Zonlicht bevordert de aanmaak van vitamine D in de huid. In de wintermaanden kunt u tabletten vitamine D slikken. Een dagelijkse dosis van 10 tot 20 microgram is het beste. In sommige voedingsmiddelen zit ook vitamine D, maar deze hoeveelheid is beperkt.
- Lopen verbetert de botkwaliteit. Een half uur per dag stevig wandelen levert al veel op. Daarnaast zorgt bewegen voor meer conditie en meer spierkracht. Dit verkleint weer de kans om te vallen. Ook andere vormen van beweging waarbij u de botten belast, zoals tennissen en tuinieren, zijn gunstig voor de botopbouw.
- Soms is het goed –zeker bij wervelbreuken– om extra op uw houding te letten. Het kan nuttig zijn een therapie te volgen die hier specifiek op is gericht, zoals Mensendieck of Caesartherapie.
- Wees matig met alcohol en koffie. Ook adviseren we te stoppen met roken. Roken en meer dan drie glazen alcohol per dag verlagen de botdichtheid en verhogen de kans op botbreuken.

Medicijnen
Een aanpassing van uw leefstijl is niet altijd voldoende om uw botten weer sterk te maken. In dat geval schrijven we ook medicijnen voor. Er zijn meerdere middelen waar u baat bij kunt hebben bij osteoporose:
Bisfosfonaten. Deze gaan de botafbraak tegen. U krijgt de middelen toegediend via een infuus (eenmaal per jaar) of u neemt ze in via tabletten eenmaal per week of via een drank eenmaal per week. Meestal geldt dit voor een periode van 3 jaar voor infuus en 5 jaar voor drank en tabletten. De arts bespreekt daarna met u of de behandeling wordt voortgezet.
Injecties met denosumab. Deze remmen de botafbraak en bevorderen de botopbouw. De injecties worden elk half jaar gegeven. Dit gebeurt in het ziekenhuis, door uw huisarts, of door uzelf. In het laatste geval legt een gespecialiseerd verpleegkundige of doktersassistente uit hoe dit in zijn werk gaat. Denosumab wordt vaak voor een periode van 3 jaar voorgeschreven, waarna u een gesprek hebt over wel of niet doorgaan. Als u stopt met Denosumab moet u een nabehandeling krijgen met een infuus bisfosfonaten.
Injecties met teriparatide. Deze stof lijkt op het hormoon van de bijschildklier en stimuleert de botopbouw. De injecties voert u dagelijks zelf uit, voor maximaal 24 maanden. Daarna volgt een behandeling met een bisfosfonaat of met denosumab.
Injecties met Romozosumab. Deze stof remt het eiwit sclerostine. Hierdoor kan de botaanmaak langer door gaan. De injecties voert u zelf maandelijks uit, de eerste instructie gebeurd door een gespecialiseerd verpleegkundige. De totale behandelduur is 1 jaar en daarna volgt een behandeling met een bisfosfonaat of met denosumab.
Calciumtabletten met vitamine D3. Of aparte tabletten of vloeistof met vitamine D3.
Pijnstillers. Deze schrijven we voor als u pijn hebt na een botbreuk.
Per 1 januari 2023 worden calcium en vitamine D niet meer vergoed. Als u deze medicatie heeft gekregen via het ziekenhuis bespreek dan met uw arts of ze door moeten gaan. Als dat moet kunt u de medicijnen via de drogist eventueel ook krijgen, dat scheelt soms met uw apotheek. Als u dit doet zorg er dan voor dat u goed op het potje kijkt hoeveel calcium of vitamine D er in het merk zit wat u koopt.
De prijzen bij de drogist zijn vaak lager dan de prijzen van de supplementen die door farmaceutische bedrijven worden gemaakt en in de apotheek verkocht. Dat betekent vaak wel dat u moet overstappen op 2 tabletten per dag in plaats van de ‘oude’ tablet waarin het calcium en vitamine D bij elkaar in 1 tablet zijn samengevoegd (bijvoorbeeld de ‘calcichew D3’ tablet).
- 1 tablet vitamine D met 800 tot 1000 IE (dat is hetzelfde als 20-25 ug) 1x per dag
- 1 tablet met calcium, de dosis hangt af van de hoeveelheid zuivelproducten (melk,
yoghurt, kwark, kaas) die u per dag gebruikt:
o Gebruikt u 4 of meer porties zuivel per dag, dan heeft u geen calcium supplement nodig.
o Gebruikt u 2 of 3 porties zuivel per dag, dan heeft u 500 mg calcium per dag nodig.
o Gebruikt u 0 of 1 porties zuivel per dag, dan heeft u 1000 mg calcium per dag nodig.
Mocht u calcium en vitamine D supplementen gebruiken voor een andere ziekte dan osteoporose, zoals hypoparathyreoidie of malabsorptie na een maagverkleining operatie, neem dan contact op met uw behandelend arts voor een persoonlijk advies.
De Osteoporose Vereniging (de patiëntenvereniging voor osteoporose) heeft ook een meldpunt geopend om meer inzicht te krijgen wat deze maatregel betekent voor patiënten en om in de toekomst wellicht opnieuw te onderhandelen over de vergoeding. U kunt deze vragenlijst invullen via deze link: https://osteoporosevereniging.nl/ervaringen-vitamine-d/
Wat is de prognose?
Osteoporose is een chronische aandoening die niet volledig te genezen valt. Met een passende leefstijl en medicijnen kunnen de botmassa en de botdichtheid wel verbeteren. Hierdoor wordt de kans op botbreuken, en de bijbehorende complicaties, kleiner.
Meedoen aan wetenschappelijk onderzoek
Wereldwijd zoeken medische centra en instellingen naar nieuwe medicijnen tegen botontkalking. Ook binnen het LUMC zoeken we continu naar betere methoden om osteoporose op te sporen en te behandelen. Uw arts vraagt u mogelijk of u mee wilt doen aan een wetenschappelijk onderzoek. U kunt het ook zelf aangeven als u hierin geïnteresseerd bent.
Osteoporose is een chronische aandoening. De kwaliteit van uw botten zal door de behandeling verbeteren, maar het blijft altijd een aandachtspunt. Het is daarom goed om regelmatig de toestand van uw botten te laten controleren. En als er reden voor is houden we een vinger aan de pols. Ondervindt u problemen, dan kunt u altijd contact met ons opnemen.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
We hebben 3 maanden na de start van de behandeling graag even contact met u. We kijken dan of de behandeling naar wens verloopt en of de medicijnen aanslaan. Er wordt dan ook gekeken waar u het beste onder controle kan blijven. Dit kan soms bij de huisarts, een ziekenhuis bij u in de buurt, in de zogenaamde anderhalve lijn (dat zijn internisten die buiten het ziekenhuis werken) of u blijft bij ons onder controle. In dat geval nodigen we u een jaar na de start van de behandeling opnieuw uit. Tijdens dat consult kijken we naar het effect van de behandeling en of het nodig is dat u bij ons onder behandeling blijft. Gebruikt u tabletten/drank bisfosfonaat of denosumab? Dan kan uw huisarts het vaak van ons overnemen. Hebt u infusen nodig, dan blijft u in het ziekenhuis (LUMC of elders) of bij de anderhalve lijns zorg. Bij teriparatide en romozosumab blijft u bij ons tot de behandeling is afgesloten.
Er kunnen ook andere redenen zijn dat u in het LUMC onder controle blijft. Bijvoorbeeld als u al op jonge leeftijd osteoporose hebt of een onderliggende aandoening. Als u bij ons onder behandeling bent, nodigen we u eens per jaar uit voor controle.

Revalidatie
Hebt u een bot gebroken, dan kan het nodig zijn dat u moet revalideren. Dit is mogelijk in het LUMC. Samen met een revalidatiearts of fysiotherapeut stelt u een revalidatieplan op. Volgens een gericht programma traint u de spieren en werkt u aan uw conditie.
Waar moet u op letten na uw behandeling?
Breekt u opnieuw een bot of hebt u problemen met uw ruggenwervels, neem dan contact op met het LUMC. Dat geldt ook als u problemen hebt met de medicijnen, als deze bijwerkingen geven of als er plots een sterke verandering is in uw gezondheid.
Contact bij problemen na uw behandeling
Als u problemen ondervindt of vragen hebt over osteoporose, kunt u contact opnemen met de polikliniek Endocrinologie. Deze is bereikbaar via tel. 071 - 526 35 05 (op werkdagen tussen 9.00 en 12.00 uur) U kunt ons ook per mail bereiken via bot@lumc.nl.
Behandelteam
De internist-endocrinoloog of internist-endocrinoloog in opleiding is uw regievoerend arts. Daarnaast krijgt u te maken met de verpleegkundig specialist of de doktersassistente. Dankzij een nauwe samenwerking tussen de verschillende afdelingen kunnen we bovendien snel nog meer specialisten van het LUMC bij uw behandeling betrekken als dat nodig is.

Dr. N.M. Appelman-Dijkstra
Internist-endocrinoloog

Drs. F.M. Van Haalen
Internist-endocrinoloog

Dr. E.M. Winter
Internist-endocrinoloog

P.H. Beckers
Verpleegkundig specialist

L. van der Schee
Doktersassistente
Aan welke studies kan je meedoen?
Patiëntgebonden onderzoek
Veel van het onderzoek dat we doen naar osteoporose kunnen we alleen maar verrichten als patiënten zelf deelnemen. We stellen het daarom zeer op prijs als u hiertoe bereid bent. Als patiënt hebt u er ook profijt van dat bij ons de nieuwste geneesmiddelen worden getest. Als de standaardmedicijnen bij u onvoldoende werken, heeft een experimenteel middel mogelijk meer effect. Deze middelen worden in studieverband aangeboden.
U kunt uw arts ernaar vragen, maar het behandelteam zal ook zelf de behandelmogelijkheden met u bespreken.
Waar doen we momenteel onderzoek naar?
We hebben binnen het LUMC altijd meerdere studies lopen naar osteoporose. Sommige onderzoeken zijn patiëntgebonden, andere vinden vooral in het laboratorium plaats.
Botdichtheidsmeting en wervelonderzoek
We onderzoeken diverse methodes om uw botdichtheid nog beter en betrouwbaarder in beeld te brengen met de huidige beschikbare meetapparatuur door bijvoorbeeld de techniek van de meting aan te passen aan u.
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op of volg de links voor aanvullende informatie.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Patiënt verwijzen
Informatie voor artsen en instellingen die patiënten naar het LUMC willen verwijzen.
Contactgegevens voor patiënten
Polikliniek Endocrinologie: 071 - 526 35 05