Obstructief slaapapneusyndroom
Deze informatie is opgesteld door de afdeling(en) Mondziekten, Kaak- en Aangezichtschirurgie.
Wat is Obstructief slaapapneusyndroom?
Patiënten met het obstructief slaapapneusyndroom (OSAS) hebben last van herhaaldelijke belemmeringen van de bovenste luchtweg tijdens de slaap. Dit is te merken aan snurken, ademstops, slaperigheid overdag en vermoeidheid. Als de arts denkt dat u OSAS heeft, dan krijgt u meestal een slaaponderzoek bij de longarts. Soms volgt ook een slaaponderzoek onder narcose door de KNO-arts.
Welke behandelingen zijn er mogelijk?
Niet chirurgische behandeling
Bij voorkeur kiest de longarts voor een niet-chirurgische behandeling:
- Continious Positive Airway Pressure (CPAP): met dit apparaat worden uw luchtwegen ’s nachts onder geringe overdruk opengehouden. Het apparaat, een soort luchtpomp, blaast via een slang en een masker lucht in uw neus.
- Mandibulair Repositie Apparaat (MRA): een soort beugel, die over de tanden geschoven wordt en die de onderkaak naar voren houdt.
Chirurgische behandeling
Het wijzigen van de stand van boven- en/of onderkaak (osteotomie) is een relatief nieuwe behandelingsmethode voor OSAS. Meestal kiest de arts hiervoor als de eerdergenoemde niet-chirurgische ingrepen geen effect hebben. Dat is vaak het geval als iemand OSAS heeft en een te kleine onder- en/of bovenkaak.
Ook is het een oplossing voor mensen die niet de rest van hun leven met een CPAP of een MRA willen of kunnen slapen. De behandeld kaakchirurg vraagt voorafgaand aan de behandeling eerst een schriftelijke machtiging aan bij de verzekeraar, zodat u vooraf weet of deze de behandeling vergoedt.
Verruiming luchtweg
Het verplaatsen van boven- en/of onderkaak naar voren zorgt ervoor dat de bovenste luchtweg niet meer kan dichtvallen. Dit komt doordat na de ingreep de luchtweg verruimt bij het naar voren bewegen van de kaken. Er is een hoog succespercentage van 85 - 95%.
De kaakchirurgen van het Leids Universitair Medisch Centrum hebben veel ervaring met dit type operatie. In deze folder leest u informatie over het verplaatsen van de kaak (osteotomie).
Operatiemethoden
De uit te voeren operatie is afhankelijk van de stand van uw kaak. De operatie gebeurt vrijwel altijd helemaal via de mond, er ontstaan dus over het algemeen geen uitwendige littekens. Meestal maakt de kaakchirurg bij een afwijkende kaakstand eerst een zaagsnede in het bot.
Daarna kan de kaak - of een deel daarvan - worden verschoven. Dit heet een osteotomie. Verderop leest u op welke wijze dit gebeurt.
Correctie te kleine onderkaak
Om een te kleine onderkaak te verlengen maakt de kaakchirurg een botsnede waardoor hij de kaak als het ware uit elkaar kan schuiven (figuur 1). Hij splijt het kaakbot hierbij helemaal.
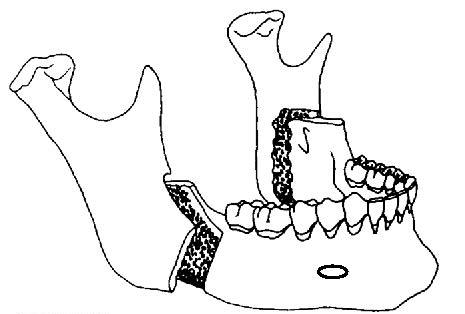
Na de splijting bestaat nog voldoende contact tussen de botdelen om aan elkaar te groeien. Het is niet nodig om er een stukje bot tussen te zetten. De zenuw die het gevoel in de onderlip en kin verzorgt, loopt langs de botsnede.
Verdoofd gevoel
Na de operatie kunt u daardoor een tijdje een vreemd, doof, tintelend gevoel in de onderlip hebben. Dit vreemde gevoel is niet 'zichtbaar' en herstelt meestal na enkele weken. Bij sommige mensen duurt dit herstel enkele maanden. Heel af en toe blijft het verdoofde gevoel bestaan.
Verbinding
Vaak vindt een verbinding plaats tussen de geopereerde delen van de onderkaak, via plaatjes en/of schroefjes. Na de operatie kan de kaak weer gewoon open. Wel gebruikt u vier tot zes weken een vloeibaar/zacht dieet.
Soms fixeert de chirurg de onderkaak in de gewenste stand tegen de bovenkaak met behulp van elastiekjes. Deze blijven zes weken zitten. In deze periode zult u vloeibaar voedsel moeten gebruiken. N.B. In een aantal gevallen moeten de eventueel aanwezige verstandskiezen worden verwijderd. Dit gebeurt minimaal een half jaar vóór de operatie, of tijdens de operatie.
Kincorrectie
Sommige mensen hebben last van een onderontwikkelde kin, anderen van een fors ontwikkelde kin. Dit kan voorkomen terwijl de positie van de onderkaak ten opzichte van de bovenkaak wél juist is.
In dat geval kan een kaakchirurg een kinosteotomie uitvoeren (genioplastiek). Onder narcose (algehele anesthesie) maakt
de arts een schuine voorachterwaartse zaagsnede door de kin (zie figuur 2). Daarna plaatst hij het onderste kinsegment naar voren of naar achteren.
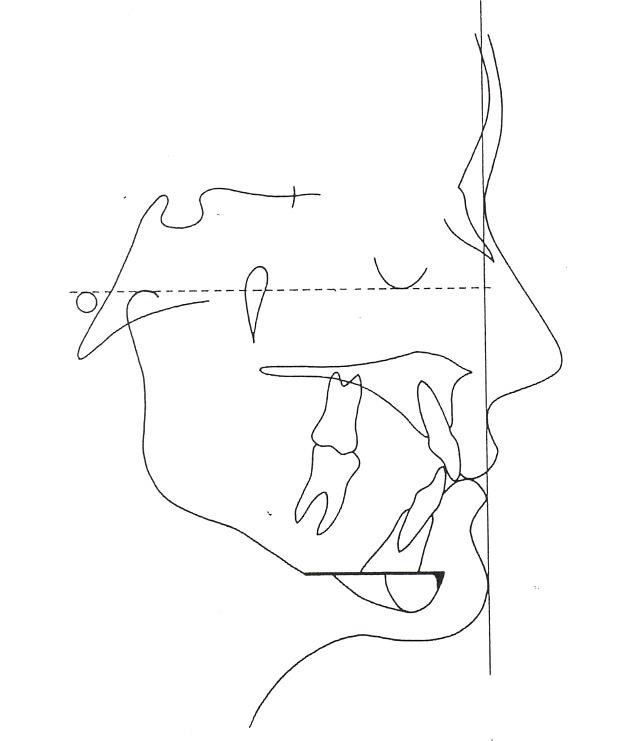
Fixatie
Na deze verplaatsing zet de chirurg het botstuk vast met een plaatje en een aantal schroeven (fixatie). Dit gebeurt via de mond, na het maken van een toegang in de omslagplooi van de onderlip. Dit zorgt ervoor dat de onderkaak zelf niet verzwakt.
Direct aansluitend kunt u normaal kauwen. Gedurende één week krijgt u een ondersteunende pleister over de kin. Er is een kleine kans op een tijdelijk verdoofd gevoel in de onderlip. In vrijwel alle gevallen herstelt het gevoel. Na deze ingreep kunt u in principe dezelfde dag (of na één overnachting) weer naar huis.
Verplaatsing hele bovenkaak
Hierbij plaatst de kaakchirurg een horizontale botsnede in de bovenkaak (figuur 3). Daarna verplaatst hij de bovenkaak in de gewenste richting. Soms ontstaat er na de operatie een tekort aan bot.
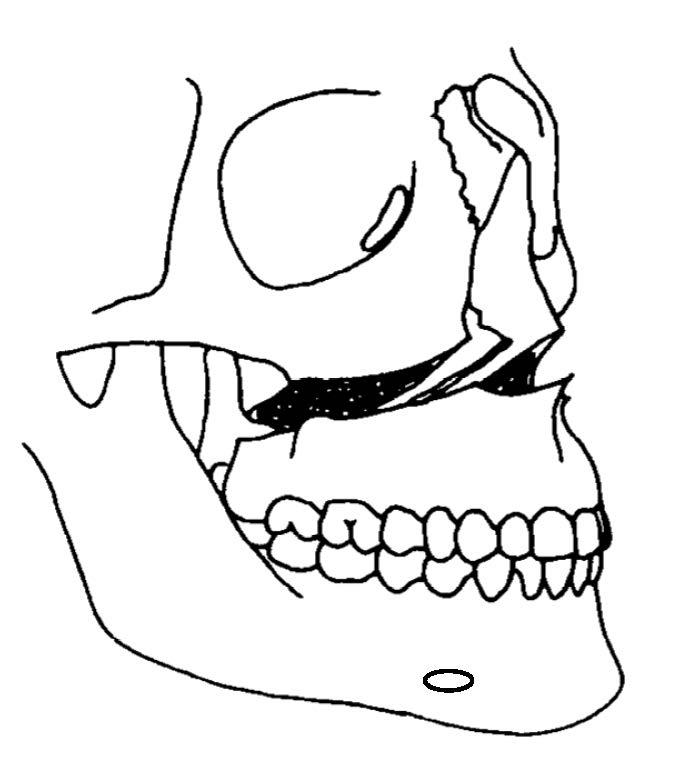
In dat geval neemt de arts een stukje bot uit de onderkaak of uit de bekkenkam. Met plaatjes en schroefjes zet hij de kaak in de goede positie vast. Zo zijn na de ingreep geen elastiekjes nodig en kunt u de mond gewoon open doen.
U gebruikt zes weken lang een zacht dieet. Soms is het wel nodig om de bovenkaak met elastiekjes aan de onderkaak te bevestigen. In deze situatie gebruikt u vier tot zes weken een vloeibaar dieet.
Over het algemeen is het noodzakelijk om bij een obstructief slaapapneusyndroom de boven- en onderkaak te behandelen. Hierdoor ontstaat extra ruimte bij uw luchtweg, met een grotere kans op goed resultaat.
Uiterlijk
Door verplaatsingen van de boven- en/of onderkaak kan uw uiterlijk veranderen. Een terugliggende kin bij een te kleine onderkaak, komt bijvoorbeeld na de operatie naar voren. De veranderingen zijn vaak niet enorm drastisch en ze komen de ‘harmonie’ van het gelaat vaak ten goede. De kaakchirurg legt uit waar u op kunt rekenen in uw situatie.
Operatiekamer
De eigenlijke operatie vindt plaats in de operatiekamer van het ziekenhuis. De operatieduur varieert van anderhalf uur tot enkele uren, afhankelijk van het type operatie.
Als de chirurg de onder- en de bovenkaak in één keer opereert dan is het nodig dat u de eerste nacht na de operatie op een intensivecareunit doorbrengt. U hoort dit vóór de operatie. Af en toe is er bloedtransfusie nodig.
De duur van de opname in het ziekenhuis varieert van één tot drie dagen.
Hoe kunt u zich op de behandeling voorbereiden?
Voorbereiding
De operatie verandert de stand van uw kaken. Het is de bedoeling een goed evenwicht te bereiken tussen de kauwspieren, de rij tanden en de kiezen van onder- en bovenkaak, de luchtwegen en de gelaatsuitdrukking.
Voor een goed resultaat dient u meestal eerst een beugel te dragen die uw tanden en kiezen recht zet. De orthodontist plaatst deze beugel. Als uw tanden al in de juiste positie staan is soms geen beugel nodig. Maar over het algemeen zorgt de beugel ervoor dat de kaken beter naar voren te plaatsen zijn.
Ook na de operatie dient u de beugel nog enkele maanden te dragen, tot het gewenste resultaat is bereikt.
De voorbereiding en de hele orthodontische/chirurgische behandeling variëren in lengte en het duurt gemiddeld twee jaar. De orthodontist geeft uitleg over het definitief tijdspad, afhankelijk van uw situatie. U krijgt een doorverwijzing via kaakchirurgie.
Voor de operatie
Als voorbereiding op de operatie maakt de orthodontist dia's, röntgenfoto's en gebitsafdrukken. U heeft vooraf een gesprek met de kaakchirurg. Deze neemt uw gegevens door, de eventuele röntgenfoto’s en bespreekt de operatie.
Met deze informatie besluit u zelf of u de behandeling wel of niet ondergaat. Aarzel dus niet om vragen te stellen. Ook uw naaste familieleden, ouders, vriend(in) en/of echtgeno(o)t(e) mogen mee naar dit gesprek. Dit maakt het gemakkelijker om voldoende informatie te verzamelen om een beslissing te nemen.
Opnamedag
In principe neemt de afdeling Opname u op de dag van de behandeling op. U komt 's ochtends nuchter (dus met een lege maag). In de brochure 'Verdoving en pijnbestrijding tijdens en na uw operatie' staat wat u wel en niet voorafgaand aan uw operatie mag eten en drinken. Het is belangrijk dat u zich aan die voorschriften houdt!
De operatie
Bij het afspreken van de operatiedatum ontvangt u de brochure 'Verdoving en pijnbestrijding tijdens en na uw operatie'. Aansluitend gaat u naar de pre-operatieve screening (POS) op het voorbereidingsplein. Dit is een spreekuur waarin de anesthesioloog en de anesthesiemedewerker uw gezondheidstoestand beoordelen.
U kunt er al uw vragen rondom de narcose stellen. Eventueel vindt ook aanvullend (bloed)onderzoek plaats. Enkele dagen vóór de geplande opnamedatum krijgt u een telefonische bevestiging van de afdeling Opname.
Mondplaatje
De kaakchirurg zal eventueel voor de operatie proberen of een kunststofplaatje bij u in de mond past. Dit plaatje is nodig tijdens de operatie. Stel gerust uw vragen over deze handeling.
U bespreekt nogmaals het verloop van de operatie en de gang van zaken rond de narcose. Soms wordt er dan ook nog een CT-scan gemaakt om de operatie nog beter te kunnen plannen. Daarnaast is het van belang dat u goed op de hoogte bent van wat u na de operatie kunt verwachten. Dit voorkomt verrassingen en teleurstellingen!
Wat zijn de risico's, bijwerkingen of complicaties?
Voor- en nadelen
Voordelen:
- Bij de meeste patiënten verdwijnen de OSAS-klachten na deze ingreep of zullen ze in ieder geval verminderen.
- De ingreep is een definitieve oplossing en verdere hulpmiddelen zijn niet nodig. Wel is er een orthodontische voor- en nabehandeling, om eventuele scheve tanden recht te zetten.
- Bij bestaande kaakafwijkingen verbetert de kauwfunctie meestal.
- Het gelaat verandert, vaak is dit een verbetering die meer harmonie in het gelaat brengt.
Nadelen:
- Aanvankelijk bestaat een (gedeeltelijk) doof gevoel van de onderlip, meestal met een snel herstel.
- Direct na de operatie zwelt het gelaat gedurende ongeveer twee weken.
- Een dieet van vloeibare/zachte voeding is vier tot zes weken nodig.
Waar moet u op letten na uw behandeling?
Na de operatie
De meeste mensen hebben aansluitend aan de operatie nauwelijks last van pijn, hebben een goede gezondheid en herstellen snel. Daarnaast geeft bijvoorbeeld het eten veel minder problemen dan u zou denken. Medicijngebruikers vinden meestal wel een kleine ruimte tussen de tanden voor inname.
Vaak heeft u wel een gevoel van ongemak, omdat de kiezen meestal niet direct goed passen. Een beetje keelpijn komt vaak voor.
Het is niet ongewoon dat er na de operatie een beetje bloed uit de mond of uit de neus komt. Het is dan beter de neus niet hard te snuiten, maar de neus op te halen. Dit kan in het begin heel lastig zijn, doordat uw gezicht gezwollen is.
Zwelling
Na de operatie is het gezicht erg gezwollen. Via een infuus krijgt u één of twee dagen lang zo nodig medicijnen toegediend tegen de zwelling. In de eerste dagen na de operatie gaat het hoofdeinde van uw bed wat omhoog. Ook gebruikt de verpleging een coldpack om de zwelling van het gezicht tegen te gaan. Door kort na de operatie weer uit bed te komen, verdwijnt de zwelling nog sneller.
De zwelling bereikt gewoonlijk haar hoogtepunt ongeveer achtenveertig uur na de operatie. Daarna neemt deze geleidelijk af en meestal is het binnen twee tot drie weken nagenoeg verdwenen. In uitzonderlijke gevallen blijven enkele weken tot maanden na de operatie nog restanten van de zwelling aanwezig. Eventueel kan een oedeemtherapeut dit na een aantal weken behandelen.
Het is belangrijk dat u bezoekers van tevoren op de hoogte brengt van de zwelling, zodat zij hiervan niet vreemd opkijken.
Dieet
Een diëtist(e) in het ziekenhuis begeleidt u bij het gebruik van een vloeibaar dieet. Ook krijgt u afspraken bij de mondhygiëniste om de verzorging van uw mond door te nemen.
Voeding
Het is verstandig in de eerste weken geen prikkelende vloeistoffen te drinken of tabakswaren te gebruiken. Dit leidt mogelijk tot beschadiging van de wond in de mond en daarna tot een ontsteking.
U mag gedurende de eerste zes weken na de operatie de kaken niet (of minder) belasten. U dient een vloeibaar/zacht dieet te gebruiken.
U krijgt bij vertrek uit het ziekenhuis nog een extra folder mee over vloeibare voeding. Het bereiden kost extra tijd en moeite. Dit geldt ook voor het opdrinken ervan. U kunt daarom het beste wat vaker per dag drinken, zodat u per keer wat minder hoeft te drinken.
Malen en verdunnen
In principe kunt u het voedsel fijnmalen met behulp van een keukenmachine, blender of staafmixer. Als het fijn gemalen voedsel nog te dik is, kunt u dit verdunnen met kookvocht, melk, bouillon of jus.
Meestal valt u de eerste weken iets af. Na drie weken dient het gewicht stabiel te blijven. Eventueel kunt u aan het voedsel extra calorieën toevoegen, zoals voedingssuiker. Ook kunt u aanvullen met mineralen, vitaminen of eiwitten.
Meestal is gemalen voeding voldoende zonder verdere toevoegingen. Voor details verwijzen wij u naar de folder van de diëtist. Met uw vragen kunt u terecht bij de afdeling Diëtetiek, tel. 071- 526 23 72.
Weer thuis
Weer thuis dient u met het volgende rekening te houden:
- U moet regelmatig terugkomen om te laten controleren of de kaken nog goed op elkaar passen. Tegelijkertijd kijkt de arts hoe de genezing verloopt.
- De gewrichten zullen in het begin nog wat stijf zijn. Hierdoor kunt u iets moeilijker kauwen. Een enkele keer krijgt u een advies voor fysiotherapie.
- Zo nodig vervolgt de orthodontist de behandeling.
- De gehele chirurgische fase, met inbegrip van de tijd dat de kaken zijn vastgezet en de controle na de operatie duurt gewoonlijk drie tot zes maanden.
- De laatste controle vindt een of twee jaar na de ingreep plaats.
Behandelteam
Bij deze behandeling krijgt u met de volgende behandelaars te maken:
- het OSAS team;
- eventueel een tandarts en een orthodontist;
- een kaakchirurg
Contact
Heeft u na het lezen van deze folder nog vragen? Dan kunt u altijd telefonisch contact opnemen met de afdeling Mondziekten, Kaak- en Aangezichtschirurgie via telefoon 071- 526 23 72.
Deze folder is samengesteld in samenwerking met de afdeling Mondziekten, Kaak- en Aangezichtschirurgie van het Amphia ziekenhuis te Breda.