Inwendige bestraling van de baarmoederhals
Deze informatie is opgesteld door de afdeling(en) Radiotherapie.
Wat is Inwendige bestraling van de baarmoederhals?
De behandeling van baarmoederhalskanker bestaat uit een combinatie van uitwendige en inwendige bestralingen. De uitwendige bestralingen worden als eerst gestart en duren 5 weken. De inwendige bestralingen zullen meestal in de eerste week na afloop van de uitwendige bestralingen worden gestart. Door het geven van inwendige bestraling is het mogelijk om in de tumor een hoge dosis straling te geven en de gezonde organen zo min mogelijk te belasten.
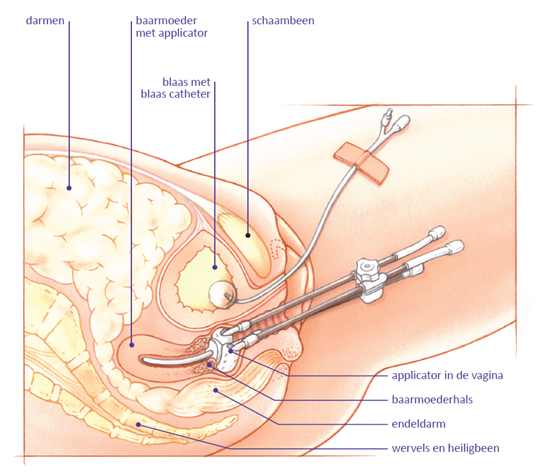
Voor de inwendige bestraling worden holle buisjes, applicatoren genoemd, in de baarmoeder en vagina geplaatst. Daarna wordt een MRI-scan gemaakt, waarmee de positie van de applicatoren in beeld wordt gebracht. Op basis van deze positie kan het bestralingsplan worden berekend. De bestraling wordt gegeven door middel van een zeer kleine radioactieve bron, inwendig via deze applicatoren, precies ter plaatse van de tumor.
U wordt voor de inwendige bestralingen per keer 1 tot 2 dagen in het ziekenhuis opgenomen.
De eerste dag worden in de operatiekamer onder volledige narcose, de applicatoren ingebracht. Kort daarna wordt een MRI-scan gemaakt. Met deze MRI-scan wordt de berekening van het bestralingsplan gemaakt en kan in de (vroege) middag de eerste inwendige bestraling gegeven worden. De tweede inwendige bestraling volgt meestal vroeg in de volgende ochtend van de volgende dag, waarna de applicatoren worden verwijderd. In de middag na deze bestraling gaat u met ontslag. Deze behandeling wordt een week later nog een keer uitgevoerd. In totaal worden er dus 4 inwendige bestralingen gegeven, in 2 korte opnames.
Hieronder volgt een uitleg over de gang van zaken voor, tijdens en na de opname.
Wat gaat er vooraf aan het onderzoek of de behandeling?
Voorlichting door de radiotherapeut-oncoloog-oncoloog
Tijdens het eerste intakegesprek zal uw behandelend radiotherapeut-oncoloog al een korte uitleg geven over het voordeel van inwendige bestraling en de mogelijke bijwerkingen hiervan. Op een later moment tijdens uw serie uitwendige bestralingen zal verdere uitleg over het proces gegeven worden.
Voorlichting door de brachylaborant
Voordat de inwendige bestralingen starten wordt een afspraak met een brachylaborant voor u ingepland. U wordt dan voorgelicht over het proces van de inwendige bestralingen. Ook krijgt u de bijbehorende afspraken mee. Deze afspraken staan achter in de folder genoteerd.
Pre-operatieve screening anesthesie
Voorafgaand aan de inwendige bestraling krijgt u een telefonische afspraak voor pre-operatieve screening bij de polikliniek anesthesiologie (POS-poli). Op de POS-poli wordt uw lichamelijke conditie beoordeeld. Er wordt u gevraagd om een vragenlijst in te vullen en uw medicijnenlijst bij de hand te houden. In het gesprek met de anesthesioloog krijgt u voorlichting over de vorm van anesthesie die bij de ingreep gebruikt zal worden. Het meest gebruikelijk is een korte algehele narcose.
Voorbereiding voor de opname
U moet nuchter zijn voor de ingreep. Dit betekent dat u de avond ervoor vanaf 12.00 uur ’s nachts geen vast voedsel meer mag eten en niet meer mag roken. U mag nog wel heldere vloeistoffen drinken tot 06.00 uur in de ochtend (tot 2 uur voor de ingreep).
Om het laatste stukje van de endeldarm leeg te maken krijgt u een klysma (Microlax) mee. Deze moet u de avond ervoor rond 20:00 uur gebruiken. Het klysma en de gebruiksaanwijzing hiervan krijgt u van ons mee bij het voorlichtingsgesprek.
Hoe gaat het onderzoek / de behandeling in zijn werk?
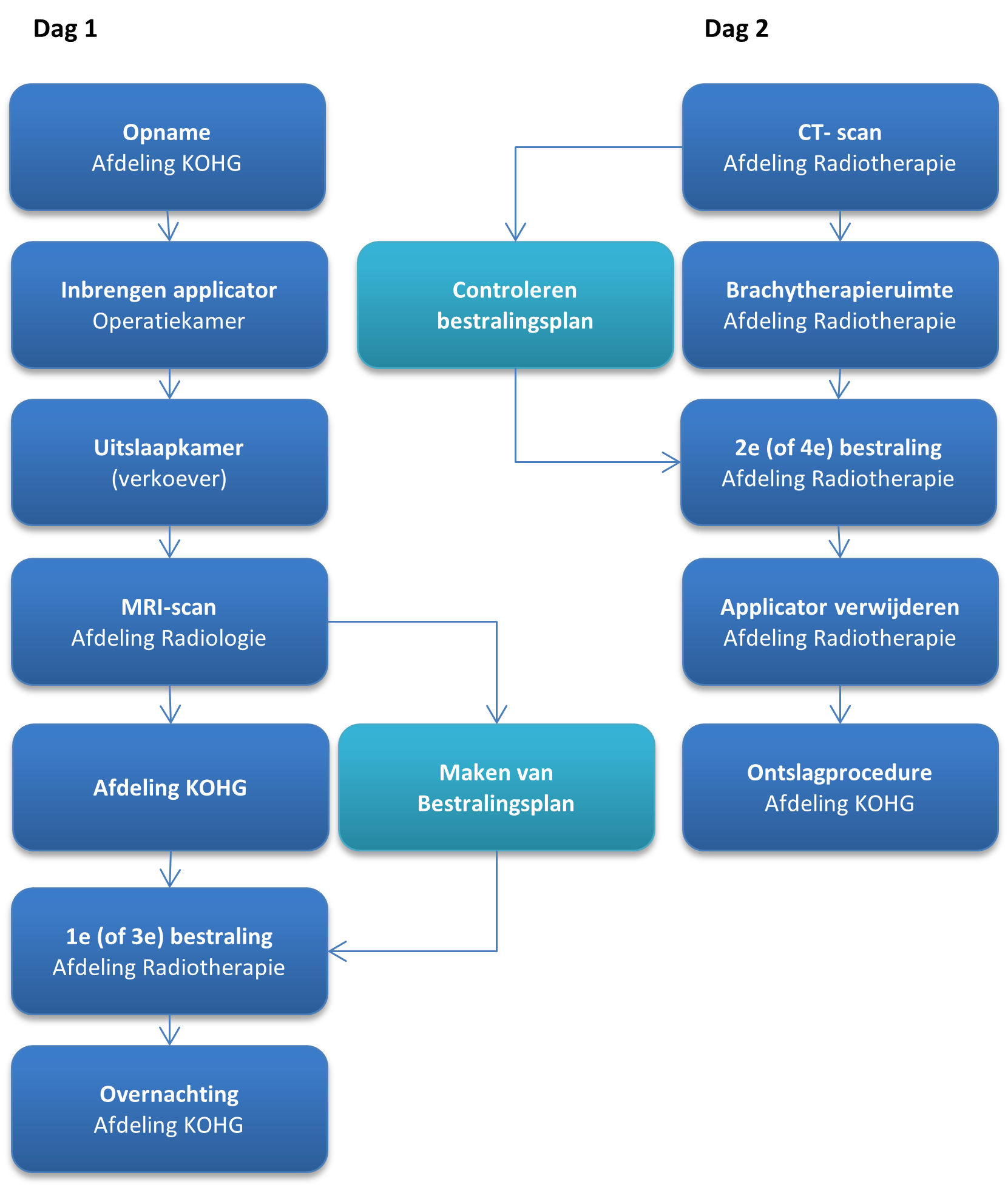
Dag 1
Opname
U wordt op de dag van de inwendige bestraling in de vroege ochtend rond 7.00 uur opgenomen op de verpleegafdeling KOHG (routenummer 686). De verpleegkundige geeft u informatie en zal u voorbereiden om naar de operatiekamer (OK) te gaan. Ook zal er bloed afgenomen worden voordat u naar de operatiekamer gaat.
Operatiekamer (OK)
Op de OK zal het behandelteam met elkaar en samen met u kort doornemen wat de behandeling inhoudt en of alles duidelijk is (overdracht). Het team bestaat meestal uit 2 radiotherapeut-oncologen (en vaak een arts in opleiding), een echoscopist van de afdeling gynaecologie, 1 of 2 anesthesiologen, 1 of 2 anesthesiemedewerkers, 1 of 2 operatieassistenten en 2 brachylaboranten.
Na deze overdracht wordt u onder algehele narcose gebracht, waarna er voor de duur van de opname een blaaskatheter wordt ingebracht. Daarna plaatst de radiotherapeut-oncoloog de holle buisjes (applicatoren) via de baarmoederhals in de baarmoeder en vaginatop. De ligging van de buisjes in de baarmoeder wordt met behulp van de echo gecontroleerd. De applicator wordt in de vagina op zijn plaats gehouden met behulp van een (lang) gaas.
Daarna brengt de arts een dunne flexibele slang in de endeldarm in zodat de lucht die vaak in de darmen is, uit het lichaam kan gaan. Als laatste wordt de applicator met speciale huidvriendelijke tape op de vulva en onderbuik vastgeplakt.
Deze ingreep duurt ongeveer 45-60 minuten.
Tijdens de gehele opname ligt u in een bed. De brachylaboranten kijken vlak na het inbrengen van de applicatoren hoe ver het hoofdeinde van uw bed omhoog kan, en bespreken met u welke bewegingen u kunt maken.
Uitslaapkamer (verkoever)
Nadat u wakker bent geworden uit de narcose wordt u naar de uitslaapkamer (verkoever) gebracht om even bij te komen. Hier worden een aantal controles uitgevoerd en wordt de pijnstilling gecontroleerd. Vaak is er al langwerkende pijnstilling tijdens de narcose gegeven, en krijgt u gedurende dag zonodig van de verpleegkundige pijnstilling.
MRI-scan en verpleegafdeling
U wordt opgehaald bij de verkoever door de brachylaboranten. Na een korte overdracht vervoeren zij u naar de MRI-scanner. Het maken van de MRI-scan duurt ongeveer 20-30 minuten. Als de MRI klaar is wordt u weer teruggebracht naar de verpleegafdeling KOHG. Daar kunt u iets lichts eten en drinken en u kunt daar ook bezoek ontvangen. Probeer zoveel mogelijk te ontspannen en te rusten, of afleiding te zoeken door een boek te lezen of TV te kijken.
Maken van het bestralingsplan
Het bestralingsplan wordt gemaakt en berekend terwijl u weer op de verpleegafdeling ligt. Door de radiotherapeut-oncoloog en de brachylaboranten worden de beelden van de MRI gebruikt om het bestralingsplan met veel aandacht samen te stellen. Wanneer het bestralingsplan klaar is komt u weer naar afdeling radiotherapie voor de inwendige bestraling. Dit alles neemt ongeveer 1,5 tot 2 uur in beslag.
Bestraling
In de behandelruimte van de brachytherapie wordt u in uw bed of op de behandeltafel bestraald. De toevoerslangetjes van het bestralingsapparaat worden aangesloten op het uiteinde van de applicatoren. Via deze dunne slangetjes wordt een klein radioactief bronnetje binnenin de applicatoren gebracht. U voelt van de deze bestraling niets.
Tijdens de bestraling ligt u alleen in de behandelruimte. Er staat een camera op u gericht zodat de brachylaborant contact met u kan houden. De bestraling duurt ongeveer 10 tot 20 minuten. U kunt ondertussen een DVD of TV kijken of muziek luisteren als afleiding. U kunt hier zelf iets voor meenemen of kiezen uit DVD’s van de afdeling.
Na afloop van de eerste bestraling krijgt u een tablet Loperamide om de ontlasting te remmen.
Overnachting
Na de eerste bestraling zal u door de brachylaboranten weer terug gebracht worden naar de afdeling KOHG. Daar vindt de overdracht aan de verpleegkundige van de gynaecologie plaats. Tijdens deze overdracht wordt ook besproken welke bewegingen u mag maken terwijl u in bed ligt. In de avond en nacht is de verpleegkundige uw contactpersoon.
In de middag en avond mag u weer eten en drinken. Omdat u een lange tijd in bed ligt krijgt u eenmalig een injectie (Fraxiparine) om trombose te voorkomen. In de avond krijgt u nog een keer een tablet Loperamide om de ontlasting te remmen.
Soms is het mogelijk om de tweede bestraling op dezelfde dag, in de avond te geven. We kunnen pas op dag van de behandeling beslissen of dit voor u ook mogelijk is. Mocht u de bestraling in de avond krijgen, dan worden de applicatoren erna verwijderd, en gaat u de volgende ochtend met ontslag, of eventueel kunt u als u zich goed voelt, wat gegeten hebt en spontaan geplast hebt nog laat in de avond naar huis. Dit is alleen mogelijk als er in de nacht iemand bij u thuis aanwezig is omdat u nog moet bijkomen van de narcose en de behandeling.
Dag 2
CT-scan
Op de tweede dag wordt u vroeg in de ochtend opgehaald voor een CT-scan op de radiotherapie afdeling. Met behulp van deze scan wordt gecontroleerd of de applicatoren nog precies op dezelfde plek zitten en of de omliggende organen nog hetzelfde liggen. Het controleren hiervan neemt ongeveer 30 minuten tot een uur in beslag. Mogelijk wordt er een kleine aanpassing in het bestralingsplan gedaan. U wordt na afloop van de CT-scan direct naar de behandelruimte van de brachytherapie gebracht, waar u wacht totdat de bestraling gegeven kan worden.
2de bestraling
De uitvoering van de bestraling is hetzelfde als de dag ervoor. Net zoals de vorige dag kunt u een DVD of TV kijken of naar muziek luisteren.
Verwijderen applicatoren
Nadat de bestraling gegeven is, worden in de behandelruimte het gaas in de vagina, de applicatoren, de blaaskatheter en de katheter in de endeldarm door de radiotherapeut-oncoloog verwijderd. Als dit klaar is wordt u weer teruggebracht naar de verpleegafdeling KOHG. Daar kunt u even bijkomen, wordt uw infuus verwijderden kunt u weer uit bed komen.
Voordat u naar huis kunt gaan, moet u zich redelijk goed voelen, wat gegeten hebben en op de afdeling zelf een keer geplast hebben. Als u zich goed voelt kunt u daarna naar huis. De verpleegkundige bespreekt dit met u en zal de ontslagprocedure verder regelen.
Wat zijn de risico's, bijwerkingen of complicaties?
Na het verwijderen van de applicator en de blaaskatheter kan het gebied van de vagina en schaamlippen nog een aantal dagen gevoelig zijn. Het plassen kan de eerste keren nog wat branderig of gevoelig zijn. Het advies is om veel te drinken. Soms duurt het even voor de ontlasting weer goed op gang komt. Zo nodig krijgt u hier medicijnen voor die u in water kunt oplossen en die de ontlasting zachter maken. U kunt de eerste dagen nog wat branderig of beurs gevoel in de vagina hebben, wat meer vaginale afscheiding hebben, en licht bloedverlies.
Uw radiotherapeut-oncoloog zal u verdere voorlichting geven over de mogelijke korte en lange termijn bijwerkingen en gevolgen van de behandeling als geheel. Hierbij zal ook uitgelegd worden wat u zelf kunt doen om minder last te ervaren van bijwerkingen en gevolgen van deze behandeling. Ook krijgt u een aantal recepten mee, onder andere voor vaginale zetpillen waardoor de vagina sneller beter wordt en waar u 2 weken na de brachytherapie mee mag starten.
Welke specifieke nazorg kunnen wij bieden?
Na afloop van de behandeling zult u regelmatig poliklinisch gecontroleerd worden.
Ongeveer 4 weken na de laatste inwendige bestraling heeft u de eerste controle bij de radiotherapeut-oncoloog. Deze bespreekt met u hoe het met u gaat en geeft adviezen. Ook wordt door middel van een gynaecologisch onderzoek bekeken of de tumor goed gereageerd heeft op de behandeling.
Na dit gesprek zal een gespecialiseerde verpleegkundige u uitleg geven over het gebruik van pelottes. Pelottes zijn kunststof staafjes. Het regelmatig inbrengen van pelottes kan de vagina soepel houden en de vorming van littekenweefsel tegengaan. Dit kunt u zelf doen in uw eigen omgeving. Tevens zal er aandacht geschonken worden aan vragen omtrent seksualiteit.
Daarna komt u in principe de eerste twee jaar elke drie maanden voor een poliklinische controle, meestal om en om bij de radiotherapeut-oncoloog en gynaecoloog. Bij de controle na 3 maanden wordt ook een MRI scan gemaakt en wordt doorgaans ook bloed geprikt. Tijdens de controles wordt besproken hoe het herstel na de behandeling verloopt, of u klachten heeft of bijwerkingen ervaart en wordt gekeken hoe we u daar het beste mee kunnen ondersteunen. Als u tussen de controles door verandering bemerkt waarover u ongerust bent, kunt u natuurlijk altijd contact opnemen voor telefonisch overleg of om de volgende afspraak te vervroegen.
Contactgegevens van de betrokken poliklinieken
Telefoonnummer Brachytherapie 071 5261714
Telefoonnummer Radiotherapie 071 5263525
Telefoonnummer verpleegafdeling KOHG 071 5262539
Overig
Afspraken
Uw naam:
Datum anesthesie screening: _____ ______/______/______ ______:______ Telefonisch
(afdeling anesthesiologie)
Datum 1e opname inwendige bestraling _____ ______/______/______ ______:______ Route 686
(afdeling KOHG)
Datum 2e opname inwendige bestraling _____ ______/______/______ ______:______ Route 686
(afdeling KOHG)