Heupdysplasie
Deze informatie is opgesteld door de afdeling(en) Orthopedie.
Wat is Heupdysplasie?
Het heupgewricht bestaat uit een heupkop en een heupkom. Onder normale omstandigheden staat de kop stabiel in het midden van de kom en is de kom voldoende diep. Bij heupdysplasie is de verhouding tussen kop en kom verstoord. Het kommetje is niet diep genoeg. De heupkop kan daardoor verschuiven in de kom en (gedeeltelijk) in en uit de kom glijden (Figuur 1).
Soms zit de heupkop helemaal niet meer in de kom (heupluxatie). Als de heupkop niet stabiel in de kom zit zal het gewricht ook niet de kans krijgen om zich goed te ontwikkelen. Heupdysplasie en heupluxatie zijn niet pijnlijk, maar als het gewricht niet hersteld wordt, kan door piekbelasting van het kraakbeen op jongere leeftijd artrose ontstaan.
Heupdysplasie komt bij ongeveer 1-2% van de kinderen voor en is daarmee één van de meest voorkomende ontwikkelingsstoornissen.
Figuur 1: links (is de rechterheup van de patiënt) normale heup en rechts heupdysplasie
Oorzaak
De oorzaak van heupdysplasie is niet precies bekend. Waarschijnlijk is het een combinatie van slapte van de banden en positie van de heup in de baarmoeder en na de geboorte.
Er zijn erfelijke factoren, want kinderen met een ouder of broer of zus met heupdysplasie hebben een vijf keer grotere kans dan normaal om ook dysplasie te hebben.
Bij meisjes is de kans vier keer groter; dit komt doordat meisjes gevoeliger zijn voor hormonen van de moeder die de banden slap maken (net voor de bevalling om de bevalling gemakkelijker te maken). Hierdoor worden de kapsels en banden slapper en komt de heup losser in de kom te zitten.
Verder heeft de ligging in de baarmoeder iets met het ontstaan van heupdysplasie te maken.
Kinderen die in stuitligging hebben gelegen hebben een grotere kans en eerstgeborenen (omdat zij over het algemeen minder bewegingsruimte in de baarmoeder hebben).
Als laatste is de positie van de heupjes na de geboorte nog van belang. Kinderen die veel in spreidstand in een draagdoek liggen hebben minder heupdysplasie en inbakeren lijkt een grotere kans op heupdysplasie te geven.
Waarom wordt er gescreend?
Voor zowel een heupluxatie als voor heupdysplasie geldt dat er bij een vroege diagnose vrijwel alleen een conservatieve (niet-operatieve) behandeling noodzakelijk is (bij heupluxaties en start van de behandeling rond de lleeftijd van 6-10 weken is in 80-95% een succesvolle reductie mogelijk). Wanneer een heupluxatie later wordt gediagnosticeerd, en/of bij ernstigere vormen van heupdysplasie/luxaties kan de kans op een (soms ingrijpende) operatie stijgen naar 50-90%. Kinderen die later worden gediagnosticeerd, moeten vaak langer worden behandeld of hebben meerdere operaties nodig. Als heupdysplasie niet wordt ontdekt en niet wordt behandeld, kan dit leiden tot pijnklachten, functiebeperking en vroegtijdige heupslijtage (artrose).
Wie worden er gescreend?
Baby's behoren in de eerste levensmaand een onderzoek van de heupen te krijgen, verricht door een ervaren onderzoeker. Dit lichamelijk onderzoek richt zich met name op de diagnostiek van een heupluxatie.Bij het lichamelijk onderzoek wordt gelet op de stabiliteit van de heupen (test van Ortolani en Barlow), de beenlengte (Galleazi) en de spreiding van de heupen. Milde vormen van heupdysplasie zijn met het lichamelijk onderzoek overigens vrijwel niet te diagnosticeren.
Wie doet dit onderzoek?
Voor sommige verloskundigenpraktijken in de regio is een afspraak gemaakt dat de eerste DDH screening plaatsvindt 1-2 weken na de geboorte door de huisarts. Daarnaast is er het eerste contact met het consultatiebureau, aan het einde van de eerste levensmaand. ier worden ook de heupen beoordeeld.
Screening in het LUMC
Voorheen bestond er op de afdeling Orthopaedie van het LUMC een inloopspreekuur voor de screening van DDH. Op dit moment voeren we dit niet meer uit, aangezien dit niet wordt ondersteund door de meest recente nationale DDH richtlijnen.
Uiteraard worden in het LUMC wel baby’s onderzocht op DDH met lichamelijk onderzoek en beeldvorming (echo of röntgenfoto’s) na verwijzing door bijvoorbeeld de huisarts of JGZ-arts.De selectie van deze babies vindt plaats middels het lichamelijk onderzoek dat o.a. door de JGZ-arts wordt gedaan bij baby’s en/of door bepaalde aanwezige risicofactoren voor DDH.
Indien er door de verwijzer afwijkingen worden gevonden die kunnen passen bij een congenitale heupluxatie wordt er op de leeftijd van 6 weken een echo van de heupjes gemaakt.
Wanneer er op de echo een heupdislocatie heupluxatie wordt gezien, wordt er vaak over het algemeen dezelfde dag gestart met behandelen middels een Pavlik spreidbroek. Na 3-4 en 6-8 weken wordt dan met echo onderzocht of de heupkop weer in de kom staat (repositie).
Wanneer er twijfel is bij het echo-onderzoek wordt de echo soms na enkele weken herhaald.
Indien er normale heupen worden gezien, is er geen DDH.
Welke behandelingen zijn er mogelijk?
Het is belangrijk dat heupdysplasie zo vroeg mogelijk wordt erkend, zodat er op tijd kan worden begonnen met de behandeling. Welke behandeling van toepassing is voor uw kind hangt af van de leeftijd van het kind en de ernst van de heupdysplasie. Uw behandelend arts zal u advies geven wat de meest geschikte behandeling is voor uw kind.
Heupdysplasie is over het algemeen goed te behandelen. Er zijn wel verschillen in het gemak waarmee dit lukt. In milde gevallen van DH (Graf2a-c) bestaat de behandeling veelal uit een afwachtend beleid, waarbij de ontwikkeling van de heupjes slechts in de gaten wordt gehouden met een echo van de heupjes.
Indien de heupdyspasie ernstiger is wordt veelal gestart met een spreidbehandeling. Het doel van de behandeling is ervoor te zorgen dat de heup weer stabiel midden in de kom komt te staan. Dit lukt het beste met de heupjes in spreidstand. Door de druk van de kop in het kommetje ontstaat een groeiprikkel die de ontwikkeling van het kommetje stimuleert.
De twee meest gebruikte spreidmiddelen zijn de pavlikbandage (Figuur 2) en de CAMP-spreider (Figuur 3).
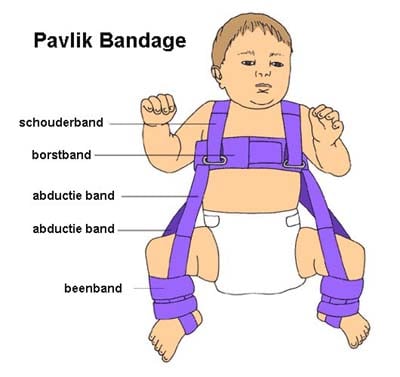
Figuur 2: Pavlikbandage
Bij de pavlikbandage worden de knietjes door banden opgetrokken tot een buiging van 90 graden. Door de zwaartekracht vallen de beentjes vanzelf naar buiten als het kind ontspant.
Bij de CAMP-spreider worden de beentjes in een vaste positie gehouden. Voordeel van de pavlikbandage is dat de heupjes vaak wat meer gebogen zijn en daardoor in een iets gunstigere positie staan. Nadeel is dat als de kinderen groter worden ze zich uit de pavlikbandage kunnen werken. Een CAMP-spreider kan dan prettiger zijn.
De spreidmiddelen moeten over het algemeen 23 uur per dag gedragen worden en mogen worden afgedaan bij aankleden en in bad gaan. Na 1-2 weken komt het kind meestal terug op de polikliniek voor controle van de spreider. Na 6 weken wordt meestal een nieuwe echo gemaakt om te kijken wat het resultaat is van de behandeling.
De behandelduur is gemiddeld 3 tot soms 6 maanden (waarvan een gedeelte alleen tijdens de slaapjes), maar kan ook langer of korter zijn afhankelijk van de ernst van de dysplasie en het gemak waarmee het kommetje zich herstelt.
De behandeling hoort geen pijn te doen, maar kinderen kunnen de eerste dagen van de behandeling wel wat huilerig zijn. Ze kunnen spierpijn krijgen van het spreiden, vooral als ze erg stijf zijn. Ook kan het zijn dat ze de eerste dagen het beentje wat minder bewegen.
Als het kind niet meer actief het knietje strekt moet u de spreider uit doen tot het knietje wel weer gestrekt wordt. Het kan dan zijn dat een zenuw in de lies dan afgekneld wordt en dat het beentje ‘slaapt’, dat geeft een vervelend gevoel. Als het beentje weer goed bewogen wordt kunt u het spreidmiddel weer aandoen.
Als u het idee heeft dat het kindje echt pijn heeft of als het knietje steeds niet wil strekken is het belangrijk contact op te nemen met de polikliniek. We kunnen dan kijken of het spreidmiddel anders afgesteld moet worden.
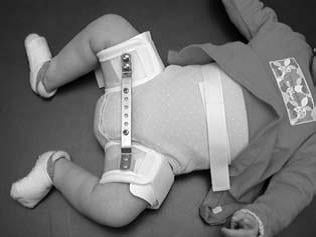
Figuur 3: CAMP-spreider
De behandeling van heupluxatie
Als de heup echt uit de kom is kan die in ongeveer de helft van de gevallen weer in de kom gebracht worden met behulp van de pavlikbandage. We controleren het kindje dan intensiever om te beoordelen of de heup in de kom gaat.
Mocht dit na een aantal weken niet gelukt zijn dan wordt er onder narcose gekeken of de heup in de kom wil. Als dit makkelijk gaat wordt de heup in de meest gunstige positie vastgehouden met een gipsbroek gedurende 3-4 maanden.
Als de heup niet in de kom wil of makkelijk uit de kom gaat is soms een operatie nodig om de heup in de kom te krijgen. Nabehandeling is dan ook 3-4 maanden gipsbroek.
Wat is de prognose?
De gevolgen van de behandeling van heupdysplasie
Tijdige behandeling van heupdysplasie en heupluxatie geeft in veruit de meeste gevallen een goed resultaat zonder restafwijkingen. Door de behandeling kunnen heupproblemen zoals manken door heupluxatie en vroege artrose (gewrichtsslijtage) over het algemeen voorkomen worden.
Hoewel het kind wel een tijdelijke achterstand in de ontwikkeling kan hebben, heeft deze behandeling geen negatief effect op de motorische ontwikkeling van kinderen op de langere termijn.
Om deze moeilijke achterstand in kaart te brengen wordt er in het LUMC onderzoek gedaan naar de motorische ontwikkeling van kinderen na een spreibroek behandeling. Uw behandelend arts kan u hierover meer vertellen. Als het spreidmiddel af gaat halen de kinderen dit meestal al snel weer in.
Vrijwel alle kinderen die behandeld zijn voor heupdysplasie ontwikkelen een normale heup en kunnen veelal normaal functioneren zonder klachten.
Een succesvolle screening op de aanwezigheid van een heupluxatie of heupdysplasie is afhankelijk van kennis en inzet van het gehele systeem: Verloskundigen, gynaecologen, huisartsen, kraamzorg, consultatiebureau- en jeugdartsen en de orthopaedisch chirurg. Na meer dan 40.000 kinderen te hebben gescreend en meer dan 5000 kinderen te hebben behandeld voor DDH of een heupluxatie, is er veel opgedane kennis. Daarnaast is het LUMC actief betrokkken geweest bij het opstellen van de landelijke richtlijn voor DDH.
In het LUMC lopen er op dit moment meerdere onderzoeken naar de conservatieve behandeling van een heupdislocatie, en of DDH, waaronder:
- Landelijk gerandomiseerd onderzoek naar wel/geen spreidbroekbehandeling bij milde DDH
- Onderzoek naar de motorische ontwikkeling van kinderen met spreidbroekbehandeling t.o.v. kinderen zonder spreidbroekbehandeling.
Daarnaast wordt er gewerkt aan de opzet van enkele nieuwe studies naar DDH, in samenwerking met omliggende ziekenhuizen.Om van de screening, behandeling en het wetenschappelijk onderzoek van DDH een succes te kunnen maken, behouden wij graag regionaal een centrale rol.
Waar moet u op letten na uw behandeling?
Praktische tips en adviezen
Wassen en verschonen
Tijdens het wassen en aankleden mag de spreidbroek even af. Voor het verschonen van een luier hoeft de spreidbroek niet af. U kunt de luier gewoon aan doen. Let wel goed op want luierlekkage komt iets vaker voor.
Kleding
Kleding kan zowel over als onder de spreidbroek gedragen worden. Wanneer de spreidbeugel van kunststofmateriaal is gemaakt kan het soms met name bij warm weer broeien. Het is dan handig om afgeknipte boorden van badstofsokken eerst om de beentjes te doen voordat u de spreidbroek om doet. Om te voorkomen dat uw kindje de sluitingen van het klittenband van de Campspreider lostrekt, is het dragen van een ruime broek over de Campspreider erg handig.
Broekjes met drukknoopjes in de binnenbeennaad zijn vaak erg handig. Daarnaast geeft katoenen kleding de minste irritatie.
Verzorging van de spreider
Wanneer de Campspreider vies is, kunt u deze gewoon schoon maken met water en zeep. Ook alcohol of eau de cologne zijn goede schoonmaakmiddelen.
De pavlikbandage kan met de hand gewassen worden.
Vervoer
Er zijn autostoeltjes te koop waarbij de zijkanten gedeeltelijk kunnen worden weggeklapt. Wanneer u al in het bezit bent van een goede autostoel kunt u deze opvullen met een dikke handdoek of molton waardoor uw kind hoger komt te zitten en de beentjes over de zijkant kunnen. Het is wel belangrijk om hierbij een tuigje of driepuntsgordel te gebruiken.
Op de fiets is het raadzaam om een fietszitje met open zijkanten te gebruiken. Het is verstandig om uw kind een tuigje om te doen omdat het makkelijk voorover kan vallen.
De wandelwagen moet een soepele zijkant hebben of een naar voren uitstekende zitting. Eventueel kunt u ook deze met kussentjes of handdoeken op de zitting of achter in de rug verhogen zodat de beentjes over de zijkant kunnen.
Het gebruik van een goed rugzitje of (ergonomische) draagzak is aan te bevelen. De beentjes worden dan vanzelf gespreid. Het is wel belangrijk dat de bovenbenen goed ondersteund worden in de draagzak.
Contact
LUMC algemeen: 071-5269111
Polikliniek Orthopedie: 071-5268003
Gipskamer LUMC: 071-5268003
Links
Veel informatie is ook te vinden bij de patiëntenvereniging voor kinderen met aangeboren heupafwijkingen: www.heupafwijkingen.nl