Glomus-caroticum-tumoren
Deze informatie is opgesteld door de afdeling(en) Heelkunde; Keel- Neus- Oorheelkunde.
Wat is Glomus-caroticum-tumoren?
Paragangliomen
Het woord tumor betekent letterlijk gezwel. Paragangliomen zijn tumoren waar ook de glomus-caroticum-tumoren onder vallen. Het zijn vaatrijke tumoren, die op verschillende plekken van het lichaam kunnen voorkomen. De meeste paragangliomen komen in het hoofd-halsgebied voor. Het zijn langzaam groeiende tumoren die vaak weinig klachten geven.
Bij tumoren wordt onderscheid gemaakt tussen goedaardige (benigne) en kwaadaardige (maligne, ook wel bekend als kanker) gezwellen. Paragangliomen zijn bijna altijd goedaardig. Ze geven geen vermindering van de levensverwachting. De klachten die ze geven komen door druk op de omliggende organen.
Glomus-caroticum-tumor
Een glomus-caroticum-tumor is een goedaardige tumor, die ontstaat uit het glomusorgaan. Het glomusorgaan zit in de splitsing van de halsslagader en meet de zuurstofspanning in het bloed. Er kan sprake zijn van een glomus-caroticum-tumor aan één kant van de hals, maar het kan ook aan beide kanten tegelijk voorkomen.
Naast de glomus-caroticum-tumor kunnen ook paragangliomen op andere plekken in de hals zitten. De plek waar de tumor zit, is kenmerkend. Hieronder staan enkele veelvoorkomende hoofd-halsparagangliomen beschreven (zie figuur 1):
Glomus-vagale-tumor
Dit is een paraganglioom dat langs de tiende hersenzenuw (de zogenoemde zwervende zenuw) ontstaat. De zwelling ontstaat hoog in de hals achter de keelamandel.
Glomus-tympanicum-tumor
Dit is een paraganglioom dat in het oor achter het trommelvlies ontstaat. Het geeft klachten van kloppend oorsuizen en gehoorverlies.
Glomus-jugulaire-tumor
Dit is een paraganglioom dat ontstaat in het bot onder het oor, waar zenuwen en vaten door de schedel gaan. Deze tumor geeft vaak dezelfde verschijnselen als een glomus-tympanicum-tumor, maar veroorzaakt soms ook zenuwuitval. Verschijnselen hiervan zijn een hese stem, slikklachten en soms aangezichtsverlamming.
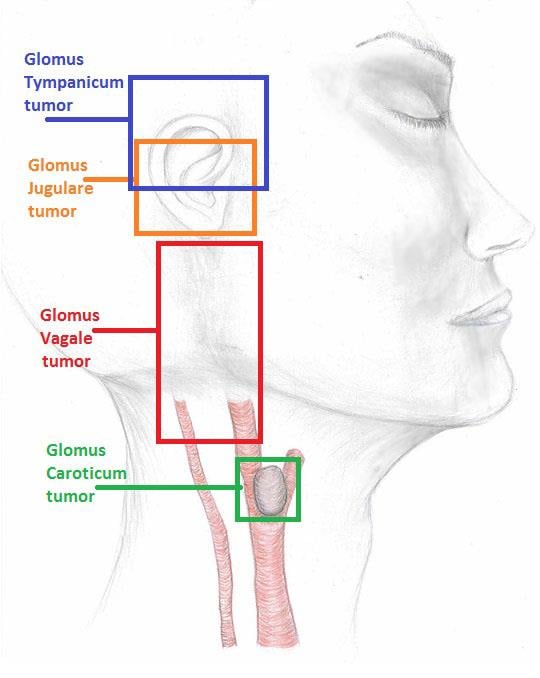
Figuur 1. Hoofd-hals-paragangliomen
© Hoda Alimohamad
Shamblin-classificatie
Om de grootte en de groei van de tumor te kunnen omschrijven gebruiken we, naast de doorsnede in centimeters, de Shamblin-classificatie. De Shamblin-classificatie beschrijft hoe de tumor is gegroeid in de vork van de halsslagader en in hoeverre de halsslagaders worden omringd (zie ook figuur 2).
Er bestaan drie types. Bij een Shamblin-type 1 zit de tumor tussen de halsslagader en omringt deze de halsslagaders voor minder dan 50%.
Bij Shamblin-type 2 zijn de halsslagaders voor ongeveer 50% tot 75% door de tumor omgeven.
Tot slot zijn bij Shamblin-type 3 de halsslagaders voor 75% tot 100% omgeven door de tumor. Hoe hoger de classificatie, des te moeilijker de tumor te verwijderen is.
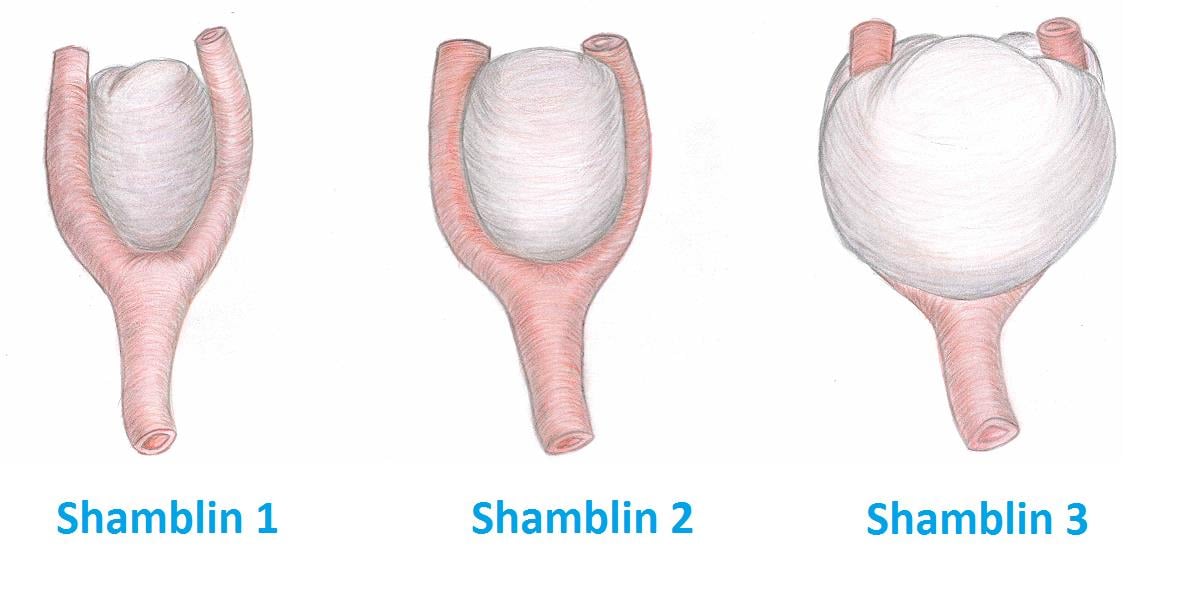
Figuur 2. Shamblin-classificatie (vooraanzicht)
© Hoda Alimohamad
Oorzaak
Meer dan de helft van de paragangliomen is erfelijk. Dat wil zeggen dat de aanleg voor het ontwikkelen van een paraganglioom van generatie op generatie kan worden overgedragen. De uiting van het paraganglioom en waar deze zich in het lichaam bevindt, is afhankelijk van het precieze type genetische afwijking.
Als bij u een paraganglioom is vastgesteld, verwijst uw arts u naar een klinisch geneticus. Dit is een arts die is gespecialiseerd in de erfelijke overdraagbaarheid van ziekten. De klinisch geneticus zal met u bespreken welk onderzoek in uw geval mogelijk is en wat de betekenis hiervan zou kunnen zijn voor u en uw familie.
Hormoononderzoek
Paragangliomen hebben het vermogen om stresshormonen (bijvoorbeeld adrenaline) aan te maken. Dit kan leiden tot hart- en vaatziekten. Daarom worden mensen met een paraganglioom altijd onderzocht door een endocrinoloog (hormoonspecialist). Deze laat in urine en bloed onderzoeken of de hoeveelheid stresshormoon verhoogd is. Als dit het geval is, moet u rondom een operatie intensief behandeld worden met medicijnen om de bloeddruk te reguleren.
Welke behandelingen zijn er mogelijk?
Welke behandelingen zijn er?
‘Wachten en Scannen’
De meeste patiënten die voor het eerst bij de specialist komen met een glomus-caroticum-tumor, worden niet geopereerd. Meestal is er sprake van een relatief kleine tumor, waarvan onbekend is hoe deze zich zal gedragen.
Veelal groeien glomus-caroticum-tumoren langzaam, geven ze bij veel mensen een leven lang geen vervelende klachten en richten ze geen schade toe aan de omliggende structuren. Bij patiënten met een kleine tumor die niet tot nauwelijks groeit, wordt periodiek een MRI-scan (Magnetic Resonance Imaging) van de hals gemaakt. Dit wordt ook wel ‘wachten en scannen’ genoemd.
Het is belangrijk om zorgvuldig af te wegen wie wel en wie beter niet kan worden geopereerd. Dit is een afweging die u samen met uw specialist bij elke controle opnieuw kunt maken. Hierin spelen niet alleen de grootte en groeisnelheid van de tumor een rol, maar ook uw eigen voorkeur.
In deze folder staan voorbeelden van factoren die kunnen bijdragen aan de beslissing tot opereren of tot ‘wachten en scannen’. Achter in de folder is tevens een beslishulp te vinden, die u mogelijk meer inzicht biedt in uw eigen voorkeuren.
Operatie
Als u veel klachten heeft of als de tumor groeit, kunt u samen met uw specialist ervoor kiezen om de tumor operatief te laten verwijderen. Een operatie kent algemene risico’s, die bij elke operatie bestaan. De algemene risico’s zijn afhankelijk van uw gezondheid.
Daarnaast bestaan er bij een operatie van de glomus-caroticum-tumor risico’s die afhankelijk zijn van uw situatie: de omvang en locatie van de tumor en het wel of niet vóórkomen van andere paragangliomen in de hals. Verder op in deze folder wordt hierop uitgebreid ingegaan.
Waarom niet opereren?
Er zijn veel verschillende (persoonlijke) redenen om niet te laten opereren. De door patiënten meest genoemde redenen zijn:
- De risico’s zijn te groot
- Als de tumor niet groeit en er geen klachten zijn, hoeft er ook geen operatie plaats te vinden
- Familie/kennissen/vrienden hebben dezelfde aandoening en adviseren (nog) niet te laten opereren
- Mogelijk kan er na de operatie enige tijd niet worden gewerkt
- Het is mogelijk dat tijdelijk de normale ritme verstoord raakt
- Een luide stem is belangrijk voor uw dagelijkse werkzaamheden en u wilt niet het risico lopen dat mogelijk dat uw stem verandert
Waarom wel opereren?
Ook zijn er veel verschillende (persoonlijke) redenen om wel te opereren:
- De klachten kunnen beperkingen geven in het dagelijkse leven
- Naarmate de tumor groeit, neemt de kans op complicaties toe
- Familie/kennissen/vrienden hebben dezelfde aandoening en adviseren om het te laten opereren
- Het is moeilijk om met de gedachte aan de tumor het dagelijkse leven voort te zetten. Er is een gemoedrust wanneer de tumor niet aanwezig is
Algemene logistieke zaken voor de operatie
Voordat u wordt geopereerd, ondergaat u een preoperatieve screening. Dit is een standaardprocedure voorafgaand aan elke operatie, waarbij u langsgaat bij de anesthesioloog. Deze specialist zal uw algemene gezondheid nogmaals in kaart brengen en algemene zaken rondom pijnstilling en narcose met u bespreken.
U ontvangt voordat u geopereerd wordt een informatiefolder, waarin staat waar u rekening mee moet houden vóór de operatie.
Geopereerd worden
De operatie vindt plaats onder algehele narcose. Als de operatie verloopt zoals gepland, dan duurt deze gemiddeld twee tot drie uur. In sommige gevallen kan een operatie langer duren dan gepland. De tumor wordt verwijderd via een snede in de hals.
Na de operatie zal een litteken overblijven. Hoe opvallend een litteken is, verschilt van persoon tot persoon.
Als u bijkomt na de operatie, zult u merken dat er een slangetje in de wond zit. Dit is een drain, dat is aangesloten aan een opvangsysteem. Het is geplaatst om wondvocht en overtollig bloed af te voeren. Daarnaast kan men daarmee monitoren of er een nabloeding optreedt. De drain wordt meestal de volgende dag verwijderd.
Radiotherapie
Bestraling (ook wel radiotherapie genoemd) kan een alternatief zijn voor een operatie. Het heeft geen zin om een tumor te bestralen die niet groeit. Het doel van bestraling is namelijk dat de tumor stopt met groeien. In tegenstelling tot de situatie na een operatie, blijft de tumor dus aanwezig na bestraling. Bestraling geeft echter een heel kleine kans op zenuwuitval.
Het is anderzijds wel een heel intensieve behandeling, met een klein risico dat er na lange tijd (twintig jaar of langer) kanker door de bestraling ontstaat.
Een alternatieve vorm van bestraling is die waarbij een radioactieve stof (lutetium). wordt ingespoten Dit is een experimentele behandeling, die geschikt kan zijn als er meerdere tumoren tegelijk behandeld moeten worden.
Wat zijn de risico's, bijwerkingen of complicaties?
Mogelijke complicaties van een operatie
Bij elke operatie bestaat er een risico dat de wond ontstoken raakt. De wondgenezing kan hierdoor vertraagd of verstoord worden. Daarnaast bestaat de kans op trombose, een nabloeding of een longontsteking. Deze risico’s komen bij elke operatie voor.
Specifieke complicaties bij het verwijderen van een glomus-caroticum-tumor herstellen vaak na verloop van tijd. Dit kan variëren van enkele dagen of weken tot meerdere maanden. In enkele gevallen duurt het nog veel langer, maar zelden ontstaat er blijvende schade. Soms kan het niet anders dan dat er een zenuw moet worden opgeofferd om de tumor te kunnen verwijderen. Uw arts zal uw situatie van tevoren zo goed mogelijk in kaart brengen en mogelijke scenario’s met u bespreken.
U kunt op dergelijke manier met uw behandelend specialist tot een keuze komen om wel of niet te opereren. Hieronder staan verschillende complicaties beschreven die mogelijk het gevolg kunnen zijn van een glomus-caroticum-tumor operatie.
Zenuwbeschadiging
In de buurt van de glomus-caroticum-tumor lopen enkele zenuwen die het slikken en de spraak aansturen. Deze kunnen tijdens de operatie onbedoeld beschadigd of tijdelijk gekneusd raken. Mogelijke (en in vele gevallen tijdelijke) verschijnselen hiervan kunnen zijn:
- Hese stem
- Kriebelhoest
- Slikstoornissen
- Halfzijdige tongverlamming, met daarbij stoornissen van smaak en spraak
- Verlamming onderlip
- Schouderspierzwakte
In enkele gevallen moet de halsslagader tijdelijk worden afgeklemd. Hierdoor kan er tijdelijk minder zuurstofrijk bloed naar de hersenen gaan. Als er een te groot zuurstoftekort ontstaat, kan er een beroerte optreden, maar dit is uiterst zeldzaam.
First Bite Syndroom
Het First Bite Syndroom (FBS) is een vervelende maar zeldzame complicatie van operaties bij de halsslagader. Er wordt door patiënten uitstralende pijn in de kaak ervaren bij de eerste hap van een maaltijd. FBS herstelt in de meeste gevallen binnen enkele weken tot maanden.
Vermoeidheid
Sommige patiënten hebben last van vermoeidheid nog vóór de operatie. Het is niet duidelijk of dit een verband heeft met de aanwezigheid van paragangliomen. In sommige gevallen verdwijnt deze vermoeidheid na de operatie, maar het kan ook blijven bestaan. Er zijn enkele zeldzame gevallen bekend van patiënten die ook na de operatie voor een lange periode (tot meer dan een jaar) zodanig vermoeid zijn dat zij moeite hebben om weer op het oude niveau te functioneren.
Bloeddrukschommelingen
De glomus-caroticum tumor bevindt zich in de splitsing van de halsslagader. Precies op deze plaats is er in de vaatwand een soort sensor die de bloeddruk meet en reguleert. Bij operatie kan er schade ontstaan aan een dergelijke sensor. Indien er aan beide zijden van de hals een glomus-caroticum-tumor is verwijderd kunnen mensen last hebben van bloeddrukschommelingen.
Als gevolg van de schade kunnen de volgende klachten ontstaan: hoofdpijn, zweten, hoge bloeddruk bij inspanning en heel lage bloeddruk in rust.
Indien dergelijke bloeddrukschommelingen vóórkomen, zult u vaker worden gecontroleerd en medicijnen krijgen om bloeddrukschommelingen te stabiliseren.
Waar moet u op letten na uw behandeling?
Na de operatie, ontslag en vervolgtraject
Na de operatie verblijft u twee tot drie dagen in het ziekenhuis. Uw zaalarts beslist samen met u wanneer het tijd is om naar huis te gaan. U wordt geïnformeerd bij ontslag waarop u moet letten na de operatie en hoe u het ziekenhuis kunt bereiken in geval van problemen.
Ook moet u rekening houden met een herstelperiode. Deze periode is verschillend per persoon en varieert van gemiddeld vier tot zes weken tot in enkele gevallen een jaar.
Eenmaal weer thuis, mag u de dagelijkse werkzaamheden weer voorzichtig oppakken. U hoeft geen dieet aan te houden. Verder kunt u gewoon douchen, tillen en huishoudelijk werk doen, maar sporten wordt ontraden in de eerste twee weken na de operatie.
U krijgt bij ontslag een controleafspraak mee voor bij uw arts. Bij klachten of alarmsymptomen zoals koorts, wordt u verzocht eerder contact op te nemen met het ziekenhuis.
Contact bij problemen na uw behandeling
Wat als er een complicatie optreedt?
Als u na de operatie wakker en helder bent, loopt uw arts bij u langs om te vertellen hoe de operatie is gegaan. Ook wordt u geïnformeerd over de complicatie als deze is opgetreden en de eventuele gevolgen hiervan.
De opgetreden complicatie kan na verloop van tijd herstellen. De klachten kunnen met de tijd afnemen en volledig verdwijnen.
In enkele gevallen is er blijvende schade. Samen met uw arts kunt u kijken of hier nog verbetering in te halen valt met aanvullende behandelingen, of dat er aanpassingen kunnen worden gedaan om met de blijvende schade om te kunnen gaan.
Contact
Bij vragen of problemen kunt u contact opnemen met:
Polikliniek Heelkunde
Tijdens kantooruren bereikbaar via het telefoonnummer 071-526 2377
Maandag t/m donderdag
8:15 - 11.30 uur / 13:30 - 16:00 uur
Vrijdag 8:15 - 12:00 uur
Buiten kantooruren kunt u contact opnemen met de Spoedeisende Hulp
Telefoonnummer 071- 5261950
Informatie over de afdeling Heelkunde/Chirurgie van het LUMC vindt u op de website van het LUMC.
Overig
Checklist
U kunt voor uzelf even nagaan of u de informatie goed heeft begrepen. Hieronder staan een aantal stellingen weergeven. Als u denkt dat deze stelling correct is, kunt u “juist” aanvinken. Als denkt dat de stelling niet correct is, kunt u “onjuist” aanvinken. U kunt uw antwoorden controleren met de antwoorden rechtsonder op de pagina. Deze check is bedoeld voor eigen gebruik.
- De meest gangbare behandelopties voor patiënten met een glomus-caroticum-tumor zijn: afwachten en scannen en het operatief verwijderen van de tumor.
Ο Juist
Ο Onjuist
- Een goedaardige tumor is kanker. Het verspreidt zich door het lichaam. De tumor kan in omvang toenemen, dit gebeurt dan erg snel.
Ο Juist
Ο Onjuist
- Een operatie verloopt niet geheel zonder risico’s. Naast de standaard risico’s bij een operatie, bestaan er ook risico’s op complicatie specifiek voor een glomus-caroticum-tumor-operatie.
Ο Juist
Ο Onjuist
- De kans op complicatie is afhankelijk van de omvang van de tumor en de plaats.
Ο Juist
Ο Onjuist
- De meeste zenuwkneuzingen of beschadigingen herstellen niet na verloop van tijd.
Ο Juist
Ο Onjuist
- Uw arts bespreekt altijd uw specifieke situatie met u. Uw situatie kan afwijken van de informatie zoals gegeven in de informatiefolder.
Ο Juist
Ο Onjuist

Keuzehulp
Deze keuzehulp is voor patiënten die een glomus-caroticum-tumor hebben en in aanmerking komen voor een operatie. In de informatiefolder kunt u eerst lezen over de mogelijkheden en wat u van een operatie kunt verwachten. Daarna kunt u met deze keuzehulp uw afwegingen op een rij zetten. U krijgt een aantal stellingen. U kunt aangeven in hoeverre u het eens bent met de gegeven stellingen door een kruis te zetten tussen de haakjes. De keuzehulp geeft u géén advies.
| zeer eens | eens | neutraal | oneens | zeer oneens | |
1. | Ik heb geen klachten van de tumor. | |||||
2. (Invullen indien u met vraag 1 eens bent). De klachten die ik ondervind van de tumor zijn draagzaam. | De klachten die ik ondervind van de tumor zijn niet draagzaam. | |||||
3. | Ik ben niet in staat om mijn dagelijkse activiteiten uit te voeren door de aanwezigheid van de tumor |
Afwachtend beleid: Het is mogelijk te kiezen voor een afwachtend beleid. De tumor wordt met beeldvorming in de gaten gehouden en bij groei van de tumor kan er opnieuw geëvalueerd worden over de behandelopties. De volgende stellingen gaan hierover.
| zeer eens | eens | neutraal | oneens | zeer oneens | |
4. | Ik heb geen moeite met “niets doen” en de situatie aan te kijken. | |||||
5. |
| Ik vind het psychologisch niet zwaar te leven met een tumor. | ||||
6. |
| Ik heb cosmetisch geen bezwaar tegen een (mogelijk) zichtbaar zwelling in de nek. | ||||
7. |
| Ik ben bereid te wachten met operatie, wetende dat bij een grotere tumor de kans op complicaties bij operatieve behandeling groter is. | ||||
8. | Ik kan niet leven met de tumor. Ik wil zo snel mogelijk een operatie om er vanaf te zijn. | |||||
9. |
| Ik kan de eventuele groei van tumor niet accepteren. | ||||
10. | Ik kan niet leven met de eventuele zenuwuitval door de groei van tumor. |
Operatieve behandeling: Het is mogelijk te kiezen voor een operatieve behandeling. De tumor wordt met een door middel van een operatie verwijderd. Geen enkele operatie is zonder risico’s en ook deze operaties heeft dus zijn risico’s (zie folder). De volgende stellingen gaan hierover.
| zeer eens | eens | neutraal | oneens | zeer oneens | |
11. | Ik ben niet bereid operatieve risico’s te nemen. | |||||
12. | Ik kan niet leven met de eventuele opgetreden complicaties na een operatie. | |||||
13. |
| Ik ben niet bereid de operatie te ondergaan, omdat er een kans bestaat dat de tumor niet zal groeien en een operatie niet nodig zal zijn. | ||||
14. |
| Ik maak mij geen zorgen over de complicaties/risico’s van een operatie. | ||||
15. |
| Ik vind het niet vervelend om een lange periode niet te kunnen werken. Dat heeft geen gevolgen voor mijn beroep |
Vragen die ik heb naar aanleiding van deze folder en keuzehulp:
1.
2.
3.
Welke verwachtingen heb ik van mijn behandeling:
1.
2.
3.
Wat hoop ik dat de arts voor mij kan doen:
1.
2.