Bronchoscopie
Deze informatie is opgesteld door de afdeling(en) Longziekten.
Wat is Bronchoscopie?
Bij een bronchoscopie bekijken we de binnenzijde van de luchtwegen met een endoscoop.Soms wordt het onderzoek uitgevoerd met een kalmerend middel.
Wat gaat er vooraf aan het onderzoek of de behandeling?
Onderzoek met sedatie
Soms kan een kalmerend middel nodig zijn. In dat geval brengen we een infuusnaald bij u in om de medicijnen toe te dienen. In verband met deze voorbereidingen voor het onderzoek, moet u 30 minuten eerder komen dan de afgesproken tijd van het onderzoek.
Sedatie is geen narcose, maar een ontspanningsmiddel. Van de sedatie kunt u slaperig worden en u zult minder van het onderzoek merken. Na het onderzoek blijft u ongeveer 30 minuten in het ziekenhuis zodat we u nog even in de gaten kunnen houden.
Begeleiding
Als u sedatie krijgt voor dit onderzoek, is het noodzakelijk dat iemand u ophaalt van de endoscopieafdeling route 164 (C04-S). U mag niet alleen naar huis, ook niet met openbaar vervoer of de taxi. De hele dag mag u geen motorvoertuig besturen en het is verstandig de rest van de dag rustig aan te doen.
Let op: Heeft u dit niet geregeld, dan kan het onderzoek met sedatie niet doorgaan.
Onderzoek zonder sedatie
Wij vragen u 10 minuten voor afgesproken tijd van het onderzoek aanwezig te zijn. Voordat het onderzoek begint treffen we een aantal voorbereidingen.
U krijgt een ‘knijper’ op uw vinger waarmee we uw hartslag en zuurstofgehalte in het bloed tijdens het onderzoek in de gaten houden. Ook krijgt u een bloeddrukband om voor de bloeddrukmeting.
Hoe kunt u zich voorbereiden?
Kleding
Draag makkelijke, niet-knellende kleding. Sieraden of andere kostbaarheden kunnen kwijtraken, u kunt ze daarom beter thuislaten.
Medicijnen
Sommige medicijnen hebben invloed op het onderzoek. Volgt u daarom onderstaande instructies.
Antistolling
Gebruikt u bloedverdunners (bijvoorbeeld Ascal, Plavix of de nieuwe antistollingsmiddelen)? Meld dit dan aan uw behandelend arts. Deze zal dan bepalen of de bloedverdunner tijdelijk gestopt kan worden.
Gebruikt u een bloedverdunner die de trombosedienst doseert (zoals fenprocoumon (Marcoumar®) of acenocoumarol), dan moet de trombosedienst de dosering hiervan aanpassen. In dat geval moet u, zodra de datum van het onderzoek bekend is, contact op nemen met de trombosedienst. Op de dag van het onderzoek is een INR-bepaling nodig.
Glucoseregulerende medicijnen
Heeft u diabetes mellitus, dan krijgt u van uw behandelend arts advies over het aanpassen van uw bloedsuikerregulerende medicijnen. Bij twijfel kunt u contact opnemen met uw diabetesverpleegkundige.
Uw andere medicijnen kunt u over het algemeen op de gebruikelijke manier en tijd innemen.
Eten en drinken
U mag vanaf 24.00 uur de dag voor het onderzoek niets meer eten of drinken.
Staat het onderzoek ná 13.00 uur gepland, dan mag u tot 7.00 uur een beschuitje met jam en een kopje thee. Daarna mag u niets meer eten of drinken.
Meld bijzonderheden vooraf
Laat het ons weten wanneer u een lichamelijke beperking of handicap heeft. Zo kunnen we als het nodig is, extra tijd inplannen voor uw onderzoek.
Bent u verhinderd?
Laat het ons op tijd weten wanneer de afspraak niet kan doorgaan. Wij kunnen dan een andere patiënt in uw plaats helpen.
Hoe gaat het onderzoek / de behandeling in zijn werk?
Waar moet u zich melden?
Het onderzoek wordt (poli)klinisch gedaan op de endoscopieafdeling. U meldt zich bij de ingang van het ziekenhuis bij de aanmeldzuil. Uit de zuil ontvangt u een ticket.
De gastvrouwen/-mannen in de centrale hal wijzen u graag de weg.
Bij de endoscopieafdeling route 164 (C04-S) meldt u zich met de ticket bij de aanmeldzuil. Daarna neemt u plaats in de wachtkamer.
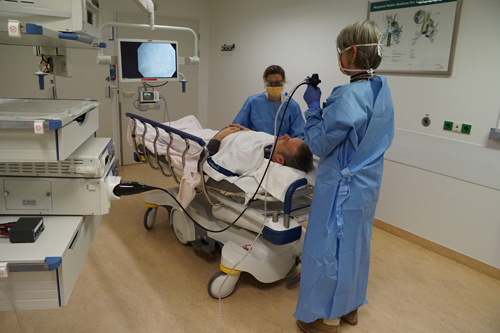
Verdoving
De bronchoscoop wordt via een neusgat of via de mond ingebracht tot in de luchtpijp. Als u een gebitsprothese draagt, moet u deze uit doen. Om hoesten en kokhalzen tegen te gaan, verdoven we de keel voor het onderzoek. Dit doen we met een bitter smakende spray. Het bovenste deel van de luchtpijp wordt gedruppeld met verdovingsvloeistof. Hierna voelt het alsof uw keel dik en gevoelloos is. Door de verdoving is het slikken heel moeilijk. Na ongeveer 2 uur is deze verdoving uitgewerkt. Als de arts de bronchoscoop via een neusgat in de luchtweg brengt, worden niet alleen de mond- en keelholte verdoofd, maar ook het neusgat.
Tijdens het onderzoek
Tijdens het onderzoek ligt u op een bed en krijgt u zuurstof toegediend. U kunt tijdens het onderzoek niet praten. Er kan tijdens het onderzoek speeksel uit uw mond lopen, daarom ligt u met het hoofd op een matje en er wordt een handdoek bij uw hals neergelegd. Zo nodig wordt het speeksel weggezogen.
Bij een scopie via de mond krijgt u een mondstuk in om de scoop en uw tanden te beschermen. Het inbrengen van de scoop kan een hoestprikkel of kokhalsneiging geven. De verpleegkundige legt u uit hoe u rustig kunt blijven doorademen. Tijdens het onderzoek geeft de arts extra verdoving. Dit doet hij of zij door de vloeistof door de bronchoscoop te spuiten. Daarvan krijgt u het gevoel dat u zich verslikt. Dit gevoel verdwijnt snel.
Afhankelijk van de reden van onderzoek en van wat de arts in de luchtweg ziet, wordt vocht of weefsel afgenomen voor onderzoek.
Broncho-alveolaire lavage (BAL)
Soms is het nodig om de samenstelling van de vloeistof in de longblaasjes te laten onderzoeken. De arts voert dan een spoeling van de kleinere luchtwegen en longblaasjes uit. Dit heet een broncho-alveolaire lavage, afgekort BAL. Hiervoor schuift de arts de bronchoscoop zo ver mogelijk in de luchtweg. Vervolgens spuit hij of zij vloeistof in dit gedeelte van de longkwab. De vloeistof wordt daarna weer in een potje opgezogen. Dit kan een benauwd gevoel en een hoestprikkel geven. Alle teruggezogen vloeistof gaat naar het laboratorium voor onderzoek.
Wij willen u dringend adviseren om niet zelf auto te rijden of in uw eentje te reizen na dit onderzoek.
Duur van het onderzoek
In totaal duurt het onderzoek, inclusief verdoven, ongeveer 30 minuten.
Wanneer krijgt u de uitslag?
U krijgt een voorlopige uitslag mee naar huis. De definitieve uitslag en de uitslag van een eventueel biopt krijgt u later bij uw vervolgafspraak op de polikliniek.
Wat zijn de risico's, bijwerkingen of complicaties?
Een bronchoscopie is over het algemeen een veilig onderzoek. Problemen (complicaties) komen niet vaak voor. Ze kunnen worden veroorzaakt door de endoscoop of door een onderliggende ziekte. Een infectie aan de luchtwegen kan de dagen na een bronchoscopie optreden, vooral wanneer die vóór het onderzoek al sluimerend aanwezig was. Bij mensen met beperkte longfunctie kunnen ademhalingsproblemen optreden.
Waar moet u op letten na uw onderzoek/behandeling?
Leefregel
Door de verdoving van de keel kunt u zich verslikken. Daarom mag u tot 90 minuten na het onderzoek niet eten of drinken.
Lichamelijke klachten
Na het onderzoek kunt u last hebben van de volgende klachten:
Algemeen
- Bloed ophoesten. Dit verdwijnt meestal vanzelf in de loop van de dag. Verdwijnt dit niet of wordt het steeds meer en erger? Dan kunt u het beste contact opnemen met uw behandelend arts die zal bespreken wat er moet gebeuren.
- Pijnlijke keel en schorre stem. Dit verdwijnt vanzelf. U kunt zuigtabletten gebruiken om de keelpijn te verlichten.
Na uitgebreide longspoeling (BAL)
- Temperatuursverhoging: uw temperatuur kan in de loop van de dag oplopen tot 39°C. Hiervoor is geen behandeling nodig. Meestal is de temperatuur de volgende ochtend weer normaal. Als u koorts blijft houden op de tweede dag na het onderzoek, moet u contact opnemen met uw behandelend (long)arts.
- Kortademigheid en hoestklachten. Deze verdwijnen na een paar uur.
Contactgegevens van de betrokken poliklinieken
Als u vragen heeft, kunt u contact opnemen met de endoscopieafdeling. Dat kan op werkdagen tussen 9.00 – 11.00 uur via telefoonnummer 071-526 35 57.
Kijk ook op mijnlumc.lumc.nl/mijnlumc/#/portal
Bij medische problemen, zoals boven beschreven, na de scopie kunt u contact opnemen met het LUMC via 071-526 91 11 en vragen naar de dienstdoende longarts.