Bijschildklieroperatie
Deze informatie is opgesteld door de afdeling(en) Radiologie: Nucleaire geneeskunde.
Wat is Bijschildklieroperatie?
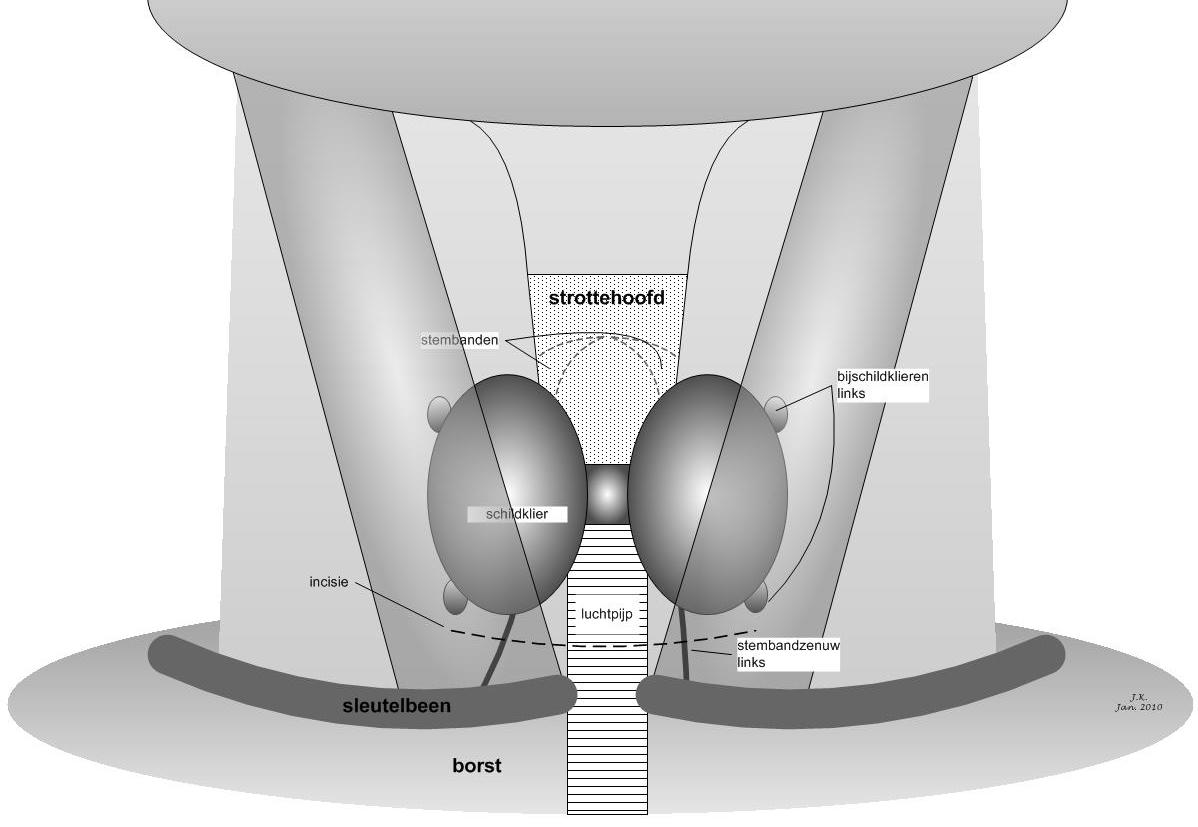
Bijschildklieren zijn kleine kliertjes die in de hals gelegen zijn in de buurt van de schildklier (vandaar de naam bij-schildklier, zie onderstaande figuur 1). Ze zijn klein, een paar millimeter, en lijken erg op vetweefsel. De meeste mensen hebben er vier, maar er is nogal wat variatie in ligging en aantal van de bijschildklieren.
Allereerst liggen ze niet altijd netjes in de buurt van de schildklier, maar kunnen ze voorkomen in een uitgebreid gebied van hoog in de hals bij het tongbeen, tot laag in de borstholte in de buurt van het hart, voor of achter de slokdarm, en opzij van de halsslagaders. Daarnaast zijn er bij zo’n 1 op de 20 patiënten (5%) meer dan 4 bijschildklieren.
De bijschildklieren produceren bijschildklierhormoon, dat van groot belang is voor de kalk- en fosfaathuishouding. Bijschildklierhormoon zorgt voor het juiste evenwicht tussen de grote hoeveelheid kalk die in de botten is opgeslagen en de veel kleinere maar ook heel belangrijke hoeveelheid kalk die in het bloed opgelost is. Kalk maakt de botten bestand tegen breuken en inzakking. Kalk in het bloed is onder meer van belang voor de goede overdracht van prikkels tussen zenuwen onderling, en van zenuwen naar spieren.
Het is dus van groot belang dat beide kalkvoorraden in een goed evenwicht worden gehouden. Die hele kleine bijschildkliertjes spelen hier een grote rol in.
Waarom doen we dit onderzoek/deze behandeling?
Waarom opereren?
Als één of meer van die bijschildkliertjes te hard werken dan wordt dat “hyperparathyreoidie” genoemd (van “hyper”, overmatig, en “parathyreoidie”, bijschildklierfunctie).
Soms ontstaat die hyperparathyreoidie als een reactie van het lichaam op een ander probleem, we spreken dan van een secundaire hyperparathyreoidie. Dit kan bijvoorbeeld optreden bij patiënten met chronische dialyse, bij wie de fosfaat- en kalkhuishouding verstoord is als gevolg van een nierziekte. Bij andere patiënten (de meerderheid) staat de hyperparathyreoidie op zichzelf. We spreken dan van primaire hyperparathyreoidie. Ook wordt er onderscheid gemaakt naar het aantal bijschildklieren dat aangedaan is.
- In meer dan driekwart van de patiënten met primaire hyperparathyreoidie is er maar één bijschildklier die duidelijk vergroot is en te hard werkt. Die vergrote bijschildklier wordt dan een adenoom genoemd (een goedaardig kliergezwel). De andere drie bijschildklieren zijn in dat geval meestal onderdrukt, maar zijn verder normaal (zie onderstaande figuur 2), en kunnen volledig herstellen als de afwijkende bijschildklier verwijderd wordt.
- Soms zijn meerdere of zelfs alle bijschildklieren vergroot. We spreken dan van hyperplasie (overmatige groei). Dat komt voor bij mensen met een nieraandoening, bij mensen met een erfelijk (MEN-)syndroom, maar ook zonder onderliggende oorzaak. In geval van hyperplasie beperkt de behandeling zich niet tot de meest afwijkende bijschildklier, maar moeten alle bijschildklieren bij de operatie worden opgezocht en zo nodig behandeld.
Hyperparathyreoidie - overmatige bijschildklierfunctie - kan allerlei vervelende gevolgen hebben. De belangrijkste worden hieronder op een rijtje worden gezet.
- Botontkalking
Het eerste gevolg is dat er kalk uit de botten verdwijnt, waardoor het skelet ontkalkt en zwakker wordt. Gevolg is “osteoporose” die dan vroeger optreedt en erger van aard is dan bij even oude mensen zonder hyperparathyreoidie. - Een te hoog kalkgehalte in het bloed
De kalk die aan het skelet wordt onttrokken komt in het bloed terecht, waardoor het kalkgehalte in het bloed te hoog wordt. Daardoor kunnen allerlei belangrijke processen in het lichaam verstoord worden, zoals de bloeddruk, het functioneren van zenuwstelsel en bewegingsapparaat, en de nierfunctie. In allerlei weefsels, waaronder spierweefsel en andere weke delen maar ook in organen zoals de alvleesklier, kunnen kalkafzettingen ontstaan. Ook kunnen allerlei vage maar hinderlijke klachten voorkomen die te maken hebben met een verstoorde “prikkeloverdracht”, zoals vermoeidheid, algemene malaise, spierzwakte, spier- en gewrichtspijnen, buikpijn, alvleesklierontsteking en stemmings- en persoonlijkheidsveranderingen. Tenslotte blijkt dat mensen met een onbehandelde hyperparathyreoidie gemiddeld wat minder lang leven dan mensen zonder hyperparathyreoidie. Dat komt onder andere omdat een langdurig te hoog kalkgehalte in het bloed kan leiden tot hart- en vaatziekten. - Verhoogde kalkuitscheiding
via de nieren Uiteindelijk probeert het lichaam het teveel aan kalk in het bloed via de nieren uit te scheiden, wat kan leiden tot nierstenen en kan bijdragen aan infecties van de urinewegen.
Het zal u niet verbazen dat de ernst van al deze vervelende gevolgen van hyperparathyreoidie bepaald wordt door de mate waarin de bijschildklieren te hard werken, en de mate waarin het kalkgehalte van het bloed daardoor verhoogd is. Uit het bovenstaande blijkt dat het bezit van één of meer te hard werkende bijschildklieren een vervelend bezit is, waar veel mensen duidelijk merkbaar last van hebben. Die klachten en/of afwijkingen kunnen op zich al een belangrijke reden zijn om te behandelen. Een geslaagde bijschildklieroperatie leidt dan in zo’n 80 % van de gevallen tot genezing of duidelijk verbetering. Maar ook bij mensen, die (nog) geen klachten hebben, kunnen de nadelige effecten van hyperparathyreoidie op het skelet (botontkalking), de nieren en veel andere organen een reden zijn om te opereren. Die operatie heeft dan niet tot doel bestaande klachten te genezen, als wel om problemen in de toekomst te voorkomen
Wat gaat er vooraf aan het onderzoek of de behandeling?
Door de moeilijke herkenbaarheid van de bijschildklieren in het vetweefsel in de hals, en door de variatie in ligging en aantal, zijn bijschildklieroperaties technisch vrij lastig, en vereisen zij een vrij specifieke chirurgische ervaring. Uw behandelende specialisten (de chirurg en de internist/endocrinoloog) zullen de risico’s van de operatie zo zorgvuldig mogelijk afwegen tegen de risico’s van een onbehandeld bijschildklierprobleem. Dat gaat vanzelfsprekend in overleg met u.
Hoe gaat het onderzoek / de behandeling in zijn werk?
Soorten operaties
Operaties voor hyperparathyreoidie zijn er in drie soorten:
- Indien voorafgaande aan de operatie de duidelijk is geworden dat er maar één vergrote bijschildklier is, en de plaats daarvan bekend is, wordt meestal volstaan met een selectieve verwijdering van dat bijschildklieradenoom via een klein sneetje, een vorm van “minimaal invasieve chirurgie” dus. Dat heeft als voordeel dat de ingreep korter duurt en de rest van de hals niet opengemaakt hoeft te worden.
- Als het voor de operatie niet mogelijk is gebleken om aan te tonen welke bijschildklier is aangedaan, of als alle bijschildklieren zijn aangedaan wordt een ‘klassieke’ halsexploratie uitgevoerd. Dat is een operatie waarbij de chirurg via een snede iets boven de sleutelbeenderen (de incisie die is aangegeven in de figuren) toegang krijgt tot de hals, en vervolgens de bijschildklieren opzoekt en beoordeelt. De abnormale bijschildklier(en) worden dan verwijderd, de normale kliertjes worden in principe ongemoeid gelaten.
- Een veel grotere operatie dan normaal is nodig wanneer de vergrote bijschildklier(en) zich niet in de hals bevindt, maar in de borstholte achter het borstbeen. In dat geval kan het soms nodig zijn om het borstbeen te splijten om de afwijkende bijschildklier te verwijderen. Men spreekt dan van een “sternotomie” (borstbeendoorsnijding) en exploratie van het “mediastinum”. Het mediastinum is het gebied in de borstholte dat zich achter het borstbeen bevindt, en dat is gelegen tussen de hals en het hart aan de boven- en onderkant, en tussen de longen aan de beide zijkanten.
Geopereerd worden
De operatie wordt verricht onder algehele narcose en duurt ongeveer tussen de een en drie uur (afhankelijk van wat er gebeuren moet en of u al eens eerder geopereerd bent). U ligt met het hoofd achterover. Er wordt een horizontaal sneetje in de huidlijnen laag in de hals gemaakt, onderliggende spieren worden opzij geschoven, en vervolgens worden de schildklier en de bijschildklieren zorgvuldig beoordeeld. Van belang daarbij is natuurlijk om de stembandzenuwen zorgvuldig te sparen. Tijdens de operatie wordt na de verwijdering van het aangedane bijschildklierweefsel een sneltest gedaan om te zien of het bijschildklierhormoon voldoende gedaald is en de operatie dus is geslaagd. Voor de bloedafnames die daarvoor nodig zijn krijgt u tijdens de operatie een infuus in uw voet.
Ook al wordt niet routinematig een urinekatheter ingebracht, bij heroperaties en andere ingrepen die naar verwachting langer dan 3 uur (kunnen) duren, is het wel verstandig om dat te doen, aangezien daarmee wordt voorkomen dat de blaas tijdens de narcose overrekt raakt. Vaak wordt die katheter er dan aan het eind van de narcose, dan wel op de verkoeverkamer, weer uitgehaald. Het komt soms voor dat mensen daar na de operatie wat irritatie bij het plassen aan overhouden. Als dat niet binnen een paar dagen overgaat, kan het zinvol zijn om een blaasontsteking uit te sluiten door middel van een urinekweek
Wat zijn de risico's, bijwerkingen of complicaties?
Geen enkele operatie is risicoloos. Zo zijn er ook bij deze operatie de normale (in dit geval overigens zeer lage) risico's op complicaties van een operatie, zoals trombose, longontsteking, nabloeding (zo’n 2%) of wondinfectie (minder dan 1%). De complicaties in het operatiegebied en de kans daarop hangen samen met de moeilijkheidsgraad van de operatie.
Heesheid na de operatie is meestal van voorbijgaande aard. Beschadiging van de stembandzenuw, met daardoor blijvende heesheid, komt voor in zo'n half procent van de patiënten (1 op de 200 à 250 patiënten) die aan hun bijschildklier geopereerd worden. Wanneer een stemband daardoor slecht functioneert, kunt u met hulp van een logopediste weer goed leren praten. Hard spreken of roepen is dan echter niet meer mogelijk. Bloedingen komen in ongeveer 2% van de operaties voor.
Over het algemeen is een operatie aan de bijschildklieren echter een heel veilige operatie met weinig complicaties en een vlot herstel.
Welke specifieke nazorg kunnen wij bieden?
De pijn na de operatie valt over het algemeen erg mee en is te vergelijken met een lichte keelontsteking. Heel belangrijk is dat na de operatie het kalkgehalte in het bloed wordt gecontroleerd. Als de operatie succesvol is, zal het kalkgehalte in het bloed in de eerste dagen na de operatie sterk dalen. Dat kan gepaard gaan met tintelingen rond de mond en/of in de vingertoppen, en soms ook met spierkrampen.
Om dat te voorkomen krijgen patiënten die een bijschildklieroperatie hebben ondergaan in het LUMC standaard na de operatie kalktabletten met extra vitamine D. Dat wordt gecontinueerd tot de poliklinische controle. Daar wordt dan gecontroleerd hoe het staat met het kalkgehalte in het bloed.
De wond geneest snel en meestal met een fraai litteken dat vaak na verloop van tijd nauwelijks meer is te zien. De meeste patiënten gaan de dag na de operatie naar huis. Bij de eerste controle op de polikliniek Heelkunde worden de ‘steristrips’ (dunne wondhechtpleistertjes) verwijderd, en wordt besproken wat het (microscopisch) onderzoek van het verwijderde weefsel heeft opgeleverd. Doorgaans krijgt u in ieder geval een afspraak voor de poliklinische controle bij de internist/endocrinoloog die u eerder naar de chirurg heeft verwezen. De meeste mensen kunnen hun werk vrij snel hervatten (b.v. 1.5 – 2 weken na ontslag uit het ziekenhuis). Het spreekt voor zich dat dat mede afhankelijk kan zijn van uw werk en van uw conditie, en van uitgebreidheid en verloop van de operatie.
Indien u na de operatie klachten van heesheid zou houden, wordt een afspraak bij de KNO-arts geregeld om uw stembandfunctie te laten controleren.
Waar moet u op letten na uw onderzoek/behandeling?
Ontslag
Wanneer u naar huis gaat, kunt u gewoon eten en drinken en de meeste daagse bezigheden zonder problemen doen. Zware inspanning wordt afgeraden, omdat de bloeddruk daardoor kan stijgen en de kans op een bloeduitstorting wat groter wordt. Afgeraden wordt om met de wond onder water te gaan; u kunt dus beter douchen (en daarna zorgvuldig de wond met een handdoek droog deppen) dan in bad gaan.
Waar u op moet letten na ontslag
- De wond:
- Heel zeldzaam (enkele procenten) kan er een wondgenezingsprobleem optreden, zoals een bloeduitstorting of een infectie.
- Bij een bloeduitstorting wordt de hals dikker, stugger, en kunt u minder gemakkelijk dan voorheen slikken, en misschien praten/ademen. Enige dagen later kan de bloeduitstorting ook verkleuring, van de hals en/of het bovenste deel van de borst. Dat is allemaal geen probleem als u er weinig last van heeft. Als die zwelling u duidelijk, en steeds meer, belemmert in het functioneren, is verstandig contact op te nemen met de huisarts, dan wel (in ernstiger gevallen) direct met het ziekenhuis.
- Tintelingen/spierkrampen kunnen erop wijzen dat het kalkgehalte in het bloed verder is gedaald. Het is dan beter dat nog eens tussentijds te laten controleren, en zo nodig de hoeveelheid kalk-vitamine D op te hogen.
Bij de meeste patiënten (meer dan 95%) treden geen echte chirurgische complicaties op, afgezien van de pijn in de eerste dagen na de operatie. Wat betreft de narcose zijn er grote verschillen tussen mensen; de meeste mensen hebben (zeker met moderne narcose) weinig last, maar het komt voor dat mensen in het begin last hebben van concentratiestoornissen. Als ze al voorkomen, zijn ook die klachten binnen enkele weken (hooguit maanden) bij iedereen weer over
Contact bij problemen na uw onderzoek/behandeling
Contact met het ziekenhuis
Indien er zich problemen voordoen waar u en uw huisarts niet goed uitkomen, dan kunt u contact opnemen met uw hulpverleners bij het LUMC: bij voorkeur via de polikliniek van het Centrum Endocriene Tumoren Leiden (CETL) via telefoonnummer 071-5263505 (tussen 09:00 en 12:00), of eventueel rechtstreeks dr. A. Schepers of prof. dr. J.F. Hamming via telefoonnummer 071-5262377.
Contactgegevens van de betrokken poliklinieken
Tot slot
Bent u van mening dat bepaalde informatie ontbreekt of onduidelijk is, dan vernemen wij dat graag. U kunt dit aangeven bij uw behandelend medisch specialist of via Heelkunde@lumc.nl