Neuro-Psychiatrische klachten bij systemische lupus erythematosus (NPSLE)
Wat is Neuro-Psychiatrische klachten bij systemische lupus erythematosus (NPSLE)?
Systemische lupus erythematosus (SLE) is een ziekte waarbij het afweersysteem antistoffen maakt tegen (delen van) cellen van het eigen lichaam (autoantistoffen). Dit kan zorgen voor ontstekingen op verschillende plaatsen in het lichaam. Daarnaast kunnen organen betrokken raken bij het ziekteproces en kan SLE leiden tot problemen met de bloeddoorstroming of trombose.
Als het zenuwstelsel aangetast raakt, spreken we van neuro-psychiatrische SLE, ofwel NPSLE. Ongeveer 40 procent van de patiënten met SLE krijgt in een vroeg stadium van de ziekte te maken met neurologische en/of psychiatrische klachten. Het is belangrijk om te analyseren of deze klachten veroorzaakt worden door de SLE of een andere oorzaak hebben, omdat dit gevolgen heeft voor de behandeling.
Verschijnselen
De symptomen van NPSLE zijn wisselend en variëren van mild tot ernstig. Voorbeelden van neurologische symptomen zijn:
- Epileptische aanvallen
- Uitvalsverschijnselen
- Ernstige hoofdpijn
- Vergeetachtigheid
Voorbeelden van psychiatrische symptomen zijn:
- Somberheid
- Angst
- Hallucinaties
Oorzaak
Hoe NPSLE ontstaat, is onvoldoende bekend. Naast de aanmaak van autoantistoffen, lijkt de bloed-hersenbarrière hierbij een rol te spelen. De bloed-hersenbarrière is een afscheiding tussen de bloedsomloop en het vocht in de hersenen en functioneert als een poortwachter, die selectief de noodzakelijke stoffen doorlaat en schadelijke stoffen tegenhoudt.
Om meer inzicht te krijgen in het ontstaan van NPSLE, verrichten we in het LUMC wetenschappelijk onderzoek.
Waarom u bij ons in goede handen bent
In het LUMC hebben we decennialang ervaring met de zorg voor patiënten met SLE, in het bijzonder met het diagnosticeren en behandelen van SLE-patiënten met neuro-psychiatrische klachten. Deze ervaring is belangrijk voor het diagnosticeren van NPSLE, omdat er geen specifieke test bestaat die deze diagnose aan kan tonen. Het ministerie van Volksgezondheid, Welzijn en Sport (VWS) heeft het LUMC daarom aangewezen als nationaal expertisecentrum voor NPSLE.
NPSLE Zorgpad
Het LUMC is het enige centrum in Nederland dat een zorgpad voor NPSLE aanbiedt. Dit zorgpad wordt gecoördineerd vanuit de afdeling Reumatologie. De zorg georganiseerd als zorgpad houdt in dit geval in dat alle medische consulten, het neuropsychologisch onderzoek, de MRI-scan van de hersenen en het laboratoriumonderzoek op dezelfde dag worden verricht. Ook als er aanvullende onderzoeken nodig zijn, bijvoorbeeld een EMG (zenuwgeleidingsonderzoek), proberen we dit op dezelfde dag plaats te laten vinden. Zo hoeft u zo min mogelijk naar het ziekenhuis te komen en weet u snel waar u aan toe bent.
U kunt vanuit heel Nederland naar het LUMC worden verwezen voor het NPSLE zorgpad. Ook buitenlandse patiënten met SLE worden met enige regelmaat naar ons verwezen. Dit gebeurt door medisch specialisten van verschillende disciplines zoals reumatologie, neurologie, psychiatrie en interne geneeskunde. 85% van de patiënten die het zorgpad doorlopen, is verwezen vanuit een ander ziekenhuis dan het LUMC.
Multidisciplinair team
Het team van het NPSLE zorgpad is multidisciplinair en bestaat uit specialisten van verschillende afdelingen: Reumatologie, Neurologie, Psychiatrie, Neuropsychologie, Vasculaire geneeskunde en Neuroradiologie. Twee weken nadat u het zorgpad hebt doorlopen, komt dit team bij elkaar om alle uitslagen van de onderzoeken te bespreken. Dankzij de kennis en expertise van al deze specialismen bij elkaar, kunnen we een goed onderbouwde diagnose stellen en een behandelplan maken dat op uw situatie is afgestemd.
Ook als er tijdens uw behandeling follow-up nodig is, blijft dit multidisciplinaire team betrokken.

Om een goede diagnose te stellen, is het nodig dat we een aantal onderzoeken bij u doen. Deze onderzoeken zijn ondergebracht in het zorgpad en vinden in principe allemaal op dezelfde dag plaats, zodat we u zo snel mogelijk duidelijkheid kunnen geven.
Afspraak maken voor het NPSLE zorgpad
Uw specialist kan u naar het LUMC verwijzen voor het NPSLE zorgpad. Na de verwijzing neemt de verpleegkundig specialist contact met u op om de inhoud en de planning van het zorgpad te bespreken.
U krijgt per post een overzicht van het programma. In die brief staat ook welke afspraken u hebt op welke poliklinieken en waar u zich op de afgesproken dag kunt melden.
Wie komt u tegen en wat kunt u verwachten?
Op de dag van uw afspraak komt u verschillende specialisten tegen: een neuroloog, vasculair geneeskundige, psychiater, neuropsycholoog, verpleegkundig specialist reumatologie en reumatoloog.
Het onderzoek
Naast de gesprekken die u heeft met de verschillende specialisten, krijgt u ook een aantal onderzoeken. Onderzoeken die u in ieder geval kunt verwachten zijn:
- Laboratoriumonderzoek: Er wordt bloed- en urineonderzoek verricht voor een brede analyse naar onder meer autoantistoffen, ontstekingswaarden, uw nierfunctie en verschillende andere orgaanfuncties.
- Neuropsychologisch onderzoek: Dit onderzoek bestaat uit een gesprek met de neuropsycholoog en het afnemen van een aantal testen. De resultaten van deze testen geven bijvoorbeeld informatie over uw geheugen, uw concentratievermogen, werktempo, uw taal en waarneming, spraak, ruimtelijk inzicht en motoriek.
- MRI-scan van de hersenen: Magnetic Resonance Imaging (MRI) is een onderzoeksmethode waarbij we van buitenaf afbeeldingen van het inwendige van de mens kunnen maken. Hierbij wordt gebruik gemaakt van een magneetveld en radiogolven. Om de hersenen optimaal te kunnen beoordelen, krijgt u via een infuus contrastvloeistof toegediend. Deze vloeistof zorgt ervoor dat bijvoorbeeld organen of bloedvaten als het ware 'oplichten' op de scan, zodat de arts een veel beter onderscheid kan maken.
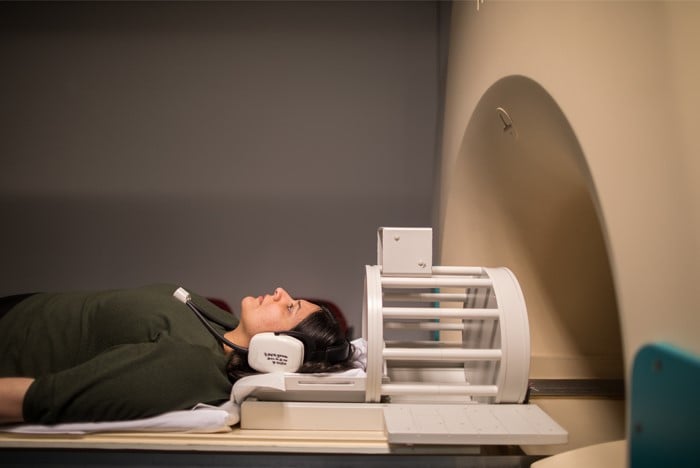
Het kan zijn dat er nog aanvullende onderzoeken nodig zijn. Uw arts zal dit met u bespreken. We streven ernaar om ook die aanvullende onderzoeken op dezelfde dag plaats te laten vinden. Incidenteel is het nodig om hier een aparte afspraak voor te maken.
Uitslag van het onderzoek
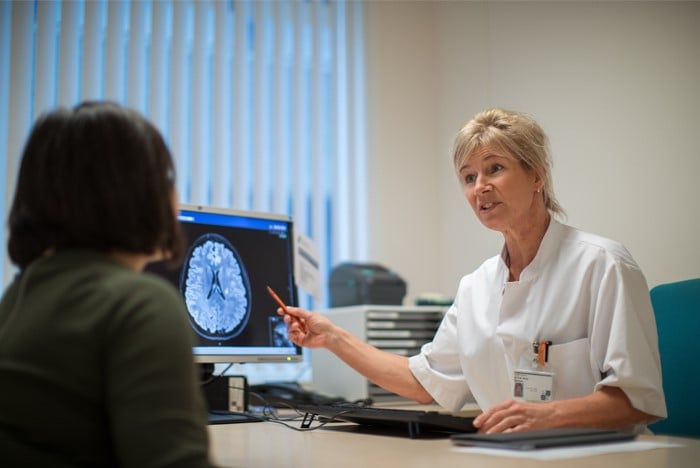
Twee weken nadat u het zorgpad heeft doorlopen, bespreken de specialisten hun bevindingen en de onderzoeksuitslagen in een multidisciplinair overleg. Tijdens dit overleg komen ze gezamenlijk tot een diagnose en stellen ze een passend behandeladvies voor u op. U heeft op diezelfde dag een afspraak op de polikliniek Reumatologie, zodat de reumatoloog en verpleegkundig specialist meteen het behandeladvies met u kunnen bespreken. Ook informeren we uw verwijzend specialist over het advies. De behandeling wordt namelijk door uw eigen behandelaar ingezet in het ziekenhuis waar u onder controle bent. Zo heeft u de juiste zorg dicht bij huis.
Welke behandelingen zijn er mogelijk?
Nadat er een behandelplan is opgesteld, informeren wij uw eigen specialist zodat deze met de behandeling kan starten. We streven er namelijk naar om uw behandeling zoveel mogelijk in een voor u vertrouwde omgeving plaats te laten vinden. De behandeling bij NPSLE kan zowel uit een behandeling met medicijnen bestaan als uit niet-medicamenteuze adviezen of een combinatie van beide.
Welke behandelingen zijn er mogelijk bij NPSLE?
De medicamenteuze behandeling van NPSLE kunnen we in 3 groepen indelen:
Symptomatische behandeling
Bij deze vorm van behandeling pakken we niet de oorzaak van NPSLE aan, maar richten we ons juist op de klachten die NPSLE bij u veroorzaakt. Welke behandeling u kunt verwachten, is afhankelijk van uw symptomen.
Afweeronderdrukkende medicijnen
Bij SLE keert het immuunsysteem zich tegen het eigen lichaam. We geven daarom medicijnen die deze afweerreactie onderdrukt.
Bloedverdunners/bloedplaatsjesremmers
Bij een probleem met de bloeddoorstroming in de hersenen, zoals bij een herseninfarct of TIA, geven we deze middelen om verdere schade/zuurstoftekort zo goed mogelijk te voorkomen. Bloedverdunners onderdrukken bepaalde stollingsmechanismen in het bloed. Bloedplaatjesremmers belemmeren de werking van bloedplaatjes (trombocyten). Bloedplaatjes zijn verantwoordelijk voor het samenklonteren van het bloed.
Voorbeelden van niet-medicamenteuze behandelingen zijn psychologische begeleiding en cognitieve revalidatie. Daarnaast worden leefstijladviezen gegeven.
De keuze voor een behandeling maken we op basis van de ernst en het meest waarschijnlijke ontstaansmechanisme van uw klachten. Vaak bestaat een behandeling uit een combinatie van bovenstaande opties.
Wat is de prognose?
Neuro-psychiatrische klachten die voorkomen bij SLE, wisselen sterk en variëren van mild tot ernstig. Het soort symptomen, de ernst van de klachten en de onderliggende oorzaak kan bij iedere patiënt anders zijn. Daarom is het niet mogelijk om een algemene prognose te geven. Uw arts bespreekt met u wat u in uw situatie waarschijnlijk kunt verwachten.
Meedoen aan wetenschappelijk onderzoek
Naast een centrum van medische zorg is het LUMC een centrum van wetenschappelijk onderzoek. Dat merkt u als patiënt ook. Zo werken we aan de hand van de laatste wetenschappelijke inzichten. U kunt zelf ook benaderd worden voor deelname aan wetenschappelijk onderzoek, bijvoorbeeld voor onderzoek dat is gericht op het verbeteren van de zorg of betere beeldvorming van het zenuwstelsel. We zullen u ook vragen om bij het bloedprikken 2 extra buisjes bloed af te staan voor toekomstig wetenschappelijk onderzoek.
Als u het NPSLE zorgpad heeft doorlopen, gaat de behandeling van start bij uw eigen specialist. Ook de nazorg verloopt via uw eigen arts. Of en welke nazorg nodig is, hangt af van uw behandeling.
Waar moet u op letten na uw behandeling?
Omdat we voor iedereen een behandelplan op maat maken, wisselt het per patiënt of er nog zaken zijn om tijdens de behandeling in de gaten te houden. Zo zult u bij het gebruik van bloedverdunners bijvoorbeeld moeten letten op bloedingen. Bij het gebruik van prednison of andere afweeronderdrukkende medicijnen, is koorts een symptoom waarvoor u een arts moet raadplegen. Uw eigen specialist bespreekt met u waar u in uw situatie precies op moet letten.

Contact bij problemen na uw behandeling
Heeft u na het doorlopen van het NPSLE zorgpad toch nog vragen of loopt u tegen problemen aan? Dan kunt u contact opnemen met de polikliniek Reumatologie via telefoonnummer 071 526 34 09.
Behandelteam
Bij het NPSLE zorgpad is een groot aantal gespecialiseerde medewerkers betrokken. Zij vervullen allemaal hun eigen rol in het multidisciplinaire team. De reumatoloog en verpleegkundig specialist zijn uw contactpersonen.

Prof. dr. T.W.J. Huizinga
Reumatoloog
Afdelingshoofd Reumatologie

Dr. G.M. Steup - Beekman
Internist-reumatoloog

L.J.J. Beaart - van de Voorde MSc
Verpleegkundig specialist

Dr. R. Fronczek
Neuroloog

Prof. dr. G.M. Terwindt
Neuroloog
Hoofd van de hoofdpijnpolikliniek

Prof. dr. H.A.M. Middelkoop
Neuropsycholoog

Prof. dr. N.J.A. van der Wee
Psychiater

Prof. dr. H.C.J. Eikenboom
Vasculair geneeskundige

Prof. dr. M.V. Huisman
Vasculair geneeskundige
Aan welke studies kan je meedoen?
Patiëntgebonden onderzoek naar neuro-psychiatrische klachten bij SLE
De onderzoeken die we verrichten zijn heel divers. Een deel van ons onderzoek vindt in het laboratorium plaats, maar vaak vragen we ook onze patiënten of ze zelf mee willen doen. Want een groot deel van ons onderzoek naar neuro-psychiatrische klachten bij SLE kunnen we niet verrichten zonder de hulp van diegenen om wie het draait.
Als uw situatie zich ervoor leent en u voldoet aan de criteria, kunt u meedoen met dit zogeheten klinisch onderzoek. U kunt uw arts of verpleegkundig specialist ernaar vragen, maar het behandelteam zal ook zelf de mogelijkheden met u bespreken. We informeren u uitvoerig en u krijgt altijd de tijd om thuis eerst goed na te denken over deelname. En als u meedoet met een onderzoek is dat altijd op vrijwillige basis. Dat betekent dat u er ook op ieder moment mee kunt stoppen als u dat wilt.
Waar doen we momenteel onderzoek naar?
- De ontstaanswijze van NPSLE en het verloop van NPSLE.
- Het diagnostisch proces voor het vaststellen van NPSLE.
- De behandeling van NPSLE.
- Onderzoek naar specifieke antistoffen die mogelijk een rol spelen bij NPSLE.
- Kwaliteit van leven bij NPSLE en de relatie tussen kwaliteit van leven en objectieve parameters zoals veranderingen op de MRI van de hersenen en het resultaat van neuropsychologisch onderzoek.
- De bruikbaarheid en relevantie voor de praktijk van onlangs ontwikkelde nieuwe criteria voor SLE.
- Onderzoek naar nieuwe MRI-technieken in relatie tot NPSLE.
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op of volg de links voor aanvullende informatie.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Patiënt verwijzen
Informatie voor artsen en instellingen die patiënten naar het LUMC willen verwijzen.
Contactgegevens voor patiënten
- Polikliniek Reumatologie: 071 526 34 09 (bereikbaar op werkdagen van 09.00 – 16.30 uur)