Huidkanker (melanoom)
Deze informatie is opgesteld door de afdeling(en) Huidziekten.
Wat is Huidkanker (melanoom)?
Een melanoom is een vorm van huidkanker die ontstaat uit pigmentcellen in de huid (melanocyten). Vaak gebeurt dit op de plaats van een moedervlek. Een melanoom groeit vervolgens door in de diepere lagen van de huid. Uiteindelijk is er een risico op uitzaaiingen.
Als dit beperkt is tot lymfklieren in de buurt van het eerdere melanoom of op een heel beperkt aantal plekken in het lichaam, kan er nog geopereerd worden. Uitgezaaid melanoom op meerdere plekken in het lichaam is over het algemeen slecht te genezen. Wel kan geprobeerd worden de ziekte te stabiliseren of te remmen.
Verschijnselen
Melanomen kunnen er verschillend uitzien. Ze kunnen zichtbaar worden als een nieuwe vlek op de huid, maar vaak zijn het moedervlekken die van uiterlijk veranderen. De kleur, vorm of grootte kan veranderen of de plek gaat bloeden, jeuken of pijn doen. De symptomen van uitgezaaid melanoom kunnen per toeval worden ontdekt. Klachten kunnen variëren van pijn of een zwelling tot algemene klachten als vermoeidheid, verminderde conditie en verminderde eetlust.
Oorzaak
Risicofactoren voor het ontstaan van melanoom zijn zonverbranding op jonge leeftijd, een licht huidtype en het hebben van een groot aantal moedervlekken of afwijkende moedervlekken (atypische naevi). Ongeveer 10% van alle primaire melanomen ontstaat als gevolg van een erfelijke afwijking: het Familial Atypical Multiple Mole Melanoma (FAMMM) syndroom.
De kans op uitzaaiingen wordt bepaald door de dikte van het primaire melanoom en een aantal andere kenmerken zoals ulceratie (de aanwezigheid van ontsteking in de tumor). In een aantal gevallen wordt het primaire melanoom nooit gevonden. Voor de behandeling van de uitzaaiingen maakt dit geen verschil.
Waarom u bij ons in goede handen bent
De afdeling Huidziekten van het LUMC heeft al meer dan 30 jaar ervaring met de diagnose en behandeling van huidkanker. Het beoordelen van moedervlekken en het diagnosticeren van beginnende melanomen zijn speerpunten van onze afdeling. We hebben speciale spreekuren voor patiënten met verdachte gepigmenteerde huidafwijkingen en met melanoom. We zijn experts op het gebied van moedervlekken en werken continu aan manieren om de vroege diagnostiek van melanoom te verbeteren.

Het LUMC is daarnaast een nationaal centrum voor patiënten uit families waar een erfelijke vorm van melanoom voorkomt. De leden van deze families zien wij regelmatig voor screening van de huid en bij bepaalde erfelijke mutaties ook van de alvleesklier. Naast de huid kunnen melanomen ook voorkomen in het oog. In dat geval spreken we van een oogmelanoom. Deze vorm van melanoom komt vrij weinig voor. Wilt u hier meer over weten? Bekijk dan ons webdossier waarin we u stap-voor-stap uitleggen wat u bij een oogmelanoom kunt verwachten.
Sneldiagnose bij melanoom
Bestaat het vermoeden dat u melanoom heeft, bijvoorbeeld vanwege een afwijkende moedervlek? Dan hoeft u niet lang in spanning te zitten over uw diagnose. Het LUMC biedt sneldiagnose aan voor een groot aantal kankersoorten, waaronder melanoom. Na verwijzing kunt u binnen 2 weken terecht voor een consult met onze gespecialiseerde dermatologen.
Multidisciplinaire zorg
Het LUMC is een van de 14 behandelcentra voor uitgezaaid melanoom. We werken met een multidisciplinair team. Dit team bestaat uit specialisten van verschillende afdelingen die samen naar een behandeling zoeken die op uw situatie is afgestemd. Iedere week bespreken alle betrokken specialisten gezamenlijk de patiënten die onder behandeling zijn. Zo kunnen we elke patiënt een optimale behandeling bieden.
Wetenschappelijk onderzoek naar huidkanker
Het LUMC is ook een centrum van onderzoek. We doen veel onderzoek naar primair en uitgezaaid melanoom en werken samen met onderzoeksgroepen uit binnen- en buitenland. Patiënten kunnen hiervan profiteren. Naast de gangbare behandelingen bieden wij in sommige gevallen ook experimentele behandelingen aan.
Bestaat het vermoeden dat u een melanoom heeft? Dan kunt u bij het LUMC terecht voor sneldiagnose. Binnen 1 tot 5 werkdagen heeft u dan een afspraak bij onze gespecialiseerde dermatologen. Als uw huisarts een melanoom bij u heeft verwijderd, krijgt u een afspraak bij de oncologisch chirurg. Bij (een vermoeden van) uitgezaaid melanoom krijgt u een afspraak bij de afdeling Medische Oncologie van het LUMC.
Een afspraak maken voor sneldiagnose melanoom
Uw huisarts of behandelend specialist kan u verwijzen naar de polikliniek Huidziekten. Als u een verwijzing heeft, kunt u ook zelf bellen met de polikliniek op telefoonnummer 071-526 2630 (dagelijks van 09.00 - 13.00 uur).
Bij het maken van een afspraak stelt de secretaresse u een aantal vragen. Zo kan zij bepalen op welk spreekuur onze artsen u het beste kunnen zien.
Wie komt u tegen en wat kunt u verwachten?
Bent u doorverwezen voor sneldiagnose? Dan kunt u zich op de dag van uw afspraak melden bij de receptiebalie van de polikliniek Huidziekten op B1-Q (routenummer 16). Consulten voor sneldiagnose vinden plaats op maandag en donderdag.
Als er een vermoeden op uitzaaiingen is, maken we voor u een afspraak bij de medisch oncoloog. Op de dag van de afspraak kunt u zich melden bij de receptie van de polikliniek op B3-P (routenummer 35).
Sneldiagnose melanoom: het onderzoek
Op de dag van uw afspraak hebt u een consult met een dermatoloog, mogelijk samen met een coassistent en een arts in opleiding tot dermatoloog. De artsen vragen naar uw klachten, medicijngebruik en of huidkanker in uw familie voorkomt.
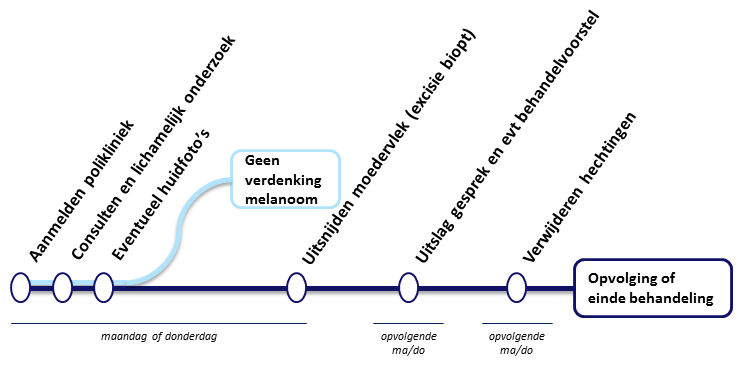
Tijdens een algeheel lichamelijk onderzoek wordt u van top tot teen onderzocht op moedervlekken. Verdachte moedervlekken bekijken we met een dermascoop (een soort hand-microscoop waarmee het bovenste deel van de huid tien keer kan worden vergroot). Het onderzoek duurt ongeveer tien minuten en is niet pijnlijk.
De dermatoloog kijkt goed naar de uiterlijke kenmerken van de moedervlek(ken). Zo kunnen we met redelijke zekerheid een diagnose stellen. Blijkt aanvullend onderzoek nodig? Dan wordt de plek onder lokale verdoving verwijderd (dit noemen wij een excisie biopt). De afdeling Pathologie onderzoekt het weefsel en stelt vast of er wel of geen sprake is van een melanoom.
Sneldiagnose melanoom: de uitslag
Als er bij u een moedervlek is verwijderd, kunt u een week later bij de dermatoloog terecht voor de uitslag. Dan wordt ook een eventueel behandelplan met u besproken. Indien nodig wordt u doorverwezen naar de oncologisch chirurg.
Ook als de moedervlek niet kwaadaardig blijkt te zijn, krijgt u uitleg over uw huidtype, moedervlekken en andere risicofactoren voor huidkanker. Mensen met een verhoogd risico op een melanoom blijven bij ons onder controle (1-2 keer per jaar).
Meer dan 80% van de melanoom-patiënten blijft bij de dermatoloog en/of oncologisch chirurg en krijgt nooit uitzaaiingen. Als er uitzaaiingen worden gevonden, wordt u doorgestuurd naar de afdeling Chirurgische Oncologie of Medische Oncologie, ook in het LUMC.
Onderzoek bij uitgezaaid melanoom
Is er sprake van (vermoedelijk) uitgezaaid melanoom, dan is uw eerstvolgende afspraak met een medisch oncoloog of een oncoloog in opleiding. Als u vanuit een andere afdeling of ander ziekenhuis bent doorverwezen, zijn hier vaak al veel onderzoeken gedaan. Toch is soms aanvullend onderzoek nodig, of moeten we een onderzoek herhalen. Dit kan een bloedonderzoek zijn, een CT-, PET-CT- of MRI-onderzoek of een punctie van de uitzaaiing voor pathologisch onderzoek.
Uitslag van het onderzoek
Uitslag van het onderzoek naar uitzaaiingen
De medisch oncoloog bespreekt tijdens een tweede afspraak de uitslagen van het onderzoek en het behandelplan. Was er geen aanvullend onderzoek nodig? Dan wordt het behandelplan al tijdens de eerste afspraak besproken.
Iedere week bespreken alle betrokken specialisten gezamenlijk de patiënten die onder behandeling zijn. Zo kunnen we elke patiënt een optimale behandeling bieden. Ons multidisciplinaire team bestaat uit medisch oncologen, oncologisch chirurgen, dermatologen, radiotherapeuten, neurologen, nucleair geneeskundigen en radiologen, pathologen en oogartsen.
Welke behandelingen zijn er mogelijk?
Uw behandeling wordt uitgevoerd door specialisten die uitgebreide ervaring hebben met primair en uitgezaaid melanoom. In overleg met u kijken we welke behandeling het beste bij uw situatie past. Dit is onder meer afhankelijk van uw conditie en de aanwezigheid van eventuele uitzaaiingen. Zo stellen we een behandelplan op maat op.
Behandeling primair melanoom
Operatie
Als we vermoeden dat u een melanoom hebt, verwijderen we deze al tijdens uw eerste afspraak om een diagnose te kunnen stellen. Is er sprake van een melanoom, dan verwijdert een oncologisch chirurg nu ook een reep huid om de plek waar het melanoom zich bevond. Als daarin nog iets gevonden wordt, kan het zijn dat er aanvullend onderzoek volgt en mogelijk een aanvullende behandeling wegens uitzaaiingen.
Schildwachtklierprocedure
De schildwachtklierprocedure (sentinel node procedure) is een aanvullend diagnostisch onderzoek van de lymfklieren. Dit onderzoek kan informatie geven over de kans op uitzaaiingen. Bij dunne melanomen is dit meestal niet nodig.
Behandeling uitgezaaid melanoom
Operatie
Als de uitzaaiingen beperkt zijn tot lymfklieren in de buurt van het eerdere melanoom of op een heel beperkt aantal plekken in het lichaam, kunnen we opereren. We verwijderen dan bijvoorbeeld de lymfeklieren in de lies of de oksel.
Uitgezaaid melanoom op meerdere plekken in het lichaam is over het algemeen niet meer te genezen. Wel kunnen we proberen de ziekte te stabiliseren of te remmen door de volgende behandelingen:
- Immunotherapie: Bij immunotherapie krijgt u medicijnen die uw immuunsysteem helpen de kankercellen te bestrijden. De behandeling werkt niet direct op de tumor, zoals bijvoorbeeld chemotherapie, maar is gericht op het afweersysteem zelf. Momenteel zijn er twee types medicijnen beschikbaar: anti-PD1 en anti-CTLA4.
- Doelgerichte therapie: Doelgerichte therapie is een behandeling met medicijnen die kankercellen doden of de celdeling remmen. Als er in het melanoom een genmutatie van het BRAF-type is gevonden, komt u in aanmerkingen voor deze behandeling. U krijgt dan een medicijn met een zogenaamde BRAF-remmer, eventueel in combinatie met een ander type remmer (MEK).
- Experimentele behandeling: Om de behandeling van uitgezaaid melanoom te verbeteren doen wij onderzoek naar nieuwe behandelingen en combinaties van bestaande behandelmethodes. Als de standaardbehandeling niet aanslaat, kunt u hiervoor in aanmerking komen. Uw medisch oncoloog kan u vertellen wanneer deze studiebehandelingen worden ingezet en wat ze inhouden.
Hoe kunt u zich op de behandeling voorbereiden?
Het horen van de diagnose (uitgezaaid) melanoom en het ondergaan van de behandeling kan zeer ingrijpend zijn. We zullen u zo goed mogelijk begeleiden en voorlichten. Neem bij uw bezoeken aan het ziekenhuis ook altijd iemand mee om u te ondersteunen en met u mee te denken. Als u meer informatie wilt, kunt u bijvoorbeeld kijken bij de Stichting Melanoom en het KWF.
In het verdere diagnostische en behandeltraject van uitgezaaid melanoom heeft u een vaste medisch oncoloog. U kunt al uw vragen stellen tijdens de geplande consulten. Bij vragen of problemen tussendoor is het altijd mogelijk om eerder contact te hebben.
Wat is de prognose?
De prognose bij primair melanoom is afhankelijk van het stadium van de ziekte. Dit wordt onder andere bepaald door de dikte van de tumor, de aanwezigheid van ulceratie en de aanwezigheid van uitzaaiingen buiten de huid. De overlevingskansen van patiënten met uitgezaaid melanoom zijn beperkt. Uw arts zal uw persoonlijke situatie en vooruitzichten uitgebreid met u doornemen.
Het LUMC en onderzoekers wereldwijd werken hard om de prognose voor uitgezaaid melanoom te verbeteren. Door nieuwe behandelopties zoals doelgerichte- en immunotherapie is er de afgelopen jaren al veel vooruitgang geboekt.
Meedoen aan wetenschappelijk onderzoek
Het LUMC doet veel wetenschappelijk onderzoek naar melanoom. Zo kunnen we onze kennis hierover vergroten, en de behandelmethoden verbeteren. We werken hiervoor samen in nationale en internationale onderzoeksgroepen.
We doen onderzoek in het laboratorium, maar ook in de kliniek. Voor, tijdens en na uw behandeling kunt u gevraagd worden hieraan mee te doen. We kunnen u bijvoorbeeld vragen om extra bloed of weefsel af te staan. Slaan de standaardbehandelingen niet aan, dan kunt u mogelijk meedoen aan onderzoek naar experimentele behandelmethoden. Momenteel doen we onderzoek naar de effecten van immuuntherapie met T-cellen en zogenaamde tumor infiltrating lymfocyten (TIL-therapie). Uw arts kan u hier meer over vertellen.
Na uw behandeling in het LUMC blijven wij uw gezondheid volgen. U komt regelmatig op controle, waarbij we kijken of een behandeling aanslaat en of u goed herstelt van een eventuele operatie.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
Na uw behandeling voor primair melanoom komt u na ongeveer 6 weken terug op de polikliniek Huidziekten. Een verpleegkundige bespreekt met u het vervolgtraject. We beantwoorden daarbij al uw vragen en bekijken of u misschien extra hulp nodig hebt, bijvoorbeeld van het maatschappelijk werk. U blijft ook onder controle van de dermatoloog. In het eerste jaar heeft u elke 3 maanden een afspraak, daarna steeds minder vaak.
Bij uitgezaaid melanoom blijft u bij de medisch oncoloog onder behandeling tot er een situatie is bereikt waarin de ziekte onder controle is. Het kan helaas ook voorkomen dat er geen behandeling meer mogelijk is. Uw huisarts neemt dan meestal de zorg over. U kunt extra begeleiding krijgen van maatschappelijk werk en het palliatief advies team. Ook is er psychologische ondersteuning mogelijk buiten het LUMC, bijvoorbeeld via de De Vruchtenburg.
Waar moet u op letten na uw behandeling?
Na verwijdering van een melanoom is het belangrijk om regelmatig zelfonderzoek te doen van het litteken, de lymfklieren en de moedervlekken. U ontvangt hierover een instructiefolder met duidelijke plaatjes. Ontdekt u veranderingen van de moedervlekken of lymfklieren? Neem dan contact op voor een vervroegde controleafspraak.
Elke behandeling die u kunt krijgen voor (uitgezaaid) melanoom heeft bepaalde bijwerkingen. Uw arts zal u hier uitgebreid over inlichten. Ook krijgt u telefoonnummers mee die u kunt bellen bij klachten.
Contact bij problemen na uw behandeling
Loopt u na uw behandeling tegen problemen aan of heeft u nog vragen? Geef dit aan bij de nacontroles, of eerder als ze urgent zijn. Als u behandeld bent voor primair melanoom, kunt u bellen met de polikliniek Huidziekten, tel. 071 - 526 26 30 (ma-vr 9.00-13.00 uur) of met de polikliniek Heelkunde, tel. 071 - 526 23 77 (ma-do 8.15-11.00 uur en 13.30-16.00 uur, vr 8.15-12.00 uur).
Bent u onder behandeling voor uitgezaaid melanoom, neem dan contact op met de polikliniek Medische Oncologie, tel. 071 - 526 35 23 (ma-vr 9.00-16.30) In de avond, nacht en weekenden kunt u bellen met de afdeling Medische Oncologie op telefoonnummer 071 - 526 31 90.
Behandelteam
Bij de behandeling van melanoom in het LUMC is een groot aantal gespecialiseerde medewerkers betrokken. De dermatoloog, oncologisch chirurg of medisch oncoloog is uw hoofdbehandelaar. Verder kunt u nog medisch secretaresses, artsen in opleiding, verpleegkundig specialisten, een huid-fotograaf en een patholoog tegenkomen. Sommigen van hen ziet u regelmatig, anderen zetten zich vooral achter de schermen voor u in.

Dr. W. Dijckmeester
KNO-arts

Dr. R. van Doorn
Dermatoloog

Prof. Dr. J.A. van der Hage
Oncologisch chirurg
Lees meer

Dr. H.W. Kapiteijn
Internist-oncoloog

Dr. G.J. Liefers
Oncologisch chirurg

Dr. M. Nielsen
Klinisch geneticus

Dr. T. Potjer
Klinisch geneticus

Dr. M. Slingerland
Internist-oncoloog

Drs. E.J.F. van Reij
Radiotherapeut-oncoloog

Dr. F.M. Speetjens
Internist-oncoloog

Drs. R. Raghoo
Nucleair Geneeskundige

Mw. A.M.L.G. Lendfers
Verpleegkundig specialist

Drs. M.A. de Jong
Radiotherapeut-Oncoloog

Dr. I.E.M. Coremans
Radiotherapeut-Oncoloog
Wie kunt u nog meer tegenkomen?
- Oncologisch chirurg: Drs. M.F. Sier
- KNO: Dr. S. van Egmond
Aan welke studies kan je meedoen?
Waar doen we momenteel onderzoek naar?
Ons wetenschappelijk onderzoek naar melanoom richt zich niet slechts op 1 aspect. We doen onderzoek naar de aandoening zelf, maar ook naar erfelijkheid en manieren om de zorg voor onze patiënten verder te verbeteren.
Onderzoek naar diagnostiek
In onze spreekuren voor gepigmenteerde huidafwijkingen en melanoom is ook plaats voor wetenschappelijk onderzoek. Zo willen we de diagnostiek van melanoom in een vroege fase verbeteren. We doen onderzoek naar de toepassing van dermatoscopie in de klinische praktijk. Ook werken we aan de ontwikkeling en toepassingen van Raman-spectroscopie. Dit is een nieuwe methode om beter onderscheid te kunnen maken tussen melanoom en goedaardige gepigmenteerde huidafwijkingen.
Onderzoek naar erfelijkheid
In sommige families komt een erfelijke vorm van melanoom voor. We proberen de erfelijke factoren te achterhalen die voor het verhoogde risico op melanoom verantwoordelijk zijn. De afdeling Klinische Genetica voert tests uit voor de identificatie van nieuwe gendefecten die deze vorm van melanoom veroorzaken. Deze kennis wordt meteen in de klinische praktijk toegepast.
Sommige bij melanoom betrokken gendefecten, zoals die in het CDKN2A-gen, geven een verhoogde kans op andere vormen van kanker. Voortvloeiend uit onderzoek hiernaar wordt in het LUMC aanvullend medisch onderzoek gedaan bij patiënten met de CDKN2A-mutatie. Het doel is om alvleesklierkanker in een vroege, behandelbare fase op te sporen.
Onderzoek naar uitgezaaid melanoom
Het LUMC en onderzoekers wereldwijd werken hard om de prognose voor uitgezaaid melanoom te verbeteren. Door nieuwe behandelopties, zoals doelgerichte- en immunotherapie, is er de afgelopen jaren al veel vooruitgang geboekt. Momenteel doen we onderzoek naar de effecten van immunotherapie met T-cellen en zogenaamde tumor infiltrating lymfocyten (TIL-therapie).
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op of volg de links voor aanvullende informatie.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Patiënt verwijzen
Informatie voor artsen en instellingen die patiënten naar het LUMC willen verwijzen.
Contactgegevens voor patiënten
- Polikliniek Huidziekten: 071 - 526 26 30
- Polikliniek Heelkunde: 071 - 526 23 77
- Polikliniek Medische oncologie: 071 - 526 35 23
- Afdeling Medische oncologie (avond, nacht en weekenden): 071 - 526 31 90