Paraganglioom
Wat is Paraganglioom?
Paragangliomen zijn zeldzame, langzaam groeiende, vaatrijke tumoren die dicht tegen zenuwen en bloedvaten aanliggen. Ze zijn bijna nooit kwaadaardig en leiden dus niet tot een lagere levensverwachting, maar afhankelijk van hun plek in het lichaam of eventuele stresshormonen die ze aanmaken, kunnen ze wel klachten geven.
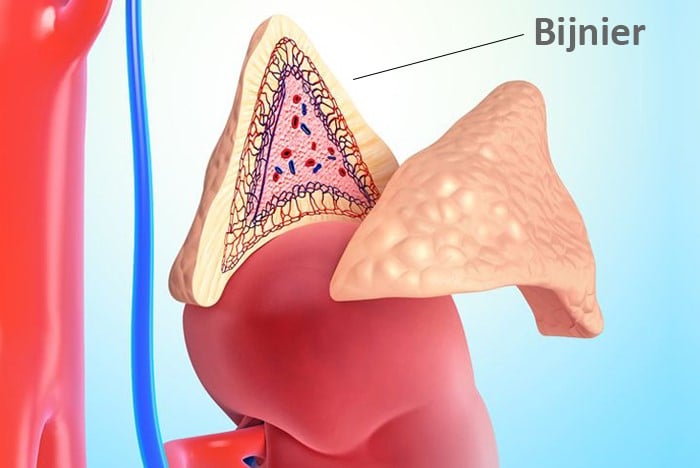
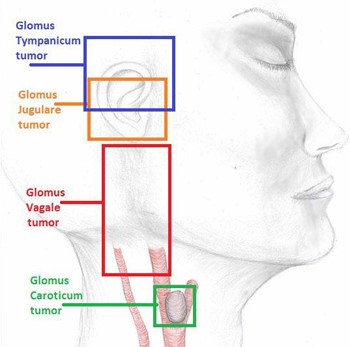
Een paraganglioom kan op verschillende plekken voorkomen, zoals de hals of het oor (we spreken dan van een glomustumor), in de bijnieren (ook wel feochromocytoom genoemd) of in de buik of borstkas. Paragangliomen in de buikholte en borstkas maken vaak stresshormonen (catecholaminen) aan, die in de hals veel minder vaak.
Een paraganglioom kan erfelijk zijn.
Verschijnselen
Of en hoeveel klachten een paraganglioom geeft, hangt af van de plaats en de grootte van de tumor en of er sprake is van hormoonproductie. De klachten kunnen zeer in ernst wisselen, maar in zijn algemeenheid groeien paragangliomen heel langzaam en geven ze zeker in het begin weinig klachten.
Een paraganglioom in het hoofd-halsgebied (glomustumor) kan leiden tot slechthorendheid, heesheid, (kloppend) oorsuizen, slikklachten, duizeligheid of een aangezichtsverlamming.
Deze klachten ontstaan doordat de tumoren een nauwe relatie hebben met zenuwen en bloedvaten. Daarnaast kan een zwelling in de hals ook cosmetische en psychologische bezwaren oproepen.
Paragangliomen in buik en borstkas maken vaak te veel stresshormonen aan, zoals adrenaline, noradrenaline of dopamine. Gezamenlijk catecholaminen genoemd. De klachten die hierbij passen zijn onder meer aanvalsgewijze hartkloppingen, hoofdpijn, zweetaanvallen en soms zelfs wegrakingen. Uw bloeddruk kan ook erg hoog worden. Zeker in het begin hebben de meeste mensen echter nergens last van.
Oorzaak
Ongeveer 35-40% van de paragangliomen is erfelijk. Dat wil zeggen dat de aanleg voor het ontwikkelen van een paraganglioom van generatie op generatie kan worden overgedragen. In de overige gevallen is de oorzaak niet bekend.
Waarom u bij ons in goede handen bent
Teamwerk bij een paraganglioom
De behandeling van een paraganglioom is teamwerk. Uw behandelend arts is een internist-endocrinoloog (bij een paraganglioom in borstkas, buik of bekken) of een KNO-arts (bij een paraganglioom in het hoofd-halsgebied).
Een internist-endocrinoloog is een internist die gespecialiseerd is in hormonen en stofwisseling. Zowel onze internist-endocrinologen als onze KNO-artsen zijn zeer ervaren in het stellen van de juiste diagnose en het opstellen van een passend behandelplan. Dit doet uw behandelend arts niet alleen. Hij of zij werkt nauw samen met chirurgen die gespecialiseerd zijn in endocriene en vaatchirurgie, klinische genetici, medisch oncologen, radiologen, radiotherapeuten en pathologen.
Over alle aspecten van de behandeling vindt gedurende het behandeltraject overleg plaats in dit multidisciplinaire team. Dankzij deze intensieve samenwerking krijgt u de best mogelijke zorg.
Bijvoorbeeld als bij u een glomustumor is aangetroffen. Naast uw behandelend arts, zult u dan ook de vaatchirurg veel tegenkomen. Een glomustumor zit immers rond de halsslagader en vraagt om een hele voorzichtige benadering als een operatie nodig blijkt. Bij de afdeling Vaatchirurgie werken 4 vaatchirurgen die elk in een deelgebied van de vaatchirurgie gespecialiseerd zijn. Zo kunnen zij samen de meest complexe vaatproblemen operatief behandelen.
Wetenschappelijk onderzoek naar paragangliomen
In het LUMC is er een wisselwerking tussen de zorg voor patiënten en hoogstaand wetenschappelijk onderzoek. Als patiënt profiteert u daar direct van. We zoeken steeds naar manieren om nog beter diagnoses te kunnen stellen en paragangliomen nog beter te behandelen. Daarnaast vinden we het belangrijk dat onze behandeling uw kwaliteit van leven verbetert. Ook daar doen we onderzoek naar. Dit wetenschappelijk onderzoek vindt plaats in nationaal en internationaal verband.
Een paraganglioom wordt meestal al opgemerkt door uw eigen specialist of bijvoorbeeld de huisarts. Deze zal u naar ons doorverwijzen. In het LUMC doen we aanvullend onderzoek om de diagnose met zekerheid te stellen en om een behandelplan op maat op te kunnen maken.
Afspraak maken voor diagnose paraganglioom
In het LUMC kunt u snel terecht, zodat u op korte termijn duidelijkheid heeft over uw diagnose en de behandelmogelijkheden. Afhankelijk van uw klachten en de reeds gevonden afwijkingen is het eerste bezoek bij de endocrinoloog, KNO-arts of klinisch geneticus. Uw huisarts of behandelend specialist kan de verwijzing voor u regelen en een afspraak voor u maken op de betreffende polikliniek. We laten u weten wanneer en waar u zich op de dag van de afspraak kunt melden.
Bent u specifiek naar de polikliniek Vaatchirurgie van de afdeling Heelkunde doorverwezen vanwege een glomustumor? En heeft de eerste diagnostiek (meestal een MRI-scan of echo van de hals) dus al plaatsgevonden? Dan kunt u zelf een afspraak maken via het secretariaat van de polikliniek Heelkunde.
Wie komt u tegen en wat kunt u verwachten?
Afhankelijk van uw klachten en eventuele afwijkingen die al eerder door een andere specialist of huisarts zijn vastgesteld, is uw eerste bezoek bij de endocrinoloog, KNO-arts, vaatchirurg of klinisch geneticus. Hebt u (vervolg)afspraken met meerdere specialisten, dan proberen we dit zoveel mogelijk op dezelfde dag plaats te laten vinden.
Onderzoeken naar paraganglioom
U krijgt tijdens uw eerste bezoek vaak een aantal onderzoeken. De specialist bespreekt met u welke van de volgende onderzoeken u kunt verwachten:
- Bloedonderzoek
- Urineonderzoek op stresshormonen
- MRI-scan
- CT-scan
- KNO-onderzoek
- Stamboomonderzoek
- DNA-onderzoek
Als er al onderzoeken in een ander ziekenhuis zijn geweest, dan kijken we of we deze kunnen gebruiken. Soms moet een onderzoek dat eerder al is uitgevoerd, in het LUMC nog een keer plaatsvinden.
Uitslag van het onderzoek
De uitslagen van de onderzoeken krijgt u meestal al aan het eind van de onderzoeksdag van de specialisten te horen. Vaak is het dan ook al mogelijk om meteen het behandelplan met u te bespreken. Dit komt tot stand na uitgebreid overleg in het multidisciplinaire team. Is er toch nog aanvullend onderzoek of overleg nodig? Dan maken we een nieuwe afspraak met u om het behandelplan te bespreken.
Is er bij u DNA afgenomen om te testen op een erfelijk verhoogd risico voor paragangliomen? Houdt u er dan rekening mee dat genetisch onderzoek ingewikkeld is. Bij een DNA-onderzoek duurt het daarom gemiddeld 5 tot 6 weken voordat we u de resultaten kunnen vertellen. Wij nemen contact met u op zodra de uitslag bekend is.
Welke behandelingen zijn er mogelijk?
De mogelijke behandelingen van een paraganglioom zijn divers. Zo is voor glomustumoren afwachten vaak de beste optie en worden hormoonproducerende paragangliomen op andere plekken in het lichaam in principe geopereerd. We zoeken samen met u naar een behandeling die het beste bij uw situatie past en die zoveel mogelijk aansluit op uw persoonlijke wensen en voorkeuren.
Welke behandelingen zijn er mogelijk bij een glomustumor?
Een paraganglioom in het hoofd-halsgebied, ofwel een glomustumor, is meestal relatief klein. Ook is niet te voorspellen wat de tumor in de toekomst gaat doen. Glomustumoren groeien vaak langzaam en geven bij veel mensen een leven lang geen vervelende klachten en richten geen schade toe aan de omliggende structuren. Daarom is het van belang dat u en de specialist goed overleggen welke behandeling de voorkeur heeft: opereren of ‘wachten en scannen’. De grootte en groeisnelheid van de tumor spelen hierbij een rol, maar vooral ook wat u zelf wilt. Debeslishulp in onze patiëntenfolder kan u helpen bij het vaststellen van uw voorkeuren.
Wachten en scannen
Als u een kleine tumor hebt die niet of nauwelijks groeit en ook geen klachten veroorzaakt, wordt er periodiek een MRI-scan van uw hals gemaakt. Zo houden we de groei en de ontwikkeling van de tumor in de gaten. Op basis van de resultaten kunt u met de specialist bespreken of het wel of niet nodig is om te opereren. Deze afweging kunt u bij elk controlebezoek opnieuw maken.
Opereren
Als u veel klachten hebt of als de tumor groeit, kunt u er in overleg met uw specialist voor kiezen om de tumor operatief te laten verwijderen. De operatie gaat onder algehele narcose (u gaat slapen) via een incisie (snee) in de hals. De chirurg maakt alle relevante bloedvaten en zenuwen zorgvuldig vrij van de glomustumor, waarna de tumor uit de halsslagader kan worden verwijderd.
Na de operatie blijft u een nacht op de postoperatieve bewakingsafdeling (PACU). Hier kunnen wij uw bloeddruk in de gaten houden en een eventuele nabloeding snel opsporen en behandelen.
Een operatie kent algemene risico’s, die bij elke operatie bestaan. De algemene risico’s zijn afhankelijk van uw gezondheid. Daarnaast bestaan er bij een operatie van een glomustumor risico’s die afhankelijk zijn van uw situatie, namelijk de omvang en locatie van de tumor en de eventuele aanwezigheid van andere paragangliomen in de hals. In de patiëntenfolder wordt hier verder op ingegaan.
Bestraling
Bestraling (ook wel radiotherapie genoemd) kan een alternatief zijn voor een operatie, maar passen we heel weinig toe voor een glomustumor omdat de tumor maar heel langzaam groeit en radiotherapie vooral effectief is bij snelgroeiende tumoren.
Welke behandelingen zijn er mogelijk bij een paraganglioom in de borstkas/buikholte?
Paragangliomen in de borstkas of buikholte worden in het LUMC opgespoord door de endocrinoloog. Treft de endocrinoloog een paraganglioom aan en is het mogelijk om te opereren, dan volgt er altijd overleg met u. Bij een operatie zal de endocrien chirurg proberen de gehele tumor te verwijderen.
Andere behandelmogelijkheden bij een paraganglioom zijn ‘wachten en scannen’ en medicatie die de hormoonproductie remt.
Wachten en scannen
Hebt u een erfelijk verhoogd risico op paragangliomen, dan wordt meestal eens per jaar een screenend urine- en bloedonderzoek gedaan. Zo proberen we het ontstaan van paragangliomen vroegtijdig te ontdekken. Verhoogde waarden van stresshormonen in urine of bloed kunnen namelijk wijzen op de aanwezigheid van een paraganglioom in de buikholte of borstkas. Bij afwijkende waarden volgt extra onderzoek, meestal bestaande uit een MRI- of CT-scan, eventueel aangevuld met een PET/CT-scan of scintigrafie.
Omdat medicijnen (vooral bloeddrukpillen en pijnstillers) en bepaalde voedingsmiddelen de bloed- en urinebepalingen kunnen verstoren, zal uw arts zonodig uw medicijnen vervangen door andere medicijnen. Daarnaast krijgt u vooraf aan de controle een strikte dieetregel mee. Bij het niet goed volgen van deze adviezen bestaat de kans dat uw onderzoeksuitslagen niet goed te interpreteren zijn.
Omdat bekend is dat hormoonproductie in het begin vaak geen klachten geeft, is het verstandig dit onderzoek ook te laten doen als u geheel geen klachten heeft.
Medicatie die hormoonproductie remt
Als de tumor hormonen produceert, is het nodig medicatie te slikken die de effecten van deze hormonen blokkeert. Dit helpt uw klachten te verminderen.
Operatie
Bij een operatie probeert de chirurg de gehele tumor te verwijderen. Dit gebeurt terwijl u onder narcose bent. Als de tumor hormonen aanmaakt, wordt u voor de operatie opgenomen en krijgt u medicijnen die de effecten van deze hormonen blokkeren zodat de operatie veilig kan verlopen.
Nucleair geneeskundige therapie, chemotherapie en radiotherapie
In zeer zeldzame gevallen zaait een paraganglioom toch uit of groeit de tumor zo snel dat het niet mogelijk is deze operatief te verwijderen zonder ernstige schadelijke gevolgen voor uw lichaam. In dat geval kan de behandeling bestaan uit nucleair geneeskundige therapie, radiotherapie, kankerremmende therapie met sunitinib of chemotherapie.
Uw behandelend arts zal al deze behandelopties uitvoerig met u doornemen.
Hoe kunt u zich op de behandeling voorbereiden?
- We zullen u zo goed mogelijk begeleiden en voorlichten, zodat u zich kunt oriënteren. Daarnaast kunt u over de ziekte lezen en erover praten met uw familie en vrienden. Soms is het prettig van lotgenoten te horen hoe zij de behandeling hebben ervaren.
- Voor elke behandeling geldt dat het goed is om tijdens de behandeling zo goed en gezond mogelijk te blijven eten. Ook voldoende lichaamsbeweging is belangrijk, mits uw conditie dat toelaat. Stoppen met roken vermindert de kans op complicaties, ook als u kort voor de operatie stopt.
Vragen kunt u altijd stellen in het gesprek met uw behandelaar. Ook als u thuis vragen heeft, kunt u contact opnemen met de volgende poliklinieken:
Endocrinologie
KNO
Klinische genetica
Heelkunde
Wat is de prognose?
Paragangliomen zijn vrijwel altijd goedaardig. Goedaardige tumoren geven geen vermindering van de levensverwachting. De prognose is gunstig en de kans op volledige genezing heel groot. Er is een kleine kans dat de tumor na de operatie terugkomt, maar deze kans wordt tot een minimum beperkt door de tumor zeer zorgvuldig uit zijn omgeving weg te halen.
Soms is een paraganglioom toch kwaadaardig en leidt tot uitzaaiingen. In dat geval is genezing vaak niet mogelijk.
Meedoen aan wetenschappelijk onderzoek
Het LUMC is niet alleen een centrum van medische zorg, maar ook van medisch onderzoek. Wij zullen u bijvoorbeeld vragen of de bij u verwijderde tumor mag worden gebruikt voor onderzoek. Wij kunnen het weefsel dan bestuderen en zo meer leren over de groei en het gedrag van dit type tumoren.
Regelmatig vragen we onze patiënten ook om mee te doen aan onderzoek, bijvoorbeeld naar nieuwe operatie- of bestralingstechnieken en medicijnen. Daar kunt u als patiënt profijt van hebben. Als de standaardmedicijnen bij u onvoldoende werken, kan een experimenteel middel meer effect hebben. Deze middelen worden in studieverband aangeboden. Als uw situatie zich ervoor leent en als u voldoet aan de criteria, kunt u aan zo’n studie meedoen. U kunt uw arts ernaar vragen, maar het behandelteam zal ook zelf alle behandelmogelijkheden met u bespreken.
Bent u behandeld voor een paraganglioom, bijvoorbeeld operatief, dan houden we altijd een vinger aan de pols. We houden u langdurig onder controle, zodat we zeker weten dat de tumor niet terugkeert.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
De meeste patiënten die zijn geopereerd aan een glomustumor kunnen 3 dagen na de operatie naar huis. Het herstel kan 2 tot 2 weken duren, maar hier zijn geen vast regels voor. Na 1 of 2 weken komt u op de polikliniek Vaatchirurgie voor wondcontrole. Dan bespreken we ook de resultaten van het onderzoek op het verwijderde weefsel en komen eventuele restklachten aan bod. Daarna blijft u onder controle, waarbij we in de gaten houden of de tumor voldoende is behandeld en niet terugkomt.
Een paraganglioom of een verhoogd risico op deze tumoren, kan uw leven sterk beïnvloeden. De symptomen en de behandeling kunnen lichamelijk belastend en het kan zijn dat het voor u moeilijk is om de ziekte een plaats te geven. In dat geval kunnen wij samen met u bespreken of professionele ondersteuning uitkomst kan bieden.
Waar moet u op letten na uw behandeling?
Uw behandelend arts bespreekt met u welke mogelijke verschijnselen u kunt verwachten na uw operatie. Houdt u er in ieder geval rekening mee dat:
- er een zwelling kan optreden door een bloeduitstorting. In de meeste gevallen verdwijnt deze in een paar weken;
- de huid rond de wond in de eerste 6 weken na de operatie gevoelloos zal zijn doordat huidzenuwen zijn doorgesneden;
- de bloeddruk soms wat kan wisselen. Bij verschijnselen daarvan kunt u contact opnemen met de polikliniek of de verpleegafdeling. Dit geldt ook als u andere vragen hebt of zich ergens zorgen over maakt.
Als de klachten thuis erger worden dan in het ziekenhuis, moet u contact opnemen met de polikliniek. Krijgt u later dezelfde klachten als vóór de behandeling, neem dan ook contact op met de polikliniek.
Contact bij problemen na uw behandeling
Hoe kunt u ons bereiken?
Loopt u tegen problemen aan of hebt u nog vragen? Neemt u dan contact op met de polikliniek:
- Endocrinologie: 071 - 526 35 05 (op werkdagen tussen 09.00 en 12.00 uur)
- Keel- Neus- en Oorheelkunde: 071 - 526 80 20 (op werkdagen tussen 09.00 en 12.00 uur en tussen 13.30 en 16.00 uur)
- Klinische genetica: 071 - 526 80 33 (op werkdagen tussen 08.30 en 16.30 uur)
- Heelkunde: 071 - 526 23 77 (op werkdagen van 08.30 tot 11.00 uur)
Voor vragen rondom uw opname kunt u contact opnemen met de verpleegafdeling. Bijvoorbeeld als u wilt weten hoe u zich voorbereid op een opname, of als u na opname vragen heeft over medicijnen of de wond:
- Verpleegafdeling Vaatchirurgie: 071 – 526 20 99
- Verpleegafdeling Thoraxchirurgie: 071 – 526 26 24
Behandelteam
Bij de diagnostiek en de behandeling van paragangliomen in het LUMC is een groot aantal specialisten betrokken. Zij vervullen allemaal hun eigen belangrijke rol in het multidisciplinaire team. Een aantal van deze mensen zult u daadwerkelijk ontmoeten, anderen zetten zich vooral achter de schermen voor u in.

Prof. dr. J.C. Jansen
KNO-arts

Dr. E.P.M. van der Kleij - Corssmit
Internist-endocrinoloog

Prof. dr. J.F. Hamming
Chirurg

Dr. A. Schepers
Chirurg

Prof. dr. J.V.M.G. Bovée
Patholoog

Prof. A.J. Gelderblom
Oncoloog

Dr. D. Vriens
Nucleair geneeskundige
Wie kunt u nog meer tegenkomen?
- KNO-arts: Dr. E. Hensen
- Chirurg: Dr. B.A. Bonsing
- Verpleegkundig specialist: L.P. van Doorn
- Patholoog: Prof. dr. J. Morreau
Aan welke studies kan je meedoen?
Patiëntgebonden onderzoek naar paragangliomen
De onderzoeken die we verrichten in het LUMC zijn heel divers. We zoeken naar betere behandelmethoden voor paragangliomen, maar onderzoeken bijvoorbeeld ook de oorsprong van deze tumoren zodat we beter begrijpen hoe ze ontstaan en zich ontwikkelen. Een deel van ons onderzoek vindt in het laboratorium plaats, maar vaak vragen we ook onze patiënten of ze zelf mee willen doen. Want een groot deel van ons onderzoek kunnen we niet verrichten zonder de hulp van diegenen om wie het draait.
Als uw situatie zich ervoor leent en u voldoet aan de criteria, kunt u meedoen met dit zogeheten klinisch onderzoek. U kunt uw arts ernaar vragen, maar het behandelteam zal ook zelf de mogelijkheden met u bespreken. We informeren u uitvoerig en u krijgt altijd de tijd om thuis eerst goed na te denken over deelname. En als u meedoet met een onderzoek is dat altijd op vrijwillige basis. Dat betekent dat u er ook op ieder moment mee kunt stoppen als u dat wilt.
Waar doen we momenteel onderzoek naar?
In 1989 ontdekten onderzoekers van het LUMC de bijzondere overerving van paragangliomen. In 2000 lukte het om met bloedonderzoek de mutatie zelf te ontdekken. Momenteel bestuderen we de groeiwijze, de kans op ziekteverschijnselen en het beste moment om te opereren. Zo kunnen we patiënten een optimaal behandelingsadvies geven. Het ontrafelen van de erfelijke eigenschappen van paragangliomen en het onderzoek naar de afwijkingen in het DNA gaat verder om families beter te kunnen informeren over hun risico op paragangliomen.
Gedeelde besluitvorming
Hoe kunnen specialisten de patiënt zoveel mogelijk betrekken bij de besluitvorming rondom de operatieve behandeling? Dat onderzoeken we door patiënten vragenlijsten voor te leggen en in interviews te ondervragen over dit onderwerp. U kunt ook worden uitgenodigd om aan dit onderzoek mee te doen.
Onderzoek van de oorsprong van de paragangliomen
Wij vragen onze patiënten of we de operatief verwijderde weefsels mogen gebruiken voor onderzoek. Door dit weefsel te bestuderen en cellen te kweken, leren we meer over de groei en het gedrag van paragangliomen.
Evaluatieonderzoek naar resultaten van operaties
De resultaten van de operaties worden bijgehouden en periodiek worden deze gepubliceerd in wetenschappelijke tijdschriften.
Effectiviteit en gevolgen radiotherapie
We doen onderzoek naar de effectiviteit en eventuele negatieve gevolgen van radiotherapie (bestraling) als behandeling voor snelgroeiende glomustumoren die we niet kunnen opereren.
Voorbehandeling paraganglioom
We doen mee aan een grote landelijke studie, waarin wordt onderzocht met welk medicijn patiënten met een stresshormoon-producerend paraganglioom het beste voorbehandeld kunnen worden.
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op of volg de links voor aanvullende informatie.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Contactgegevens voor patiënten: Poliklinieken en Verpleegafdelingen
- Polikliniek Endocrinologie
- Polikliniek Keel- Neus- en Oorheelkunde
- Polikliniek Klinische genetica
- Polikliniek Heelkunde
- Verpleegafdeling Vaatchirurgie
Overig
Verwijsinformatie voor huisartsen en andere medisch specialisten.
Huisartsen die zijn aangesloten bij ZorgDomein kunnen patiënten via ZorgDomein digitaal verwijzen.
De polikliniek Endocrinologie:
- Voor telefonisch overleg of een second opinion: 071-526 35 05 (van 09.00 tot 12.00 uur)
- Voor schriftelijke verwijzing via de fax: 071 - 526 68 81
- Voor vragen: endo@lumc.nl
De polikliniek KNO:
- Voor telefonisch overleg of een second opinion: 071-526 8020 (van 09.00 tot 12.00 uur en van 13.30 tot 16.00 uur)
- Voor schriftelijke verwijzing via de fax: 071 - 526 6910
De polikliniek Klinische genetica:
- Voor telefonisch overleg of een second opinion: 071 - 526 80 33 (op werkdagen tussen 08.30 en 16.30 uur)
- Voor schriftelijke verwijzing via de fax: 071-526 6749
Benodigde gegevens
Wilt u een patiënt met een paraganglioom naar ons verwijzen? Dan hebben wij de volgende gegevens van u nodig:
- Verwijsbrief.
- Relevante specialistenverslagen.
- Cd-rom van eventueel verricht beeldvormend onderzoek.
- Verslag en pathologiepreparaat indien van toepassing.