Hemofilie A en B
Deze informatie is opgesteld door de afdeling(en) Trombose en Hemostase.
Wat is Hemofilie A en B?
Het bloed bevat verschillende stollingseiwitten, ook wel stollingsfactoren genoemd. Deze eiwitten zijn noodzakelijk voor een goede bloedstolling. Elk stollingseiwit speelt een eigen rol bij de vorming van een stevig bloedstolsel. Door een tekort aan factor VIII (Hemofilie A) of factor IX (Hemofilie B) werkt de bloedstolling onvoldoende. Hierdoor bloeden patiënten langer of hebben zij te maken met nabloedingen.
Hemofilie A en B zijn in de meeste gevallen erfelijke aandoeningen van de bloedstolling.
Gradaties
De ernst van de hemofilie wordt bepaald door het percentage stollingsfactor dat in het bloed aanwezig is. Bij gezonde mensen ligt dit tussen de 50 en 150%.
Type | Percentage stollingsfactor |
Ernstig | <1% |
Matig-ernstig | 1-5% |
Mild | 6-50% |
Verschijnselen
Hemofilie zorgt voor bloedingen. Het verschilt per patiënt hoe ernstig die bloedingen zijn. Factoren als de levensfase waar iemand in zit en ernst van de aandoening hebben daar invloed op. Bij milde hemofilie uiten de bloedingen zich meestal oppervlakkig en hebben ze een duidelijke oorzaak, zoals blauwe plekken na het stoten of bloedverlies na het trekken van een kies. Bij ernstige hemofilie komen bloedingen ook spontaan voor in bijvoorbeeld gewrichten en spieren. Bij alle vormen van hemofilie kunnen bloedingen ook ontstaan door een ongeluk of na een operatie.
Oorzaak
Bloedstolling
De normale bloedstolling bestaat uit 2 fases:
- Het eiwit Von Willebrandfactor werkt als een soort lijm die ervoor zorgt dat de bloedplaatjes aan elkaar plakken. Zo ontstaat er een bloedplaatjesprop die het wondje afsluit.
- De verschillende stollingsfactoren activeren elkaar. Zo verstevigen de eiwitten de bloedplaatsjesprop tot een sterk bloedstolsel.
- Bij hemofilie is er een tekort aan stollingsfactor VIII of IX. Hierdoor verloopt de tweede fase minder goed. Dit betekent dat het bloedstolsel uiteindelijk minder stevig is, waardoor er later alsnog bloedingen ontstaan.
Erfelijkheid
In de meeste gevallen komt hemofilie voor in de familie. Maar bij ongeveer 30% van de patiënten met hemofilie A, zijn er geen familieleden met de aandoening.
Waarom u bij ons in goede handen bent

In het hemofiliebehandelcentrum behandelen wij kinderen en volwassenen met hemofilie, de ziekte van Von Willebrand, afwijkingen van de bloedplaatjes en andere stollingsstoornissen. Vaak zijn deze ziekten erfelijk en hebben meerdere gezinsleden de aandoening. Vanwege het chronische karakter van deze ziekten behandelen wij veel patiënten hun leven lang in ons centrum.
Het hemofiliebehandelcentrum LUMC-Hagaziekenhuis beschikt over verschillende mogelijkheden die ervoor zorgen dat we 24 uur per dag zo goed mogelijke zorg kunnen bieden. Zo hebben we een speciaal stollingslaboratorium, beschikken we over de nodige medicijnen en hebben we artsen en verpleegkundigen in dienst met bijzondere deskundigheid in de zorg voor patiënten met stollingsziekten. Het hemofiliebehandelcentrum is gecertificeerd volgens de Nederlandse en Europese accreditatie-eisen.
Er zijn 3 gespecialiseerde behandelteams die op 2 locaties werken:
- Polikliniek Trombose en Hemostase in het LUMC
- Polikliniek Kindergeneeskunde in het LUMC Willem Alexander Kinderziekenhuis (WAKZ)
- Afdeling Hematologie in het Hagaziekenhuis
De verschillende behandelteams overleggen regelmatig met elkaar. Door de nauwe samenwerking tussen kinderartsen en internisten is er bovendien sprake van een optimale overgang van kinderzorg naar volwassenenzorg.
Om een goede diagnose te kunnen stellen, voeren wij een gesprek met u. Daarnaast zullen we bloed afnemen.
Afspraak maken voor (snel)diagnose hemofilie
Als uw huisarts of specialist vermoedt dat er sprake is van een stollingsstoornis, krijgt u een afspraak bij ons op de polikliniek. We sturen u per post de datum van de afspraak toe.
Wie komt u tegen en wat staat u te wachten?
Tijdens de afspraak voert u een gesprek met de hemofiliebehandelaar (internist of kinderarts) en/of hemofilieverpleegkundige. U bespreekt uw bloedingsproblemen en medicijnen. Ook doen we lichamelijk onderzoek, als dat nodig is.

Daarnaast vindt er een bloedonderzoek plaats. Hierbij letten we op het volgende:
De hoeveelheid rode bloedcellen, witte bloedcellen en bloedplaatjes
De tijd die uw bloed nodig heeft om te stollen (APTT en PT)
De hoeveelheid stollingsfactor VIII en/of IX in het bloed
DNA-diagnostiek (als dat nodig is)
Uitslag van het onderzoek
Ongeveer 4 weken na het bloedonderzoek (het wachten op de uitslag van eventuele DNA-diagnostiek duurt langer) krijgt u opnieuw een afspraak met de hemofiliebehandelaar en/of hemofilieverpleegkundige. Zij bespreken de uitslagen van het bloedonderzoek met u. Als daaruit blijkt dat u hemofilie heeft, stelt de arts samen met u een behandelplan op. U krijgt meer informatie over de werkwijze van het hemofiliebehandelcentrum en een pasje waarop staat dat u de ziekte heeft.
Wij informeren uw huisarts over de diagnose.
Welke behandelingen zijn er mogelijk?
De behandeling bestaat grotendeels uit het aanvullen van de ontbrekende stollingsfactoren. Hoe vaak u gecontroleerd moet worden, hangt af van de ernst van de ziekte en uw klachten. Daarnaast behandelen we u ook bij bloedingen, onderzoeken en operaties. We passen uw behandelplan zo nodig jaarlijks aan.
Welke behandelingen zijn er mogelijk?
Geneesmiddelen
Stollingsfactorconcentraat
Stollingsfactorconcentraat is een geneesmiddel dat fabrieksmatig geproduceerd wordt of gemaakt wordt uit het plasma van bloeddonoren. Het bevat stollingsfactor VIII of IX. U krijgt het concentraat toegediend via een infuus.
DDAVP/Desmopressine (Alleen bij hemofilie A)
DDAVP zorgt ervoor dat uw eigen Von Willebrandfactor en stollingsfactor VIII vrijkomen uit de wand van het bloedvat. Hiermee stijgt het gehalte in uw bloed ongeveer 2 tot 4 keer. Dit medicijn dienen we toe via een infuus of neusspray.
Patiënten reageren heel verschillend op DDAVP. Daarom testen we na de diagnose één keer eerst of het geneesmiddel voor u geschikt is. Het is belangrijk om op de dag dat u DDAVP krijgt niet meer dan 1,5 liter te drinken. Het medicijn kan er namelijk voor zorgen u vocht vasthoudt.
Tranexaminezuur
Wanneer er sprake is van niet al te ernstige bloedingen of van bloedingen tijdens een operatie, kunt u behandeld worden met tranexaminezuur. Dit zijn tabletten die ervoor zorgen dat het lichaam een bloedstolsel minder snel afbreekt.
Soorten behandelingen
Thuisbehandeling (bij ernstige hemofilie)
Bij patiënten met ernstige hemofilie is het percentage stollingsfactor zo laag dat er spontaan bloedingen kunnen ontstaan. Om dit te voorkomen, krijgen patiënten 2 tot 3 keer per week medicijnen via een infuus. Hiermee starten we al op jonge leeftijd. Zo worden bloedingen en schade aan gewrichten en spieren zo veel mogelijk te voorkomen. We leren patiënten en ouders van patiënten om zichzelf/hun kind te prikken, zodat zij de medicijnen thuis kunnen toedienen.
Behandeling bij bloedingen (on demand)
Bij bloedingen is het belangrijk om zo snel mogelijk te starten met de behandeling. Patiënten met ernstige hemofilie zullen dit vaak thuis doen volgens de aanwijzingen in het behandelplan. Patiënten met matig-ernstige of milde hemofilie komen naar het ziekenhuis. De hemofiliearts is 24 uur per dag oproepbaar. Patiënten krijgen eerst medicijnen en daarna doen we eventueel aanvullend onderzoek.
Behandeling bij operaties en onderzoeken
Bij operaties, trekken van tanden of kiezen bij de tandarts en sommige onderzoeken (zoals een darmonderzoek) is het belangrijk om het behandelcentrum te informeren. Vaak is het nodig om vooraf stollingsfactoren toe te dienen, zodat er geen nabloedingen ontstaan.
Remmers
Sommige patiënten maken remmers aan. Dit zijn antistoffen die de stollingsfactor onwerkzaam maken, waardoor het geven van stollingsfactorconcentraat niet meer zinvol is. Het risico op remmers is groter bij patiënten met hemofilie A dan bij patiënten met hemofilie B. Als de patiënt een bloeding heeft of een operatie moet ondergaan, geven we een ander geneesmiddel. Daarnaast krijgt de patiënt immuuntolerantie-inductietherapie (ITI) om te proberen de remmende antistof weer te laten verdwijnen. Deze behandeling bestaat er uit dat 3 tot 7 keer per week een hoge dosering stollingsfactor toegediend wordt.
Nieuwe behandelingen
Emicizumab (Alleen bij hemofilie A)
Dit geneesmiddel wordt gebruikt om spontane bloedingen te voorkomen. Het bootst de functie van factor VIII na en is ook werkzaam als er remmende antistoffen tegen factor VIII zijn die de factor VIII zelf onwerkzaam maken. We dienen dit medicijn één keer per week of eens per 2 of 4 weken onderhuids toe.
Gentherapie
Op dit moment wordt gentherapie alleen in studieverband toegepast. Bij deze behandeling krijgt de patiënt één keer een infuus met stukjes van een gen dat stollingsfactor VIII of IX maakt. Deze stukjes nestelen zich in de lever en produceren daar stollingsfactor VIII of IX.
Hoe kunt u zich op de behandeling voorbereiden?
Iedere patiënt beschikt over een SOS-kaartje. Daarnaast moet iedere patiënt bij een bloeding of verdenking op een bloeding contact opnemen met de hemofiliebehandelaar of hemofilieverpleegkundige.
Wat is de prognose?
Als de diagnose op tijd wordt gesteld en de behandeling op tijd wordt gestart, hebben patiënten met hemofilie een normale levensverwachting.
Meedoen aan wetenschappelijk onderzoek
Het LUMC is naast een centrum voor medische zorg ook een centrum voor wetenschappelijk onderzoek. Dat betekent dat we hier werken aan de hand van de laatste wetenschappelijke inzichten. U kunt gevraagd worden aan een wetenschappelijk onderzoek mee te doen. Deze onderzoeken kunnen zich bijvoorbeeld richten op de werking van bloedstolling, maar ook op het verbeteren van de zorg. Deelname aan wetenschappelijk onderzoek is altijd vrijwillig.
Hemofilie A en B zijn chronische ziektes waarbij het nodig is dat we u regelmatig controleren. Ook krijgt u begeleiding tijdens operaties en (de wens op) zwangerschap. U kunt altijd bij ons terecht als u vragen heeft. Het is ook bij milde hemofilie van belang om regelmatig contact te houden met het hemofiliebehandelcentrum.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
Begeleiding bij zwangerschapszorg
Moeder
Draagsters van hemofilie kunnen een lage hoeveelheid stollingsfactor VIII en IX hebben. Tijdens de zwangerschap stijgt de hoeveelheid stollingsfactoren. Rond 30 weken zwangerschap zullen we bloed prikken om te kijken hoe hoog deze waarde is. Als de waarde niet genoeg gestegen is, vragen we u om in het hemofiliebehandelcentrum, locatie LUMC, te bevallen. Tijdens en na de bevalling krijgt u medicijnen die het bloedverlies beperken.
Kind
Tijdens de zwangerschap wordt het geslacht van het kindje bepaald. Als het kind een jongetje is, wordt er met u besproken of u het verder wilt laten onderzoeken. Wanneer blijkt dat het jongetje hemofilie heeft, vragen wij u te bevallen in het Hemofiliebehandelcentrum, locatie LUMC.
Erfelijkheid
Hemofilie ontstaat door een verandering in het X-chromosoom. Mannen hebben maar 1 X-chromosoom. Hierdoor hebben mannen de ziekte. Vrouwen hebben echter 2 X-chromosomen, waardoor het gezonde X-chromosoom het effect van het aangedane X-chromosoom grotendeels opheft. Vrouwen worden draagsters genoemd.
Onderstaande figuren geven weer hoe hemofilie wordt overgedragen binnen de familie.
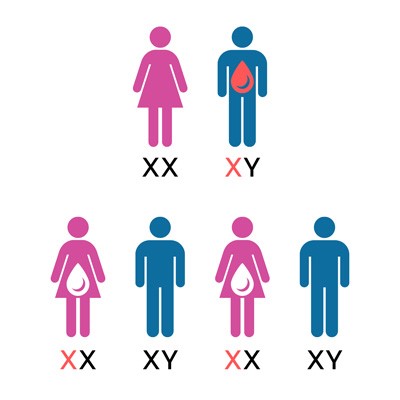
Figuur 1
In figuur 1 heeft de man hemofilie en is de vrouw gezond.
- Alle dochters zijn draagsters, omdat de man altijd het X-chromosoom doorgeeft aan een dochter
- Alle zonen zijn gezond (wat betreft hemofilie). Zij krijgen namelijk het Y-chromosoom van de man.
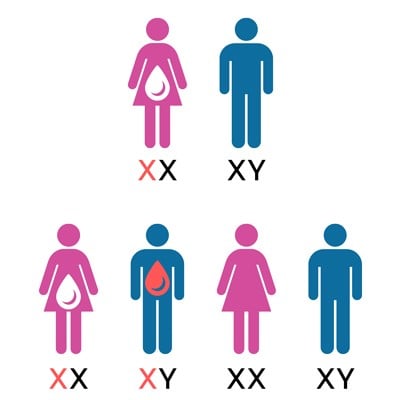
Figuur 2
In figuur 2 is de vrouw draagster van hemofilie en is de man gezond. De vrouw geeft 1 van de 2 X-chromosomen door. Hierdoor is er 50% kans dat een dochter draagster is en 50% kans dat een zoon hemofilie heeft.
Begeleiding bij operaties
Wanneer u wordt geopereerd, heeft u medicijnen nodig om het risico op een (na)bloeding zo klein mogelijk te houden. We maken een plan waarin staat welke medicijnen u rondom de ingreep krijgt en of we uw bloed moeten controleren. Tijdens de opname loopt de hemofilieverpleegkundige of hemofiliearts regelmatig bij u langs om te kijken hoe het gaat. Zo zorgen we ervoor dat alles goed verloopt.
Multidisciplinair spreekuur gewrichtsklachten
Door bloedingen in gewrichten en spieren (voornamelijk bij ernstige hemofilie) kunnen er klachten van het bewegingsapparaat ontstaan. Maandelijks is er een speciaal spreekuur voor patiënten met gewrichtsklachten. U komt dan bij de hemofiliearts en hemofilieverpleegkundige, fysiotherapeut, orthopeed en revalidatiearts. Tijdens uw bezoek maken de zorgverleners samen met u een plan van aanpak.
Waar moet u op letten na uw behandeling?
Waar moet u op letten na uw behandeling?
Algemene aandachtspunten
- Gebruik geen aspirine of NSAID’s (onder andere diclofenac, ibuprofen) zonder overleg met de arts.
- Bij (matig-)ernstige hemofilie mag u geen injecties krijgen in de spier (zoals vaccinaties).
- Zoek bij vakanties op waar dichtstbijzijnde hemofiliecentrum is. Dit kan via de website van het WFH.
Bloedingen
Bij vermoedens van (verergering van) een bloeding, vragen we u zo snel mogelijk contact op te nemen met het hemofiliebehandelcentrum.
Noodgevallen
Neem direct contact op bij:
- Ernstige bloeduitstortingen
- Gewrichts- of spierbloeding
- Bloedverlies via urine of ontlasting
- Val op het hoofd
- Wonden en botbreuken
- Zwarte, kleverige ontlasting
- Symptomen direct na toediening stollingsfactoren, zoals kortademigheid en pijn op de borst
Contact bij problemen na uw behandeling
Neem als u nog vragen heeft of bij een bloeding contact op met de locatie waar u onder controle bent.
Volwassen patiënten
LUMC Leiden
- Tijdens kantooruren:
- Hemofilieverpleegkundige via telefoonnummer 071-529 63 72
Polikliniek Trombose en Hemostase via telefoonnummer 071-526 18 50 van maandag t/m vrijdag tussen 9.00-12.00 uur.
- Buiten bovengenoemde kantooruren:
- Vraag naar de dienstdoende hemostase-arts via het algemene telefoonnummer van het LUMC: 071-5269111.
Hagaziekenhuis Den Haag
- Tijdens kantooruren:
Hemofilieverpleegkundige via telefoonnummer 070-210 26 20
- Polisecretariaat Hematologie via telefoonnummer 070-210 25 56
Algemeen telefoonnummer Hagaziekenhuis: 070-210 10 10
- Buiten kantooruren:
Afdeling Hematologie via telefoonnummer 070-210 26 64
Kinderen
LUMC-Willem Alexander Kinderziekenhuis
- Tijdens kantooruren:
Afdeling Ambulante Zorg via telefoonnummer 071-526 28 11
- Buiten kantooruren:
Vraag naar de dienstdoende kinderarts via het algemene telefoonnummer van het LUMC: 071-526 91 11
Behandelteam
Op alle locaties zijn gespecialiseerde zorgverleners aanwezig. Naast de hemofiliebehandelaars en hemofilieverpleegkundigen zijn fysiotherapeuten, orthopedisch chirurgen, revalidatieartsen, internisten, kinderartsen, verloskundigen, kaakchirurgen, klinisch genetici, apothekers, (kinder)psychologen en maatschappelijk werkers beschikbaar om waar nodig zorg te verlenen.

Prof. dr. H.C.J. Eikenboom
Internist (LUMC)

Dr. P.L. den Exter
Internist (LUMC)

Dr. J.L.H. Kerkhoffs
Internist (Haga)

Prof. dr. F.A. Klok
Internist (LUMC)

Dr. P.F. Ypma
Internist (Haga)

Mw. M. Lorsheijd
Verpleegkundige (Haga)

Mw. H.C. Nagtegaal
Physician Assistant (LUMC)

Mw. V.C. Slootweg
Verpleegkundig specialist (LUMC)

Dr. A.B. Mohseny
Kinderarts (LUMC)

Dr. F.J.W. Smiers
Kinderarts (LUMC)

Mw. J. Timmermans
Verpleegkundig specialist in opleiding (LUMC)
Er vindt regelmatig multidisciplinair overleg plaats tussen de verschillende artsen en verpleegkundigen bij de behandeling van patiënten met stollingsziekten betrokken zijn. Zo stemmen we het beleid af en bespreken we individuele patiënten. Bij operaties vindt opname plaats op een van de chirurgische afdelingen. Tijdens een opname wordt de stollingsbehandeling verzorgd vanuit het behandelcentrum.
Aan welke studies kan je meedoen?
Er lopen momenteel onderzoeken die als doel hebben een beter inzicht te krijgen in de symptomen van bloedingsziekten; de invloed van de ziekte op het dagelijks leven van de patiënt in kaart te brengen en de behandeling van bloedingen en begeleiding rondom bevallingen te verbeteren. Ook doet het hemofiliebehandelcentrum mee aan onderzoeken voor het testen van nieuwe medicijnen.
Daarnaast doen we in het laboratorium verschillende onderzoeken om de mechanismen van de bloedstolling verder te ontrafelen en nieuwe behandelmethoden te ontwikkelen.
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op of volg de links voor aanvullende informatie.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Patiënt verwijzen
Informatie voor artsen en instellingen die patiënten naar het LUMC willen verwijzen.
Contactgegevens van betrokken poliklinieken
LUMC – Volwassenen
- Poli op B2, routenummer 25
- Telefoonnummer polikliniek Hemostase en Trombose: 071-526 18 50
- Telefoonnummer hemofilieverpleegkundige: 071-529 63 72
LUMC – Willem Alexander Kinderziekenhuis
- Poli op H3, routenummer 486
- Telefoonnummer polikliniek Kindergeneeskunde: 071-526 28 11
- Telefoonnummer hemofilieverpleegkundige: 071-529 99 29
Hagaziekenhuis
- Poli op E.04
- Telefoonnummer polikliniek Hematologie: 070-210 25 56
- Telefoonnummer hemofilieverpleegkundige: 070-210 26 20