Prostaatkanker
Deze informatie is opgesteld door de afdeling(en) Endocrinologie.
Wat is Prostaatkanker?
Prostaatkanker is in Nederland de meest voorkomende vorm van kanker bij mannen. Sinds de introductie van het Prostaat Specifiek Antigeen (PSA) kan prostaatkanker in een vroeger stadium worden ontdekt en daardoor is het aantal diagnoses de laatste jaren gestegen. In Nederland wordt per jaar bij 8.000 à 9.000 mannen prostaatkanker vastgesteld. Ruim 70% van hen is 65 jaar of ouder. Prostaatkanker is dus vooral een ziekte van oudere mannen, hoewel het steeds vaker op jongere leeftijd wordt vastgesteld door vroegdiagnostiek.
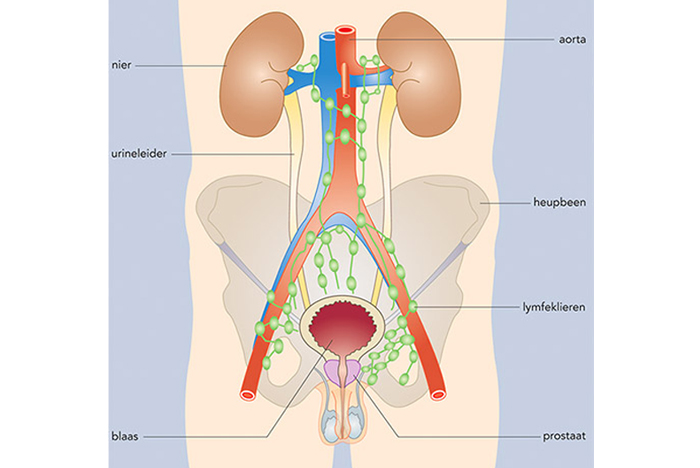
Prostaatkanker is meestal een langzaam groeiende vorm van kanker, waarbij uitzaaiingen pas in een laat stadium van de ziekte ontstaan. Afhankelijk van onder andere het stadium en de aard van de ziekte zijn er verschillende behandelmogelijkheden, die allemaal door het LUMC worden aangeboden. Sinds 2018 werkt het LUMC samen met 6 andere ziekenhuizen in het Anser prostaatcentrum, om zorg voor mannen met prostaatkanker optimaal te kunnen verlenen.
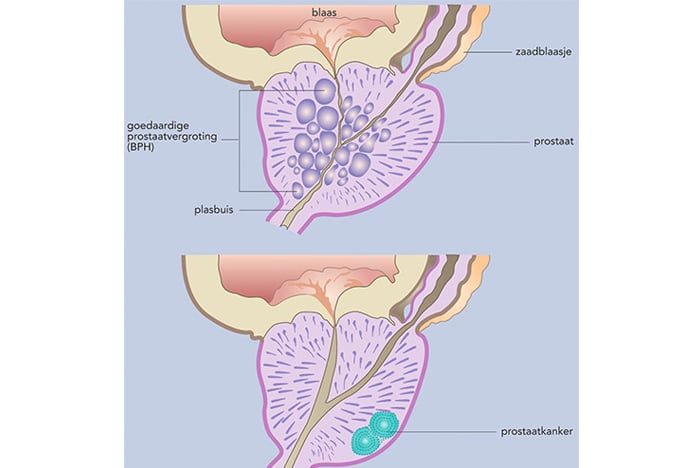
Verschijnselen
Prostaatkanker geeft in het begin meestal geen klachten. Soms wordt de ziekte helemaal niet opgemerkt (dit is vaak het geval bij zeer oude mannen, die uiteindelijk om een andere reden overlijden) en soms wordt de ziekte pas opgemerkt als er uitzaaiingen in het lichaam zijn. Uitzaaiingen ontstaan vooral in het bekken en de onderste ruggenwervels. Deze kunnen pijnklachten veroorzaken. Vaak komen ook plasklachten voor, maar deze klachten horen niet typisch bij de ziekte.
Waarom u bij ons in goede handen bent
Ieder jaar wordt bij meer dan 10.000 Nederlandse mannen prostaatkanker vastgesteld. Het grootste deel is ouder dan 65 jaar, maar ook bij jongere mannen komt deze vorm van kanker voor. Binnen het LUMC werken specialisten van verschillende afdelingen samen om tot een goed onderbouwde diagnose en een optimaal behandelplan te komen. Juist dankzij die samenwerking tussen specialisten uit verschillende disciplines kunnen we de beste zorg bij prostaatkanker bieden.
Het LUMC neemt deel aan het Anser Prostaatcentrum. Binnen het netwerk delen we alle kennis én verrichten we gezamenlijk wetenschappelijk onderzoek op het gebied van prostaatkankerzorg. Dankzij de samenwerking binnen Anser kunnen we u de best mogelijke zorg volgens de hoogste kwaliteitsnormen bieden.
Sneldiagnose prostaatkanker
Sinds 2012 biedt het LUMC sneldiagnose aan voor een groot aantal kankersoorten, waaronder prostaatkanker. Zo kunnen wij u zo snel mogelijk laten weten of u kanker hebt, en welke behandelingen mogelijk zijn. Het LUMC is een van de weinige centra in Nederland waar sneldiagnose voor prostaatkanker mogelijk is. Jaarlijks starten wij met de behandeling van 180 tot 200 nieuwe prostaatkankerpatiënten.
Wetenschappelijk onderzoek naar prostaatkanker
Het LUMC is niet alleen een centrum van zorg, maar ook een onderzoekscentrum. Aan de hand van wetenschappelijk onderzoek proberen we mannen met prostaatkanker steeds beter te helpen. Zo doen we onderzoek naar betere onderzoeksmethoden en behandelingen van prostaatkanker. Ook onderzoeken we de gevolgen van de oncologische behandeling. Dit onderzoek wordt voor een belangrijk deel in het laboratorium verricht in samenwerking met andere Nederlandse en Europese centra. Daarnaast doen wij patiëntgebonden onderzoek. Resultaten uit het laboratorium worden gebruikt bij de behandeling van patiënten.
Clinical trials
Als onderzoekscentrum testen we de nieuwste geneesmiddelen. Als de standaardmedicijnen bij u onvoldoende werken, heeft een experimenteel middel mogelijk (meer) effect. Deze middelen worden in het LUMC in studieverband aangeboden. Als uw situatie zich hiervoor leent en u voldoet aan de criteria, kunt u meedoen met deze zogeheten clinical trials.
U kunt uw arts hiernaar vragen, maar het behandelteam zal ook zelf alle behandelmogelijkheden uitgebreid met u bespreken.
Steun ons onderzoek naar prostaatkanker
De afdeling Urologie van het LUMC zoekt naar nieuwe manieren om prostaatkanker effectief te behandelen en de kwaliteit van leven van patiënten te verbeteren. Met ons onderzoek 'Prostaatschoon' onderzoeken we een behandeling waarmee kwaadaardige kankercellen geen kans krijgen om te groeien en toekomstige behandelingen nog effectiever worden. Helpt u ons bij deze schone taak? Steunt u ons onderzoek naar prostaatkanker?
Als er een vermoeden bestaat dat u prostaatkanker hebt, kunt u bij het LUMC terecht voor sneldiagnose. We streven ernaar dat u binnen een week na een verwijzing bij een van onze specialisten terecht kunt. En ook een eventueel vervolgonderzoek en de uitslag volgen zo snel mogelijk.
Afspraak maken voor sneldiagnose prostaatkanker
Uw huisarts of specialist kan op basis van het vermoeden op prostaatkanker, een verwijsbrief insturen voor sneldiagnose. Bijvoorbeeld vanwege afwijkingen bij rectaal onderzoek en afwijkingen in het bloed. Op de dag van de afspraak kunt u zich melden aan de balie van de polikliniek Urologie van het LUMC, route 586.
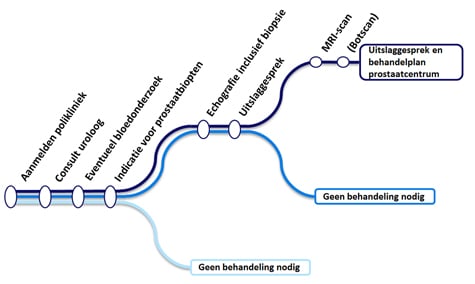
Wie komt u tegen en wat kunt u verwachten?
De uroloog is uw behandelend arts, maar de sneldiagnose van prostaatkanker gebeurt door een multidisciplinair team dat voor u klaar staat. Dit team bestaat naast urologen uit verpleegkundigen, radiotherapeuten, radiologen en een medisch secretariaat. Tijdens het consult kunt u het volgende verwachten:
De uroloog vraagt naar uw klachten en uw medicijngebruik.
- U krijgt een lichamelijk onderzoek. Hierbij wordt altijd (nogmaals) een rectaal toucher gedaan. Dit houdt in dat de uroloog met zijn vinger via de endeldarm (anus) voelt of de prostaat afwijkingen vertoont. Het uitvoeren van het algemeen lichamelijk onderzoek en het rectaal toucher duurt ongeveer 15 minuten.
- Uw bloed wordt onderzocht op de hoeveelheid prostaatspecifiek antigeen (PSA). PSA is een eiwit dat bij iedere man in de prostaat aanwezig is. Een verhoogde hoeveelheid PSA kan wijzen op prostaatkanker, maar dat hoeft niet.
Vervolgonderzoek
Op basis van het eerste consult beslissen we of het nodig is om verder onderzoek te verrichten. We streven ernaar dat u binnen een week een afspraak voor een vervolgonderzoek krijgt. Tijdens dit vervolgonderzoek kunt u het volgende verwachten: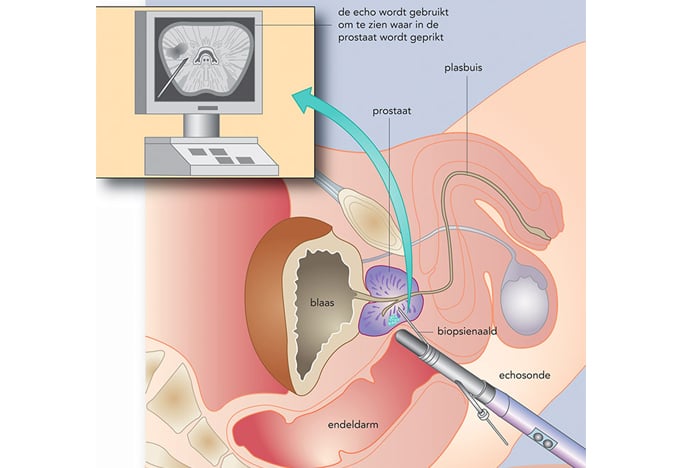
- Inwendig echografisch onderzoek. Een inwendig echografisch onderzoek brengt de prostaat en de omgeving ervan in beeld. De uroloog kan de prostaat nauwkeurig meten en de inwendige vorm goed bekijken. Eventuele afwijkingen worden zichtbaar. De uitslag van de echo krijgt u direct.
- Biopsie. Meestal is het nodig om tijdens de echografie een biopsie te doen. Hierbij haalt de uroloog verschillende stukjes weefsel uit de prostaat weg om deze microscopisch te laten onderzoeken. Zo kan hij of zij de definitieve diagnose stellen. De echo en biopsie duren samen ongeveer 20-30 minuten. De biopten worden in het laboratorium onderzocht. De uitslag krijgt u na 1-2 weken op de poli.
- Bevatten de biopten kankercellen? Dan stellen we met een MRI-scan van de prostaat nauwkeurig vast hoe ver een kwaadaardige prostaattumor zich heeft uitgebreid. De uitslag van de MRI krijgt u na ongeveer een week op de poli.
- Soms is er een vermoeden van uitzaaiingen in de botten. Dan krijgt u een botscan of op indicatie een PSMA scan. Voor dit onderzoek krijgt u een kleine hoeveelheid radioactieve stof toegediend. Deze stof wordt via het bloed in de aangetaste botten in een veel hogere mate opgenomen dan in de gezonde delen van het skelet. Zo kunnen we nauwkeurig vaststellen of er uitzaaiingen zijn, en zo ja, waar deze zich precies bevinden. Het onderzoek duurt in totaal ongeveer 4 uur (inclusief wachttijd). De radioactieve stof is niet gevaarlijk en plast u gewoon weer uit. De uitslag van de scan krijgt u na ongeveer een week op de poli.
- Soms is het nodig lymfeklieren operatief te verwijderen, om vast te stellen of er uitzaaiingen in zitten. Als deze operatie gedaan moet worden, wordt u één dag en nacht opgenomen in het ziekenhuis.
Welke behandelingen zijn er mogelijk?
Als bij u prostaatkanker is vastgesteld, dan zoeken wij voor u naar een behandeling op maat. Artsen met verschillende specialisaties werken samen om zo tot een optimaal behandelplan te komen. Behandelkeuzes maken we altijd in overleg met u, ook omdat de behandeling ingrijpend kan zijn.
Overleg tussen patiënt en arts
Welke behandeling voor u het beste is hangt af van de aard en het stadium van de ziekte. Uw leeftijd en conditie spelen ook een rol. Uw uroloog en radiotherapeut bespreken samen met u, eventueel na overleg met een medisch oncoloog, wat voor u de meest geschikte behandeling is. Dit gebeurt tijdens een speciaal spreekuur op het LUMC Prostaatcentrum. U krijgt altijd inzicht in de afwegingen die bij de behandelkeuze een rol spelen.
Welke behandelingen zijn er?
Er zijn verschillende manieren waarop we prostaatkanker kunnen bestrijden. Bijvoorbeeld via een operatie of bestraling. En soms is de beste keuze juist om niet te handelen. Want een behandeling is niet in alle gevallen noodzakelijk.
Video: Behandeling prostaatkanker in het LUMC
Waakzaam wachten
Ons behandelteam kan, in overleg met u, besluiten om u (nog) niet actief te behandelen. Dit heet waakzaam wachten. Hier wordt vaak voor gekozen als de prostaattumor niet of nauwelijks groeit en als u verder geen klachten hebt. U blijft wel onder controle en komt elke 3 tot 6 maanden terug voor een lichamelijk onderzoek en een bloedtest.
Na een jaar verrichten we altijd een nieuwe biopsie (onderzoek van prostaatweefsel) of maken we een MRI-scan. Ook als de controles goed zijn. Zo zijn we er zeker van dat de ziekte niet een agressiever karakter heeft gekregen. Als de ziekte langere tijd stabiel blijft, kan het aantal controlemomenten afnemen. U kunt voor alle controles in het LUMC terecht, maar u kunt er ook voor kiezen om de controles te laten doen in een ziekenhuis bij u in de buurt.
Behandelingen gericht op genezing
Is besloten om de prostaatkanker wel te behandelen, dan zijn in het LUMC de volgende behandelingen mogelijk die zijn gericht op genezing van de prostaatkanker:
Kijkoperatie
Tijdens een kijkoperatie (laparoscopische radicale prostatectomie) verwijdert de uroloog de hele prostaat met de zaadblaasjes. Deze operatie wordt uitgevoerd als de tumor zich uitsluitend in de prostaat bevindt en er dus geen uitzaaiingen zijn. De ingreep vindt plaats onder algehele narcose en duurt meestal een paar uur. Meestal kunt u de volgende dag al naar huis.
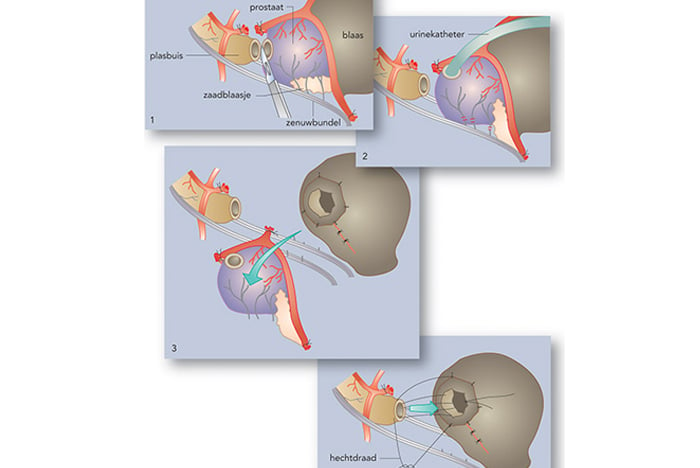
Omdat het LUMC is aangesloten bij het Anser Prostaatcentrum wordt de operatie uitgevoerd in het Maasstad ziekenhuis in Rotterdam. In deze kliniek werken de meest ervaren operateurs vanuit het Anser Prostaatcentrum samen. In de kliniek worden jaarlijks honderden operaties uitgevoerd. Voor de nazorg kunt u weer terecht in het LUMC.
Uitwendige bestraling
U wordt een aantal weken lang, 5 dagen per week, van buitenaf bestraald. Een bestralingssessie duurt enkele minuten en is pijnloos. Mannen met prostaatkanker worden meestal 20-35 keer bestraald. Vanaf begin februari 2020 is een korter schema met 5 bestralingen mogelijk, maar dat hangt af van de individuele situatie. De radiotherapeut zal u daarover informeren. De radiotherapeuten in het LUMC gebruiken 'goudmarkers' om de bestraling zo nauwkeurig mogelijk te kunnen toedienen. Dit zijn kleine gouden staafjes die voorafgaand aan de bestraling door de uroloog in de prostaat worden ingebracht. De goudmakers blijven altijd in de prostaat zitten. Dit heeft geen nadelige gevolgen. Met een CT-scan of MRI-scan wordt precies bepaald waar en hoe de straling gericht moet zijn. Als hulpmiddel worden ook nog (niet permanente) markeringen op de huid aangebracht.
Tijdelijke behandeling met hormonen
Bestraling wordt soms gecombineerd met een tijdelijke hormoonbehandeling. U kunt deze behandeling krijgen als de tumorcellen door het prostaatkapsel heen groeien. De tumorcellen zijn dan nog niet uitgezaaid. De hormoonbehandeling kan de groei van de tumorcellen remmen en ze gevoeliger maken voor bestraling.
Inwendige bestraling (brachytherapie)
De bestraling gebeurt van binnenuit door middel van een aantal jodiumzaadjes die onder algehele narcose worden ingebracht. Deze jodiumzaadjes zijn kleine radioactieve bronnetjes die zeer lokaal straling afgeven en de tumorcellen ter plekke vernietigen. Het voordeel daarvan is dat er zo min mogelijk van het omliggende gezonde weefsel beschadigd raakt.
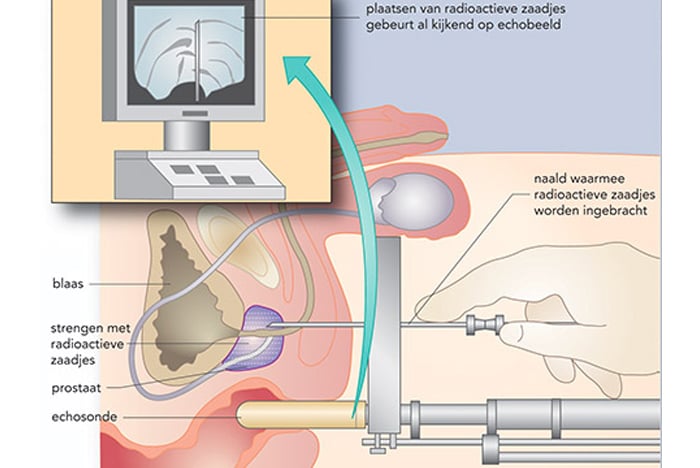
De sterkte van de straling neemt geleidelijk af. De zaadjes blijven altijd in de prostaat zitten, maar dit heeft geen nadelige gevolgen. De ingreep vindt plaats in dagopname en duurt ongeveer 1,5 uur.
Behandeling bij uitzaaiing
Als de tumorcellen zich verspreid hebben naar lymfeklieren of het skelet, is een ander type behandeling nodig. In het LUMC is dan het volgende mogelijk:
Permanente behandeling met hormonen om de tumorcellen te onderdrukken.
- Andere medicatie: als een behandeling met hormonen niet meer werkt en bestraling niet geschikt is, kan de uroloog u doorverwijzen naar de medisch oncoloog. U krijgt dan andere medicijnen voorgeschreven. Deze medicijnen, bijvoorbeeld docetaxel, remmen of doden de tumorcellen.
- Ondersteunende behandeling: bij prostaatkanker in een vergevorderd stadium zijn er vaak uitzaaiingen naar de botten. Dit kan pijn veroorzaken. Uw uroloog kan medicijnen voorschrijven om deze pijn te verzachten.
Hoe kunt u zich op de behandeling voorbereiden?
Alle onderdelen van de behandeling kunnen ingrijpend zijn. Daarom is het goed als u zich oriënteert. Wat houdt de ziekte in? Wat zijn de behandelmogelijkheden? U kunt erover lezen en praten met uw familie en vrienden. Vragen kunt u altijd stellen in het gesprek met uw behandelaar. Of u kunt bellen met de polikliniek Urologie, tel. 071 - 526 23 04.
Wat is de prognose?
Bij prostaatkanker is moeilijk vast te stellen of iemand echt genezen is. Ook na een behandeling die gericht is op genezing, kan de ziekte terugkomen. Als de ziekte terugkomt is dat meestal binnen vijf jaar. Het percentage van de patiënten dat vijf jaar na het stellen van de diagnose nog in leven is, is in de loop der jaren verbeterd. Van alle mannen met prostaatkanker is dit nu ongeveer 80%.
De overlevingspercentages verschillen van patiënt tot patiënt. Als er geen uitzaaiingen zijn bij het vaststellen van de ziekte, is de vijfjaarsoverleving hoger dan 80%. Als iemand wel uitzaaiingen heeft, is dit percentage lager. Vaak kan de ziekte lange tijd tot staan worden gebracht. De lengte van die periode is vooral afhankelijk van de uitgebreidheid van de ziekte. In sommige gevallen gaat het om maanden, in andere om jaren.
Wat zijn de risico's, bijwerkingen of complicaties?
De behandeling van prostaatkanker brengt een aantal risico’s met zich mee. De meest voorkomende bijwerkingen van een operatie en bestraling aan de prostaat zijn plasklachten, incontinentie en impotentie. Deze bijwerkingen zijn het gevolg van beschadigingen die bij de ingreep ontstaan. Ze zijn voor een deel onvermijdbaar. Het is slecht te voorspellen van welke bijwerkingen u last kunt krijgen. Uw arts zal steeds uitgebreid met u bespreken wat u eventueel kunt verwachten en wat er aan gedaan kan worden.
Meedoen aan wetenschappelijk onderzoek
Het LUMC is niet alleen een centrum van geavanceerde medische zorg, maar ook van geavanceerd medisch onderzoek. Ook naar prostaatkanker doen wij regelmatig wetenschappelijk onderzoek. Als patiënt kunt u vrijwillig hieraan deelnemen. Uw uroloog vraagt u mogelijk om mee te doen. Tijdens het spreekuur beoordeelt hij of zij dan of u voldoet aan de voorwaarden. U krijgt een informatiefolder mee en een toestemmingsformulier.
Kennis over prostaatkanker kan alleen maar groeien als patiënten deelnemen aan onderzoek. Het LUMC stelt het zeer op prijs als u hiertoe bereid bent.
Na uw behandeling voor prostaatkanker kunt u te maken krijgen met verschillende vormen van nazorg. Dit is afhankelijk van het type behandeling dat u hebt ondergaan.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
Het krijgen van kanker en het ondergaan van een behandeling kan ingrijpend zijn. De oncologische maatschappelijk werkers van het LUMC kunnen u helpen zaken rondom de ziekte en behandeling te verwerken.
Plasklachten en/of urine verlies kunnen problemen geven na een behandeling van prostaatkanker. De uroloog in het LUMC kan u behandeling geven voor deze problemen. Naast medicijnen voeren we ook verschillende operaties uit om het urineverlies door drukverhoging (stress urine incontinentie) te verhelpen.
Onder andere een Advance XP male sling, Virtue male sling en een AMS800 sfincterprothese (zie ook Urine incontinentie bij mannen).
Seksuele problemen en erectiestoornissen kunnen ook voorkomen na behandeling van prostaatkanker. Praat hierover met uw behandelaar. Bij wens tot behandeling kunt u in gesprek gaan op de polikliniek urologie. (zie verder erectiestoornissen).
Na een operatie
Na een operatie blijft u onder controle op de polikliniek. U ziet de uroloog zo vaak als nodig is. Hij of zij kan een beroep doen op bijvoorbeeld een incontinentieverpleegkundige en een bekkenfysiotherapeut. U kunt ook op controle gaan in het ziekenhuis dat u naar ons verwezen heeft.
Na inwendige bestraling (brachytherapie)
Als er bij u jodiumzaadjes zijn ingebracht dan komt u een maand later terug voor controle van de implantatie. De radiotherapeut maakt een röntgenfoto en een CT-scan om de implantatie te controleren. In de meeste gevallen bezoekt u daarna eenmaal per 3 maanden de polikliniek. Als alles goed gaat, wordt het aantal controles vanaf 1 jaar na behandeling geleidelijk minder. Bij iedere controle wordt gewoonlijk de hoeveelheid prostaatspecifiek antigeen (PSA) in uw bloed bepaald.
Na uitwendige bestraling
Na uitwendige bestraling krijgt u een oproep voor een controleafspraak bij afwisselend de uroloog en de radiotherapeut in het LUMC. Dit is gewoonlijk 3 tot 6 weken na de laatste bestraling. Op dat moment zijn de acute bijwerkingen van de bestraling meestal grotendeels voorbij. Uw radiotherapeut bekijkt samen met de uroloog wat het effect van de behandeling is. Zij vragen of u last hebt van bijwerkingen en bespreken met u het plan voor verdere controles. Gewoonlijk komt u hierna iedere 3 maanden op de polikliniek voor controle. Als alles goed gaat, wordt het aantal controles vanaf 1 jaar na behandeling geleidelijk minder. Bij iedere controle meten we gewoonlijk de hoeveelheid prostaatspecifiek antigeen (PSA) in uw bloed.
Na behandeling met medicijnen of hormonen
Bent u behandeld met medicijnen of hormonen, dan blijft u onder controle in het LUMC. U wordt zo vaak als nodig gezien door de medisch oncoloog of de uroloog.
Waar moet u op letten na uw behandeling?
Een behandeling voor prostaatkanker brengt bijwerkingen met zich mee. Sommige verwacht, andere onverwacht. Let goed op bijwerkingen en bespreek ze met uw arts. Ook is het goed als u alert bent op zaken als pijn, koorts en zwellingen. Mochten deze zaken zich voordoen, dan kunt u dit aangeven bij nacontroles, of eerder als ze urgent zijn. Bel dan met:
- de polikliniek Urologie (indien u een prostatectomie of brachytherapie hebt ondergaan): 071 - 526 23 04 (maandag t/m donderdag bereikbaar van 8.00-12.30 uur en 13.30-15.00 uur, vrijdag van 8.00-11.30 uur);
- de polikliniek Radiotherapie (bij brachytherapie of een uitwendige bestraling): 071 - 526 19 90 (dagelijks van 8.30-15.00 uur).
Behandelteam
De uroloog is uw regievoerend arts. Bij het onderzoek en de behandeling werkt hij samen met een uitgebreid team van specialisten en verpleegkundigen. Zo kunt u te maken krijgen met een radiotherapeut, een medisch oncoloog en gespecialiseerde verpleegkundigen. Ook kunt u altijd terecht bij een van onze maatschappelijk werkers.

Dr. R.F.M. Bevers
Uroloog

Dr. H.W. Elzevier
Uroloog

Drs. E.J. van Gennep
Uroloog

Prof. dr. R.C.M. Pelger
Uroloog
Afdelingshoofd Urologie

Drs. W.C.G. Zonneveld
Uroloog

Drs. R. Altink-Kleijne
Radiotherapeut-oncoloog

Prof. A.J. Gelderblom
Oncoloog

Drs. S.A.C. Luelmo
Klinisch oncoloog

Prof. dr. S. Osanto
Klinisch oncoloog

Drs. E.J.F. van Reij
Radiotherapeut-oncoloog

Drs. L. Bakri
Radiotherapeut-Oncoloog

Dr. S.E. Rademakers
Radiotherapeut-Oncoloog
Dr. M. Donker
Radiotherapeut-Oncoloog
Aan welke studies kan je meedoen?
Op dit moment lopen er verschillende onderzoeken naar prostaatkanker in het LUMC. We doen onderzoek naar de problemen die kunnen ontstaan na een prostaatoperatie en naar botontkalking bij tijdelijke of permanente hormoonbehandeling. Daarnaast doen we samen met de Universiteit van Tilburg onderzoek naar een interactieve keuzehulp voor patiënten met prostaatkanker.
Steun ons onderzoek
Het onderzoek dat de afdeling Urologie doet naar prostaatkanker kost veel geld. Een deel daarvan kan het LUMC zelf bijdragen, maar voor een groot deel zijn we afhankelijk van fondsen en giften. Om onderzoek te kunnen blijven doen vragen wij uw financiële ondersteuning.
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op of volg de links voor aanvullende informatie.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Patiënt verwijzen
Informatie voor artsen en instellingen die patiënten naar het LUMC willen verwijzen.
Contactgegevens voor patiënten
- Polikliniek Urologie: 071 - 526 23 04
- Polikliniek Radiotherapie: 071 - 526 19 90