Baarmoederkanker
Deze informatie is opgesteld door de afdeling Gynaecologie.
Wat is Baarmoederkanker?
Baarmoederkanker is een kwaadaardig gezwel van het baarmoederslijmvlies, de binnenbekleding van de baarmoederholte. De medische term is endometriumcarcinoom. Baarmoederkanker komt meestal voor bij vrouwen die in de overgang zijn.
Verschijnselen
Het belangrijkste symptoom van baarmoederkanker is vaginaal bloedverlies. Omdat baarmoederkanker meestal voorkomt bij vrouwen na de overgang wordt dit bloedverlies vaak snel opgemerkt. Gelukkig hebben de meeste vrouwen met bloedverlies na de overgang geen baarmoederkanker.
Oorzaak
Over het ontstaan van baarmoederkanker is nog weinig bekend. Er bestaat een erfelijke vorm, die voorkomt bij vrouwen met het Lynch Syndroom. Vrouwen die geen kinderen hebben gekregen, laat in de overgang komen en vrouwen met overgewicht hebben een verhoogd risico. Ook het gebruik van het medicijn Tamoxifen is een risicofactor.
Waarom u bij ons in goede handen bent
Ons team heeft veel ervaring met de behandeling van baarmoederkanker. Zo zijn we experts op het gebied van radiotherapie na de operatie. En lopen we voorop in de baarmoeder besparende behandeling van baarmoederkanker. In 2015 heeft het ministerie van Volksgezondheid, Welzijn en Sport het LUMC voorlopig erkend als expertisecentrum voor baarmoederkanker. Dat betekent dat u in Leiden de beste zorg krijgt bij deze vorm van kanker.

Multidisciplinair team
Patiënten met baarmoederkanker worden in het LUMC behandeld door een multidisciplinair team. De gynaecoloog-oncoloog is als hoofdbehandelaar uw vaste aanspreekpunt. Hij of zij werkt samen met verschillende specialisten. Samen zoeken zij naar een behandeling die op uw situatie is afgestemd.
Onderzoek
Het LUMC is niet alleen een centrum van zorg, maar ook van onderzoek. We doen veel wetenschappelijk onderzoek naar baarmoederkanker. We coördineren het internationale onderzoek naar het effect van radiotherapie bij baarmoederkanker. Ook doen we onderzoek naar het ontstaan van baarmoederkanker, de kwaliteit van leven na de behandeling en naar de baarmoeder besparende behandeling van baarmoederkanker. Aan sommige onderzoeken kunt u ook zelf meedoen.
Baarmoederkanker wordt bijna altijd ontdekt omdat er vaginaal bloedverlies is na de overgang. Gelukkig hebben de meeste vrouwen met bloedverlies na de overgang niet daadwerkelijk baarmoederkanker.
Afspraak maken voor diagnose baarmoederkanker
Als u bloedverlies heeft na de overgang, kan uw huisarts u doorverwijzen voor een afspraak. U belt zelf met de polikliniek Gynaecologie: 071 - 526 28 70. De polikliniek is iedere werkdag bereikbaar tussen 8.30 en 17.00. U krijgt meteen te horen wanneer u kunt komen; meestal al de volgende dag. Ook maken we een afspraak voor het bespreken van de uitslag.
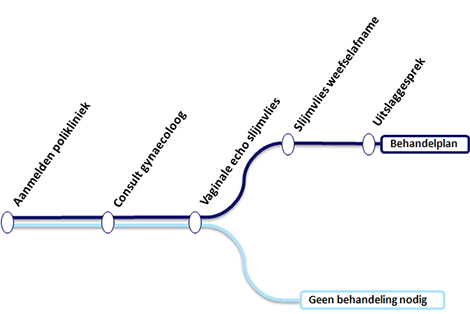
Op de afgesproken dag kunt u zich melden aan de balie van de polikliniek Gynaecologie op H3-P (routenummer 485) van het LUMC. Is het uw eerste keer in het LUMC? Vergeet u dan niet om eerst langs de Centrale Inschrijfbalie te gaan, achterin de aankomsthal op de begane grond.
Wie komt u tegen en wat staat u te wachten?
Op de dag van uw eerste afspraak heeft u een uitgebreid consult met een gespecialiseerde gynaecoloog-oncoloog. We nemen alle tijd om uw situatie te bespreken en nemen uw medicijngebruik door. Tijdens het onderzoek is er mogelijk een verpleegkunde aanwezig om te assisteren. Ook kan er een gynaecoloog in opleiding aanwezig zijn. Als u dat liever niet wilt, kunt u dat altijd aangeven.
Het onderzoek
Het vervolgonderzoek begint met een echo via de vagina. De gynaecoloog-oncoloog bekijkt de baarmoeder en de eierstokken. Blijkt het baarmoederslijmvlies verdikt te zijn, dan nemen we een biopt van het slijmvlies (een mini-curettage). Een gespecialiseerde patholoog onderzoekt het weefsel. Zo kunnen we vaststellen om wat voor afwijkend weefsel het gaat.
Een vaginale echo duurt ongeveer 5 minuten en is niet pijnlijk. Als het nodig is een mini-curettage te verrichten kan dat meestal meteen aansluitend. We brengen dan eerst een speculum (eendenbek) in uw vagina in, waarna we met een dun buisje wat baarmoederslijmvlies opzuigen. Veel vrouwen krijgen door dit onderzoek kramp in de baarmoeder. U kunt zich hierop voorbereiden door een uur voor de afspraak een pijnstiller te nemen.
Afhankelijk van de uitslagen kan het nog nodig zijn om de baarmoeder van binnen te bekijken (met behulp van een zogenaamde hysteroscopie). Hiervoor maken we een speciale afspraak.
Uitslag van het onderzoek
Twee dagen na de mini-curettage krijgt u de uitslag. Dit gebeurt tijdens een afspraak met een van onze gespecialiseerde gynaecologen. Er zijn 3 uitslagen mogelijk:
- Geen afwijkingen. Meestal wordt dan afgesproken even af te wachten. Soms kan het bloedverlies worden behandeld met een hormoonkuur.
- Een poliep van het baarmoederslijmvlies. Deze diagnose kunnen we bevestigen met een kijkonderzoek (een hysteroscopie). Om te voorkomen dat het bloedverlies aanhoudt verwijderen we de poliep.
- Baarmoederkanker of een voorloper stadium van baarmoederkanker. In dit geval is er meer onderzoek nodig.
Vervolgonderzoeken bij baarmoederkanker
Blijkt dat u baarmoederkanker heeft? Dan stelt ons multidisciplinaire team een behandelplan op maat voor u samen. Soms is het nodig om eerst extra onderzoek te doen. Uw gynaecoloog-oncoloog zal dit alles uitgebreid met u bespreken.
Welke behandelingen zijn er mogelijk?
De keuze voor een behandeling bij baarmoederkanker maken we niet zomaar. Samen met het multidisciplinaire team stelt uw gynaecoloog-oncoloog een behandelplan op dat het beste bij uw situatie past. Met de hulp van de nieuwste operatietechnieken proberen we de gevolgen van de behandeling zoveel mogelijk te beperken.
Welke behandelingen zijn er mogelijk bij baarmoederkanker?
Als bij u baarmoederkanker is vastgesteld, is het meestal nodig om te opereren. Soms krijgt u na de operatie aanvullende bestraling of een combinatie van bestraling en chemotherapie (chemoradiatie). Bij andere patiënten wordt eerst chemotherapie, dan een operatie en dan bestraling geadviseerd. Soms wordt baarmoederkanker behandeld met hormoontherapie.
Er zijn 3 soorten operaties mogelijk:
Verwijdering van de baarmoeder en de eierstokken via de vagina. Dit gebeurt door middel van een kijkoperatie (laparoscopie).
- Verwijdering van de baarmoeder, eierstokken, lymfeklieren en het vetschort (omentum). Ook deze uitgebreide operatie kunnen de gynaecologen van het LUMC door middel van een kijkoperatie uitvoeren.
- Zijn er uitzaaiingen naar de lymfeklieren? Dan moeten baarmoeder, eierstokken en de uitzaaiingen via een snee in de buik worden verwijderd. Aan deze operatie gaat meestal chemotherapie vooraf om de uitzaaiingen te verkleinen.
Na de operatie is soms aanvullende bestraling (radiotherapie) nodig. Deze bestraling kan uitwendig of inwendig (via de vagina: vaginale brachytherapie) worden gegeven.
Hoe kunt u zich op de behandeling voorbereiden?
Het horen van de diagnose baarmoederkanker en het ondergaan van de behandeling kan zeer ingrijpend zijn. We zullen u zo goed mogelijk begeleiden en voorlichten. Neem bij uw bezoeken aan het ziekenhuis ook altijd iemand mee om u te ondersteunen en met u mee te denken.
Het kan prettig zijn om van lotgenoten te horen hoe zij de behandeling hebben ervaren. Via patiëntenvereniging Olijf kunt u met hen in contact komen.
Het is belangrijk om tijdens de behandeling zo goed en gezond mogelijk te blijven eten. Probeer ook zoveel mogelijk te blijven bewegen, als uw conditie dit toelaat. Stoppen met roken vermindert de kans op complicaties, ook als u kort voor de operatie stopt.
Wat is de prognose?
Vijf jaar na de diagnose leeft nog ruim 80 procent van alle vrouwen die behandeld zijn voor baarmoederkanker. De kans dat de kanker terugkeert hangt met name af van het type baarmoederkanker: het agressieve of het minder agressieve type. Ook de aanwezigheid van uitzaaiingen speelt mee. Uw behandelend arts kan u meer vertellen over uw persoonlijke situatie.
Meedoen aan wetenschappelijk onderzoek
Het LUMC is niet alleen een centrum van medische zorg, maar ook van medisch onderzoek. Regelmatig vragen we patiënten om mee te doen aan onderzoek, bijvoorbeeld naar nieuwe operatie- of bestralingstechnieken. Uw gynaecoloog of radiotherapeut kan u hier meer over vertellen.
Ook na de behandeling kunt u op ons rekenen. U blijft bij ons onder controle. We houden goed in de gaten of de baarmoederkanker niet terugkomt. Maar we kunnen u ook helpen bij het verwerken van alle emoties rondom uw ziekte.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
De gynaecoloog-oncoloog van het LUMC blijft na een operatie uw vaste aanspreekpunt. Hij of zij is actief betrokken bij de zorg na uw behandeling. Heeft u bestraling gehad, dan is ook de radiotherapeut bij de nazorg betrokken. U blijft tenminste 3 jaar bij ons onder controle. En zo nodig nog langer.
De gynaecoloog en de radiotherapeut richten zich tijdens de nazorg vooral op:
- de bijwerkingen en gevolgen van de behandeling;
- het zo snel mogelijk opsporen van eventuele terugkerende baarmoederkanker;
- begeleiding bij het verwerken van de emoties rondom uw ziekte.
Ook voor specifieke nazorg kunt u bij ons terecht. Begeleiding door bijvoorbeeld het maatschappelijk werk, een diëtist of een seksuoloog kan nodig zijn. We kunnen ook helpen bij het vinden van een programma buiten het LUMC.
Overigens herstellen de meeste vrouwen voorspoedig na hun behandeling voor baarmoederkanker. Ze hebben weinig last van gevolgen of bijwerkingen.
Waar moet u op letten na uw behandeling?
Na de operatie en/of de bestraling krijgt u een lijstje mee met leefadviezen. Ook krijgt u informatie over wanneer u contact op moet nemen met de afdeling. Let na de behandeling op belangrijke symptomen als pijn, vaginale afscheiding en vaginaal bloedverlies. Heeft u last van een of meerdere van deze symptomen? Neem dan contact op met uw gynaecoloog-oncoloog of de radiotherapeut.
Contact bij problemen na uw behandeling
Loopt u na uw behandeling tegen problemen aan of heeft u nog vragen? Geef dit aan bij de nacontroles, of eerder als ze urgent zijn. Bel met uw gynaecoloog-oncoloog via de polikliniek Gynaecologie op tel. 071-5262870. Of met uw behandelend radiotherapeut via de polikliniek Radiotherapie op tel. 071-5263525. Beide poliklinieken zijn tijdens kantooruren bereikbaar (8.30 – 17.00 uur). Buiten kantooruren kunt u zich bij zeer urgente problemen melden bij de spoedeisende hulp van het LUMC of een ziekenhuis in uw buurt.
Behandelteam
Bij de diagnostiek en de behandeling van baarmoederkanker in het LUMC is een groot aantal gespecialiseerde medewerkers betrokken: artsen, verpleegkundigen, analisten en secretaresses. Zij vervullen allemaal hun eigen belangrijke rol in het multidisciplinaire team. Uw gynaecoloog-oncoloog is uw regievoerend arts.

Dr. J.J. Beltman
Gynaecoloog-oncoloog

Dr. K.N. Gaarenstroom
Gynaecoloog-oncoloog

Dr. C.D. de Kroon
Gynaecoloog-oncoloog

Dr. M.I.E. van Poelgeest
Gynaecoloog-oncoloog

Dr. T. Bosse
Patholoog

Prof. dr. C.L. Creutzberg
Radiotherapeut-oncoloog

Dr. J.R. Kroep
Internist-oncoloog

Drs. L.A. Velema
Radiotherapeut-oncoloog

Dr. S.M. de Boer
Radiotherapeut-oncoloog
Dr. M. Donker
Radiotherapeut-oncoloog
Wie kunt u nog meer tegenkomen?
- Internist-oncoloog: Dr. A.M.E. van der Torren-Conze
Patholoog: Prof. dr. V.T.H.B.M. Smit
Aan welke studies kan je meedoen?
In het LUMC lopen op dit moment meerdere patiëntgebonden onderzoeken naar baarmoederkanker:
RAINBO: internationaal onderzoeksprogramma op initiatief van het LUMC om de behandeling van baarmoederkanker (endometriumcarcinoom) en overleving van vrouwen met endometriumcarcinoom te verbeteren. Dit doen wij door behandelingen op maat te onderzoeken die gericht zijn op de moleculaire kenmerken van de tumor. Ook willen we waar mogelijk de bijwerkingen van de behandeling verminderen.
- PORTEC4astudie. Onderzoek naar het effect van inwendige bestraling voor patiënten met baarmoederkanker bij wie de baarmoeder en eierstokken zijn verwijderd.
- Studie naar de mogelijkheden voor een hormonale behandeling van baarmoederkanker zodat het niet nodig is de baarmoeder te verwijderen en zwangerschap na de behandeling nog mogelijk is.
- Studie naar de meest effectieve frequentie van nacontroles (ENSURE studie).
- Onderzoek naar erfelijkheid en baarmoederkanker.
- De afdelingen pathologie en (klinische) genetica doen samen onderzoek naar genetische afwijkingen in baarmoederkanker
- De afdeling pathologie doet onderzoek naar merkers die de prognose van baarmoederkanker kunnen voorspellen.
Veel van ons onderzoek is mogelijk dankzij bijdragen en subsidies. Zo ontving patholoog Tjalling Bosse onlangs een grote subsidie van het KWF voor onderzoek naar baarmoederkanker.
Samenwerkingsverbanden
De wetenschappers in het LUMC die onderzoek doen naar gynaecologische kanker werken nauw met elkaar samen. Daarnaast maken we deel uit van verschillende nationale en internationale samenwerkingsverbanden, zoals de Dutch Gynaecological Oncology Group (DGOG) en de Gynaecological Cancer InterGroup (GCIG).
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op of volg de links voor aanvullende informatie.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Patiënt verwijzen
Informatie voor artsen en instellingen die patiënten naar het LUMC willen verwijzen.
Contactgegevens voor patiënten
- Polikliniek Gynaecologie: 071 - 526 28 70
Polikliniek Radiotherapie: 071 - 526 35 25